- Причины развития болезни
- Диагностические мероприятия
- Симптомы и стадии онкологии печени
- 1 стадия
- 2 стадия
- 3 стадия
- 4 стадия
- Медикаментозная терапия против гепатоцеллюлярной карциномы
- Специалисты, которые проводят химиотерапию
- Клиническая картина патологии
- Морфологические формы карциномы печени
- Как развивается ГЦК и ее симптомы
- Альтернативная медицина
- Классификация опухолей
- Преимущества диагностики в клинике «Добрый прогноз»
- Диета
- Прогноз выживаемости пациентов с гепатоцеллюлярной карциномой
- Профилактика
- Обследования
- Рак печени – сколько живут
- Факторы риска
- Методы диагностики и лечения
- Диагностика опухолей
- Хирургические методы
- Лечение гепатоцеллюлярной карциномы
- Информативное видео
- Холангиоцеллюлярный рак печени
- Факторы риска. Какой бывает?
- Причины возникновения
- Диагностика
- Лечение на разных стадиях
- Прогноз
- Фото рака печени на различных стадиях
- 1 стадия
- 2 стадия
- 3 стадия
- 4 стадия
Причины развития болезни
Образование опухолей — это сложный процесс, который может возникнуть и у ранее здорового человека. Карциномы печени диагностируют у пациентов любого пола и возраста, при этом они могут быть как первичными, так и представлять собой метастазы из отдаленных органов. Однако роль некоторых факторов в появлении онкологических процессов была доказана медиками. К ним относятся:
- хронические инфекционные заболевания печени и желчевыводящих путей с постепенным разрушением паренхимы органа вирусами;
- алкоголь и курение также относят к канцерогенным факторам;
- афлатоксин В — вещество, которое вырабатывается в злаковых растениях при нарушениях правил их хранения и вызывает определенные генные мутации;
- цирроз печени — опасное хроническое заболевание, которое протекает с замещением нормальных функциональных гепатоцитов соединительной тканью и образованием рубцов;
- отравления химикатами, к которым можно отнести мышьяк и радий;
- воспалительные и паразитарные заболевания.
Доказана также роль наследственного фактора в образовании карцином. Дело в том, что неконтролируемое размножение клеток паренхимы печени представляет собой генную мутацию. Эти гены находятся в организме каждого человека, но активируются при воздействии канцерогенных факторов окружающей среды. Развитие болезни также может начинаться в других органах, а печень поражать вторично.
Диагностические мероприятия
Ни физикальный осмотр, ни изучение анамнестических данных, ни биохимические печеночные пробы не являются информативными при холангиокарциноме. Конечно, такие анализы проводятся, однако повышение активности печеночных ферментов говорит только о нарушениях в функционировании этого органа, но не о причинах этих нарушений. Наиболее информативным лабораторным методом является анализ крови на онкомаркеры.
Для постановки диагноза необходим ряд инструментальных обследований. В первую очередь, как правило, назначается ультразвуковое обследование печени и жёлчного пузыря. Если новообразование достаточно велико, то его возможно обнаружить. Также на УЗИ можно увидеть изменение ширины жёлчных протоков на некоторых участках.
Более мелкие новообразования и поражения лимфатических узлов можно увидеть на компьютерной томографии. Метод многослойной компьютерной томографии даёт возможность оценить степень поражения желчевыводящих путей. С помощью позитронно-эмиссионной томографии возможно различить совсем маленькие новообразования. Инфильтративный рак с помощью этих методов выявить довольно сложно.
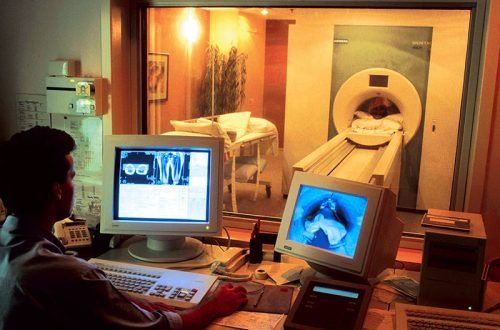
Представление о характере опухоли могут дать и рентгенографические методы исследования. Но самой информативной методикой для исследования подобных опухолей является магнитно-резонансная томография. Он достаточно безопасный в отличие от холецистографии и холангиографии, и позволяет увидеть трёхмерную проекцию, определить степень поражения и наметить тактику лечения. Также этот метод позволяет осуществлять прогнозирование состояния пациента и эффективности лечения.
Симптомы и стадии онкологии печени
Признаки появления опухоли в печени не отличаются от тех, которые развиваются при других заболеваниях этого органа. Опасность болезни состоит в том, что на первых этапах она протекает бессимптомно и проявляется только тогда, когда опухоль достигает крупных размеров и образовывает метастазы в отдаленных органах.
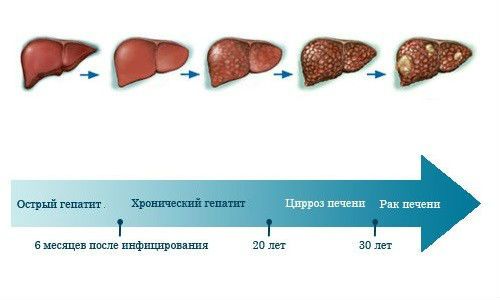
Все патологии печени связаны между собой и могут развиваться поэтапно
1 стадия
Карцинома печени 1-й стадии — это небольшое образование, которое еще не захватывает кровеносные сосуды. На этом этапе обнаружить рак бывает затруднительно из-за того, что клиническая картина еще недостаточно выражена. Больной может жаловаться на следующие симптомы:
- незначительное недомогание;
- расстройства работы пищеварительного тракта;
- тошноту, рвоту.
На этой стадии лечение будет наиболее эффективным, но обнаружить болезнь затруднительно. Ее можно диагностировать при плановом общем обследовании или при наличии сопутствующих патологий. Если рак печени представляет собой метастазы из отдаленных органов, его определяют на очередном плановом УЗИ.
2 стадия
На второй стадии новообразование начинает увеличиваться, меняет свою форму и прорастает в мелкие кровеносные сосуды. Симптоматика становится более выраженной:
- постоянные боли в правом подреберье, в области проекции печени;
- температура тела остается стабильно повышенной;
- появляются изменения вкуса, у пациента может возникать желание съесть несъедобные вещи;
- печень может увеличиваться в размере и выступать за края реберной дуги.
Карцинома печени на второй стадии уже влияет на работу желчного пузыря и желчевыводящих путей. Это опасное состояние, поскольку выход желчи может блокироваться, и ее компоненты будут поступать в кровеносное русло. Поскольку она является очень токсичной для организма человека, она может вызывать заражение крови, нарушения работы нервной и других систем и представлять опасность для жизни пациента.
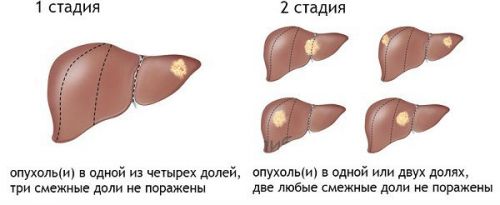
На первых двух стадиях рака большая часть печени остается здоровой, поэтому оперативное вмешательство возможно
3 стадия
На третьей стадии процесс усугубляется, поскольку начинается образование метастаз. Сначала они появляются в области регионарных лимфатических узлов, а затем с током крови распространяются по организму и провоцируют рост опухолей в отдаленных органах. В связи с этим была создана дополнительная классификация рака 3-й степени с добавлением подкатегорий:
Альвеолярный эхинококкоз печени

- стадия 3А — в паренхиме печени есть несколько крупных образований, которые затрагивают важные кровеносные сосуды (в том числе воротную вену);
- стадия 3В — опухоль увеличивается в размере, может прорастать в соседние органы либо прикрепляться к внешней стороне печени;
- 3С — количество узлов в паренхиме печени увеличивается (каждый может достигать 5 см в диаметре), при этом образуются метастазы в регионарных лимфоузлах.
Большинство пациентов на этой стадии онкологии жалуется на постоянную слабость, которая не позволяет им выполнять даже привычную ежедневную работу. Происходит быстрая потеря веса, замедление метаболических процессов, нарушение работы нервной системы. Цвет лица становится землянистым, под кожей просвечиваются сосудистые звездочки, появляется хроническая одышка. Кроме того, эта стадия опасна развитием асцита — водянки брюшной полости.
Болевой синдром выражен, печень выступает за края ребер, и ее можно увидеть во время дыхания. Боль часто тянущая, усиливается после незначительных физических нагрузок. Если она отдает вглубь живота, этот симптом может указывать на появление метастаз во внутренних органах.
На поздних этапах рака 3-й стадии развивается комплекс более серьезных симптомов. Кровообращение в системе воротной вены нарушается, у больного могут диагностироваться кровотечения в брюшную полость. Чаще всего кровь вытекает из вен желудка или из опухолевых узлов, которые постепенно распадаются. На передней брюшной стенке можно заметить увеличенные и кровенаполненные вены под кожей, которые свидетельствуют о развитии венозного застоя.
4 стадия
Рак 4 стадии — это терминальный этап. Он характеризуется тем, что метастазы распространяются не только на близлежащие лимфатические узлы, но и возникают в отдаленных органах. Лечение онкологии на этой стадии чаще всего является неэффективным и направлено на поддержание состояния пациента.
Клиническая картина рака печени на последнем этапе будет следующей:
- механическое воспаление печени и желчевыводящих путей, связанное с давлением опухоли на окружающие ткани;
- кровоизлияния в брюшную полость;
- расстройства работы нервной системы вследствие общей интоксикации организма;
- выраженный болевой синдром — боль проявляется не только в правом подреберье, но также в брюшной полости и других органах.
Опасность онкологии печени заключается в том, что она быстро прогрессирует. Первые этапы протекают бессимптомно или с незначительной симптоматикой, поэтому пациенты редко обращаются за медицинской помощью вовремя. В связи с тем, что паренхима печени склонна к быстрой регенерации и обновлению клеток, опухоль может разрастаться за считаные месяцы. Эффективность лечения зависит напрямую от его своевременности.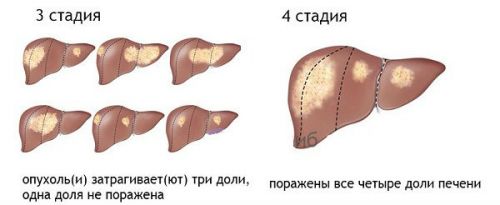

На последних этапах здоровых тканей печени практически не остается
Медикаментозная терапия против гепатоцеллюлярной карциномы
Помимо химиотерапевтических препаратов, активно используются новая фармакологическая группа медикаментов – ингибиторы протеинкиназ. Их действие заключается в уменьшении пролиферации опухолевых клеток. Несмотря на множество побочных реакций, эти медикаменты довольно эффективны. Примером лекарственных средств из этой группы является препарат «Нексавар».
Специалисты, которые проводят химиотерапию


Клиническая картина патологии
Основная симптоматика, встречающаяся у каждого пациента, представлена стремительным ухудшением самочувствия, постоянной выраженной слабостью, снижением массы тела, а также болью, локализующейся в эпигастральной области и правом боку. Это обусловлено растяжением печеночной капсулы вследствие роста новообразования и гепатомегалии, а также распространением опухоли на прилегающие ткани. Интенсивными болевые ощущения бывают редко. Как правило, они тупые, тянущие, но постоянные. Если боль становится выраженной, это чаще всего говорит о диафрагмальных поражениях или перигепатите (поражении капсулы печени).
Прогрессирует гепатоцеллюлярная карцинома в большинстве случаев очень быстро, поэтому выявляется на поздней стадии, для которой характерно:
- брюшная водянка,
- желтуха,
- варикоз поверхностных вен передней брюшной стенки,
- одышка.
Скопление жидкости в брюшной полости (асцит) на поздних стадиях рака обусловлено, как правило, тромбозом воротной вены или других печеночных вен, нарушениями кровотока в поражённой области. Этот симптом гепатоцеллюлярной карциномы проявляется примерно в половине случаев. В некоторых случаях в жидкость в брюшной полости попадают примеси крови. Это может быть обусловлено разрывом опухоли, приводящим к гемоперитонеуму, то есть смертельно опасному кровотечению внутри брюшной полости. В этих случаях пациенты практически всегда умирают. Тромбоз печеночных вен значительно усугубляет брюшную водянку. Возможно полное перекрытия просвета вен, в результате которого существенно ухудшается кровоснабжение поражённой области. В некоторых тяжёлых случаях новообразование может прорастать в вены пищевода и предсердия.
Желтуха практически никогда не бывает выраженной, изменение цвета кожных покровов незначительно и не зависит от величины новообразования. Проявления желтухи спровоцированы прорастанием опухоли в печеночные жёлчные протоки или их механического сдавливания.
Одышка возникает, когда новообразование настолько увеличивается в размерах, что начинает оказывать давление на диафрагму, или даёт метастазы в лёгкие.
Варикозное расширение вен пищевода может привести к массивным внутренним кровотечениям, что в подавляющем большинстве случаев грозит летальным исходом, так как человека не успевают спасти. Когда гепатоцеллюлярная карцинома прорастает в область воротной вены, остановить кровотечение практически невозможно.
Так как гепатоцеллюлярная карцинома довольно часто является осложнением патологических процессов в печени, заподозрить её развитие можно по резко ухудшающемуся состоянию больного, появлению постоянной боли в правом боку и эпигастральной области, стремительно прогрессирующей гепатомегалии. Кроме того о наличии опухоли может свидетельствовать появившаяся желтуха и брюшная водянка, устойчивые к вводимым лекарственным препаратам.
Онкологи выделяют шесть вариантов клинического течения болезни в зависимости от преобладания того или иного признак. Чаще всего встречается гепатомегалический тип, при котором ведущим симптомом является увеличение печени в размерах. При пальпации обнаруживается изменение консистенции органа, появление бугорков, а также плотно прилежащего к печени, спаянного с ней образования. Выраженная болезненность может помешать врачу пропальпировать орган. Для такого течения заболевания характерны высокая температура и выраженная желтуха.
Гепатомегалический тип протекания патологии очень напоминает кистозный вариант. Только при кистозной форме симптоматика и патологические трансформации органа нарастают существенно медленнее.
Циррозоподобный вариант характеризуется медленным ростом опухоли, при этом размеры печени практически не изменяются. Как правило, новообразование невелико, но при этом механически воздействует на сосудистую систему воротной вены, значительно нарушая кровоснабжение поражённой области. Боли не очень интенсивные. Характерным признаком является асцит, который почти не поддаётся терапии.
Когда в опухолевых узлах начинаются некротические процессы, у пациентов отмечается выраженная болезненность в правом подреберье и животе, высокая температура, проявления общей интоксикации организма. Печень значительно увеличивается в размерах. Такой вариант клинического течения гепатоцеллюлярной карциномы называют гепатонекротическим.
В случаях, когда новообразование разрастается достаточно медленно, но перекрывает основной желчный проток, у пациентов развивается интенсивная желтуха. Этот тип называется обтурационным.
Также возможен вариант клинического течения, при котором новообразование не проявляет себя до того момента, когда патологический процесс заходит настолько далеко, что появляются метастазы в близлежащие органы. Клинические признаки рака печени, такие, как асцит, желтуха и гепатомегалия, появляются на терминальной стадии.
Морфологические формы карциномы печени
По морфологии выделяют следующие формы опухоли:
- Массивная гепатоцеллюлярная карцинома. Она занимает целый сегмент или даже долю печени. При разрезе имеет чёткие границы. Также внутри опухолевого узла могут присутствовать мелкие очаги (сателлиты). Одной из разновидностей массивного рака печени считается полостная форма. На разрезе обнаруживается опухолевый узел, внутри которого имеется коричневая жидкость. Стенки полости толстые и гладкие.
- Узловая карцинома печени. Характеризуется множеством опухолевых очагов, расположенных по всей поверхности паренхимы органа.
- Диффузная карцинома печени. Чаще всего развивается на фоне цирроза. Вся паренхима состоит из элементов соединительной ткани и атипичных клеток.
Фиброламеллярная карцинома состоит из одного или нескольких больших узлов. Чаще она локализуется в левой доле печени. Цвет опухоли – желтый или зеленый. Ещё одной отдельной формой считается инкапсулированный (малый) печёночно-клеточный рак. Он характеризуется благоприятным прогнозом и медленным ростом, размер опухоли не превышает 5 см в диаметре.

Как развивается ГЦК и ее симптомы
ГЦК обычно характеризуется тупыми ноющими болями в верхней правой области живота, а также лихорадкой и общим недомоганием, к которым далее может присоединяться желтуха.
ГЦК быстро развивается, обычно обнаруживается на запущенных стадиях. Часто наблюдаются следующие признаки:
- печеночная недостаточность;
- увеличение печени;
- наличие болезненного опухолевого узла в брюшной полости;
- резкое похудение;
- внутрибрюшинное кровотечение и шок – встречается в 10-15% случаев заболевания.
ГЦК может сопровождаться нарушениями эндокринного характера — синдромом Кушинга из-за выделения гормоноподобных веществ клетками опухоли.


На всех стадиях заболевания такое поражение печени характеризуется диспепсическими проявлениями – тошнотой, метеоризмом, запорами, поносами, наблюдается отвращение к некоторым видам пищи, стойкое снижение аппетита.
Клиническая картина ГЦК, которая развивается на фоне не трансформированной циррозом печеночной ткани, характеризуется непродолжительным анамнезом и симптоматикой неспецифического вида, возрастающей слабостью, кахексией, могут наблюдаться адинамия и лихорадка.
В начале болезни могут появляться ощущение тяжести и давления в области эпигастрии, умеренная боль постоянного характера в правом подреберье, иногда она может носить приступообразный характер.
Гепатомегалия и пальпируемая опухоль, вместе с болевыми ощущениями в верхних областях живота, считаются наиболее частыми клиническими признаками гепатоцеллюлярного рака печени. Более поздними признаками считаются – асцит, желтуха и расширение поверхностных вен живота. Различают также рак печени первичного вида, протекающий по типу острого лихорадочного заболевания, и малосимптомную форму первичного рака печени.
Отдельным подтипом ГЦК считается фиброламеллярная карцинома, которая встречается у пациентов без предшествующей вирусной инфекции или цирроза печени.
Гепатоцеллюлярная карцинома способна формироваться с различными клиническими проявлениями, поэтому можно выделить несколько разных вариантов развития патологии:
- гепатомегалический тип течения заболевания обнаруживает себя заметным увеличением печени в размерах и уплотнением ее структуры. Пальпация определяет бугристость органа. Симптомами этого типа заболевания являются — боль, иррадиирующая в поясницу, повышающаяся температура тела, желтоватый оттенок склер глаз и слизистых;
- циррозоподобный тип протекания болезни характерен медленным развитием, отсутствием выраженного уплотнения органа и его увеличения. Боль чаще терпимая, возникает периодически, у многих больных находят признаки водянки;
- кистозный тип течения похож симптоматикой на гепатомегалический вариант рака, но опухоль развивается при нем гораздо медленнее;
- гепатонекротическое развитие болезни может быть в случае некротизации опухолевых узлов. В этом случае проявляется симптоматика интоксикационного характера, повышается температура, наблюдается сильная гепатомегалия, у пациентов возникают интенсивные болевые ощущения;
- обтурационный тип проявляется сдавливанием главного желчного протока, что способствует раннему появлению желтушности, опухоль в данном случае увеличивается постепенно.
Альтернативная медицина


В настоящее время не существует специально одобренных альтернативных или дополнительных методов лечения гепатокарцином. Клинические исследования по применению комплементарной и нетрадиционной медицины для лечения рака печени ограничены. Исследования показывают, что некоторые альтернативные методы лечения могут предложить преимущества для людей, которых лечат от всех видов рака, включая рак печени. Например, с помощью подобного лечения можно устранить нежелательные побочные эффекты традиционных методов лечения рака, такие как тошнота и рвота.
В дополнение к лекарствам и препаратам, справиться с болью помогут:
-
Иглоукалывание: Исследования показали, что иглоукалывание облегчает самочувствие людей страдающих от тошноты или рвоты.
-
Травяная терапия: Некоторые травы ( такие как расторопша) на протяжении веков используются для лечения печеночных болезней. Но принимать травы нужно с осторожностью.
-
Акупрессура
-
Дыхательные техники
-
Прослушивание музыки
-
Массаж
Классификация опухолей
Рак печени — это общее название для нескольких типов злокачественных опухолей. Они могут произрастать не только из печеночной паренхимы, но также затрагивать близлежащие ткани. Для постановки точного диагноза разработана специальная классификация опухолей печени, в соответствии с которой выделяют их разновидности:
- гепатоцеллюлярный рак печени (гепатоцеллюлярная карцинома, первичный рак) — образование, которое является основной опухолью и произрастает из клеток паренхимы печени;
- холангиоцеллюлярная карцинома — образуется из эпителия слизистой оболочки желчевыводящих путей, встречается реже остальных разновидностей;
- гепатохоленгиоцеллюлярный рак — сочетает в себе особенности двух первых типов, берет начало одновременно из тканей печеночной паренхимы и клеток желчных протоков;
- гепотобластома — это злокачественное новообразование, которое начинает развиваться внутриутробно и проявляется у детей младше 3-х лет;
- ангиосаркома — сосудистая опухоль, которая отличается высокой склонностью к метастазированию и возникает чаще всего на фоне отравления химикатами;
- недифференцированный рак — быстро растет и метастазирует, трудно поддается лечению.
Опухоль печени может быть первичной либо вторичной. Первичные новообразования — это те, которые возникают непосредственно под влиянием факторов внешней среды либо генетического сбоя в организме. Они встречаются редко, но их лечение является более эффективным. Вторичные опухоли представляют собой метастазы из отдаленных органов. Они образуются, если раковые клетки мигрируют с током крови из основного очага. Печень относится к органам, которые часто подвергаются образованию метастаз, поскольку она интенсивно кровоснабжается крупными артериями.
Преимущества диагностики в клинике «Добрый прогноз»


- Определение тактики лечения на мультидисциплинарном консилиуме в составе, врача-онколога, лучевого терапевта, химиотерапевта.
- Все виды оперативного лечения в необходимом объеме.
- Возможность прохождения лучевой и химиотерапии в комфортных условиях.
- Доброжелательность и поддержка медицинского персонала.
К нам едут из всех регионов Украины!Киевская область
Белая Церковь, Березань, Богуслав, Борисполь, Боярка, Буча, Бровары, Васильков, Вишнёвое, Вышгород, Ирпень, Кагарлык, Мироновка, Обухов, Переяслав-Хмельницкий, Припять, Ржищев, Сквира, Тараща, Тетиев, Узин, Украинка, Фастов, Яготин
Винницкая область
Бар, Бершадь, Винница, Гайсин, Жмеринка, Казатин, Калиновка, Ладыжин, Могилёв-Подольский, Немиров, Погребище, Тульчин, Хмельник, Шаргород, Ямполь
Днепропетровская область
Апостолово, Верхнеднепровск, Вольногорск, Днепродзержинск, Днепропетровск (Днепр), Жёлтые Воды, Кривой Рог, Марганец, Никополь, Новомосковск, Орджоникидзе, Павлоград, Перещепино, Першотравенск, Подгородное, Пятихатки, Синельниково, Терновка
Житомирская область
Андрушёвка, Барановка, Бердичев, Житомир, Коростень, Коростышев, Малин, Новоград-Волынский, Овруч, Радомышль
Закарпатская область
Берегово, Виноградов, Иршава, Мукачево, Перечин, Рахов, Свалява, Тячев, Ужгород, Хуст, Чоп
Запорожская область
Бердянск, Васильевка, Вольнянск, Гуляйполе, Днепрорудное, Запорожье, Каменка-Днепровская, Мелитополь, Молочанск, Орехов, Пологи, Приморск, Токмак, Энергодар
Ивано-Франковская область
Болехов, Бурштын, Галич, Городенка, Долина, Ивано-Франковск, Калуш, Коломыя, Косов, Надворная, Рогатин, Снятын, Тысменица, Тлумач, Яремче
Кировоградская область
Александрия, Бобринец, Гайворон, Долинская, Знаменка, Кировоград, Малая Виска, Новомиргород, Новоукраинка, Светловодск
Львовская область
Белз, Бобрка, Бобрка, Броды, Буск, Великие Мосты, Глиняны, Городок, Добромиль, Дрогобыч, Дубляны, Жидачов, Жолква, Золочев, Каменка-Бугская, Львов, Мостиска, Николаев, Николаев, Новый Роздол, Перемышляны, Пустомыты, Рава-Русская, Радехов, Рудки, Самбор, Сколе, Сокаль, Старый Самбор, Стрый, Трускавец, Угнев, Угнев, Хыров, Червоноград, Яворов
Николаевская область
Баштанка, Вознесенск, Николаев, Новая Одесса, Новый Буг, Очаков, Первомайск, Снигирёвка, Южноукраинск
Одесская область
Жовтень, Каменское, Орловка, Петровка, Ананьев, Арциз, Балта, Белгород-Днестровский, Беляевка, Болград, Измаил, Ильичёвск, Килия, Кодыма, Котовск, Одесса, Татарбунары, Теплодар, Южное
Полтавская область
Красногоровка, Лубны, Гадяч, Глобино, Гребёнка, Зеньков, Карловка, Кременчуг, Кобеляки, Комсомольск, Лохвица, Миргород, Пирятин, Полтава, Хорол, Червонозаводское
Ровненская область
Березне, Дубно, Дубровица, Здолбунов, Корец, Костополь, Кузнецовск, Острог, Радивилов, Ровно, Сарны, Антополь, Кузнецовск
Сумская область
Ахтырка, Белополье, Бурынь, Глухов, Кролевец, Конотоп, Лебедин, Путивль, Ромны, Середина-Буда, Сумы, Тростянец, Шостка
Тернопольская область
Бережаны, Борщёв, Бучач, Залещики, Збараж, Зборов, Кременец, Лановцы, Монастыриска, Подволочиск, Почаев, Скалат, Тернополь, Теребовля, Чортков, Шумск
Харьковская область
Балаклея, Барвенково, Богодухов, Валки, Великий Бурлук, Волчанск, Дергачи, Змиёв, Изюм, Красноград, Купянск, Лозовая, Люботин, Мерефа, Первомайский, Харьков, Чугуев, Подворки, Тарановка
Херсонская область
Берислав, Геническ, Голая Пристань, Каховка, Новая Каховка, Скадовск, Таврийск, Херсон, Цюрупинск
Хмельницкая область
Волочиск, Городок, Деражня, Дунаевцы, Изяслав, Каменец-Подольский, Красилов, Нетешин, Славута, Староконстантинов, Хмельницкий, Шепетовка
Черкасская область
Ватутино, Городище, Жашков, Звенигородка, Золотоноша, Каменка, Корсунь-Шевченковский, Монастырище, Смела, Тальное, Умань, Христиновка, Черкассы, Чигирин, Шпола
Черниговская область
Бахмач, Бобровица, Борзна, Городня, Десна, Ичня, Корюковка, Мена, Нежин, Новгород-Северский, Носовка, Прилуки, Седнев, Семёновка, Чернигов, Щорс, Круты, Козелец
Черновицкая область
Вашковцы, Вижница, Герца, Заставна, Кицмань, Новоднестровск, Новоселица, Сокиряны, Сторожинец, Хотин, Черновцы
Донецкая область
Авдеевка, Артёмовск, Волноваха, Горловка, Дзержинск, Дебальцево, Димитров, Доброполье, Донецк, Дружковка, Енакиево, Ждановка, Зугрэс, Кировское, Красноармейск, Красный Лиман, Константиновка, Мариуполь, Макеевка, Новогродовка, Майорск, Северодонецк, Селидово, Славянск, Снежное, Соледар, Торез, Угледар, Харцызск, Шахтёрск, Ясиноватая.
Луганская область
Александровск, Алмазная, Алчевск, Антрацит, Артёмовск, Брянка, Вахрушево, Горное, Зимогорье, Золотое, Зоринск, Зимогорье, Золотое, Краснодон, Краснопартизанск, Красный Луч, Лисичанск, Луганск, Лутугино, Миусинск, Молодогвардейск, Новодружеск, Новопсков, Первомайск, Перевальск, Петровское, Попасная, Приволье, Ровеньки, Рубежное, Сватово, Свердловск, Северодонецк, Старобельск, Старобельск, Суходольск, Счастье, Теплогорск, Червонопартизанск
Диета
Чтобы ускорить процесс выздоровления, в целях профилактики онкологического заболевания корректируют питание. Нужно знать, что можно есть при раке печени. Лечебная диета очень важна в процессе борьбы с болезнью, поэтому стоит ее придерживаться. Каждый прием пищи надо начинать только с сырых продуктов, а после разрешено есть термически обработанные блюда. Врачи советуют пить больше жидкости и перейти на дробное меню (небольшие порции 6 раз в сутки).
Питание при раке печени включает такие продукты:
- кисломолочка (йогурт, кефир, простокваша);
- подсолнечное неочищенное масло;
- хлеб из муки грубого помола;
- молоко свежее;
- крупы;
- овощи, фрукты, зелень;
- мюсли;
- травяные, фруктовые чаи;
- свежевыжатый сок овощей и фруктов, разбавленный водой.
Запрещенные продукты диеты:
- алкогольные напитки;
- жареное, копченое;
- жирное мясо, рыба;
- острые приправы;
- сладости;
- кофе, шоколад;
- газированные напитки;
- консервы, маринованные продукты;
- бобовые;
- орехи.


Прогноз выживаемости пациентов с гепатоцеллюлярной карциномой
Большинство пациентов, у которых была обнаружена гепатоцеллюлярная карцинома, часто задаются вопросом: «Сколько живут люди с данной болезнью?». Процент выживаемости при данном заболевание неблагоприятный. Прогноз зависит от таких показателей как степень дифференциации раковых клеток, вариант течения болезни и правильность применяемых лечебных процедур.
Профилактика
Для больных, входящих в группу риска, нужно раз в полгода делать скрининг ГЦК. Для этого нужно сдавать общий и биохимический анализ крови и кал. Также рекомендуют делать рентгенографию печени и УЗИ брюшной полости. Для уменьшения вероятности появления зверя необходимо соблюдать ряд правил:
- Полностью отказать от вредных привычек, курения и алкоголя.
- Стараться правильно питаться и воздерживаться от жирной, острой и пищи с большим количеством канцерогенов и красителей.
- Вести активную подвижную жизнь.
- Стараться избегать работы с вредными химикатами.
- Вовремя лечить патологии печени.
Обследования
Диагностика данного заболевания проводится с помощью специальных уточняющих методик:
- Общий анализ крови. Позволяет выявить воспалительный злокачественный процесс в тканях печени, по измененному составу крови.
- Функциональные печеночные пробы. Представляют группу специальных анализов, направленных на изучение и диагностику основных функций органа.
- Определение антигенов HBV/HCV. Представляет собой анализ, предназначенный для выявления вируса гепатита, вызывающего рак печени.
- Определение уровня сывороточного альфа–протеина (АФП). Анализ на выявление количества данного вещества, которое повышается при наличии ракового поражения органа.
Также для диагностики используется всем известный метод УЗИ, как выглядит заболевание на экране монитора, показано в этом видео:
Рак печени – сколько живут
Продолжительность жизни больного раком зависит от следующих моментов: габариты опухоли, число злокачественных образований, присутствие метастазов в печени. Мужчина, женщина или ребенок, у которых диагностируют одиночные онкологические узлы, выживают в 50% случаев, двойная опухоль дает благоприятный прогноз для 30% людей. Если в печени поселяется более 2 опухолей, то процент выживаемости снижается до 15-20. Сколько живут с раком печени двух последних стадий? В таких случаях имеет место быстрое разрастание метастазов, поэтому смерть может наступить через пару месяцев.
Факторы риска
В группе риска находятся люди, в рационе которых в чрезмерных количествах присутствуют блюда азиатской кухни. Это связано с наличием в такой пищи афлотоксина. Неправильное хранение продуктов может привести к увеличению этого вещества. Так, большое количество афлатоксина содержится в испорченном арахисе, пиве и соевых продуктах.
Любые лекарственные средства в повышенной дозировке негативно отражаются на состоянии печени. Некоторые из них даже могут провоцировать развитие атипичных клеток: анаболические стероиды, контрацептивы на основе эстрогена, препараты с винилхлоридом. Многолетние исследования ученых выявили связь между появлением гепатоцеллюлярного рака и таких провоцирующих факторов:
- ожирение;
- многолетнее пристрастие к пагубным привычкам;
- вредные условия труда, подразумевающие длительный контакт с канцерогенами;
- употребление воды, загрязненной химикатами;
- неблагоприятная экологическая ситуация с повышенным радиационным фоном;
- интоксикация организма алкоголем, медикаментами или химическими веществами.


Неблагоприятная экологическая атмосфера может повлиять на перерождение клеток организма
Вызвать злокачественное новообразование могут и некоторые патологии, среди которых:
- гемохроматоз;
- порфирия;
- хронический вирусный гепатит;
- цирроз печени;
- патологии желчевыводящих путей. Застойные явления и токсические скопления увеличивают нагрузку на печень;
- жировой гепатоз;
- портальная гипертензия;
- травмы печени;
- паразитарные поражения;
- аутоиммунные процессы;
- сахарный диабет;
- стеатогепатит.
Опухоль печени
Методы диагностики и лечения
Лечение злокачественных опухолей — это длительный процесс, результат которого будет зависеть от стадии болезни. Его сложность состоит в том, что новообразования обнаруживаются зачастую на поздних стадиях, а на первых этапах проявляются бессимптомно. Клиническая картина болезни также не специфична — боль в области печени, тошнота и недомогание могут указывать не только на онкологию, но и на другие печеночные патологии.
Диагностика опухолей
Цель диагностики — определить размер и точную локализацию опухоли, а также установить ее разновидность и стадию. На первых этапах болезнь дифференцируют от гепатита, жировой дистрофии печени, инфекционных патологий. При подозрении на появление новообразования назначают комплекс дополнительных обследований:
- УЗИ печени и внутренних органов;
- МРТ, КТ;
- чрескожная биопсия тонкой иглой с последующей микроскопией пунктата.
На УЗИ можно увидеть изменение объема и формы органа, обнаружить локализацию опухоли. Под контролем ультразвука также можно провести биопсию, минимально повредив кожные покровы. Далее ткани исследуются под микроскопом, что позволяет определить злокачественность опухоли и ее клеточный состав.

Операция по удалению карциномы печени возможна не во всех случаях
МРТ и КТ — это методы исследования, которые помогают визуализировать внутренние органы, четко определив границы, размер и форму новообразования. В первом случае печень в разных проекциях можно рассмотреть на снимках, на основании которых врач сможет измерить опухоль. КТ — это более современный способ, при котором информация выводится на монитор.
Хирургические методы
Удаление опухоли вместе с небольшой частью здоровых тканей печени — это радикальный метод, который может помочь на первых стадиях. Пока узел локализован, а раковые клетки не успели распространиться по организму, его можно удалить без последствий. Для того чтобы операция прошла успешно, перед ее началом необходимо убедиться в следующих факторах:
- размер опухоли небольшой, она локализована;
- новообразование не прорастает в крупные кровеносные сосуды;
- карцинома не имеет метастаз;
- ткани печени не повреждены циррозом.
Во время операции хирург полностью удаляет новообразование вместе с небольшой частью здоровых тканей. Оставшаяся паренхима некоторое время выполняется функции всего органа, но он быстро регенерирует. В среднем за полгода после операции печень восстанавливается в объеме полностью.
Лечение гепатоцеллюлярной карциномы
При выявлении печеночно-клеточного рака проводится комбинированное лечение, включающее радикальное хирургическое удаление опухоли и химиотерапию. Операция заключается в удалении сегмента (сегментарная резекция) или доли (лобэктомия) печени, при значительном распространении образования показана трансплантация печени. Пациентам с наличием не более чем трех очагов поражения диаметром до 3-х сантиметров проводятся чрезкожные инъекции этанола в опухолевые образования. При отсутствии внепеченочных проявлений эффективность данного метода составляет около 80%.
Удаление опухоли также может осуществляться методами термического воздействия: радиочастотной, лазериндуцированной термоабляцией, а также индуцированной высокочастотными волнами термотерапией. Кроме этого, при гепатоцеллюлярной карциноме применяется метод введения в печеночную артерию желатиновой пены (эмболизация), при этом прекращается доступ крови к опухоли и происходит ее некротизирование.
Возможно введение через печеночную артерию непосредственно в опухоль масляного контрастного вещества, смешанного с химиотерапевтическими препаратами и обладающего способностью накапливаться клетками образования. Локальная химиотерапия обладает намного более высокой эффективностью при данной патологии, чем системная. Применяются также методы генетической иммунотерапии и угнетения онкогенов.
Информативное видео
Будьте здоровы!
Холангиоцеллюлярный рак печени

На долю холангиоцеллюлярного рака печени приходится всего 2% случаев из общего числа больных онкологией этого органа. Чаще злокачественный процесс поражает людей в возрасте 45 лет и старше. Медицинская статистика дает неутешительные прогнозы – большинство пациентов с диагнозом холангиокарцинома не могут излечиться, что позволяет делать выводы о высокой смертности от этого вида рака.
Опухоль поражает желчные протоки, функция которых заключается в доставке пищеварительных соков из печени в желчный пузырь. Оттуда жидкость перенаправляется в тонкий кишечник, где происходит процесс расщепления и переваривания жирных кислот.
Холангиоцеллюлярная карцинома печени зачастую развивается на внешних участках протоков, которые выходят за пределы органа. Крайне редко опухоль локализуется во внутрипеченочных протоках.
Факторы риска. Какой бывает?
Попасть в группу риска человек может, если у него имеется хотя бы одна из причин развития рака печени. К числу опасных факторов относят:
- камни в желчном пузыре;
- заболевания печени;
- диабет;
- плохая наследственность и предрасположенность;
- цирроз;
- кистозное поражение протоков желчного пузыря;
- болезни поджелудочной;
- застой либо дисфункция оттока желчи – склерозирующий холангит;
- работа или частый контакт с опасными химикатами, особенно с диоксидом тория;
- хроническое воспаление толстой кишки – язвенный колит.
8 (495) 320-19-03Круглосуточно без выходных Запись к онкологу
Чтобы определить вид опухоли, ее классифицируют по 3 критериям: микроскопическое структурное строение, характер развития и место расположения.
Микроскопия разделяет рак на 3 группы:
- внутри протоков;
- массивный;
- перипротоковый-инфильтрирующий.
По локализации опухоль бывает:
- внутрипеченочной – развивается в небольших печеночных протоках;
- внутригрудной – формируется в воротах печени;
- дистальной – прорастает в протоках, расположенных рядом с тонкой кишкой.
По характеру развития рак бывает:
- полиповидный – произрастает внутрь желчных трубок на ножке, напоминая полип;
- инфильтративный – может расти в любую сторону протока, затронув в дальнейшем сам желчный пузырь и близлежащие органы;
- экзофитный – вырастает из внутренней части протока во внешнюю сторону;
- смешанный – объединяет все вышеперечисленные формы.
Новообразования, располагающиеся вне печени, обычно небольшого размера, но внутрипеченочные опухоли могут достигать 10 см в диаметре и более. Холангиокарцинома состоит из железистой ткани, что позволяет отнести ее к семейству аденокарценомных опухолей. 10% от всех случаев приходится на плоскоклеточный рак, развивающийся в тканях, которые выстилают органы системы пищеварения.
Причины возникновения
Этиологические факторы холангиоцеллюлярного рака печени в медицине не изучены полностью. Однако установлено, что способствовать его развитию могут:
- аномальные отклонения в строении, развитии и функциях желчевыводящих путей;
- камни в желчном пузыре;
- паразиты, в частности клонорхоз, описторхоз;
- длительный контакт с токсинами и химикатами;
- болезни кишечника, хронические воспаления;
- первичный застой желчи либо нарушение функций ее оттока;
- цирроз;
- кистозные образования в желчном.
Говоря о гепатитах, медики не могут с точностью сказать, влияет ли их наличие на развитие холангиокарциномы.
Все вышеперечисленные заболевания могут спровоцировать рост злокачественного образования, однако не исключается, что причиной холангиоцеллюлярного рака печени может стать любой другой фактор.
Симптомы
Холангиокарцинома на первых этапах редко дает о себе знать. Это существенно усложняет диагностику и препятствует началу своевременного лечения. В редких случаях врач может обнаружить небольшие уплотнения в районе протоков желчного пузыря при пальпации.
С развитием патологии проявляется все больше симптомов:
- желтеет кожа и склеры газ и наружные слизистые оболочки, чем больше новообразование и чем серьезней его характер, тем интенсивней будет меняться оттенок;
- постепенно нарастает болевой синдром в районе расположения печени, сопровождающийся ознобом и снижением работоспособности;
- упадок сил и потеря веса, связанные с потерей аппетита.
Подобные признаки наблюдаются и при других формах рака, поэтому точно определить вид злокачественного процесса можно только лишь после комплексной диагностики. В любом случае, появление любого из симптомов требует срочного обращения в клинику.
8 (495) 320-19-03Круглосуточно без выходных Запись к онкологу
Диагностика
Определить состояние желчного пузыря и наличие патологических изменений в органе позволяют лабораторные исследования и аппаратная диагностика. Больного направляют на анализы крови, мочи, кала. Подводя итоги полученных результатов, определяется ход дальнейшей диагностики.
Для уточнения ответов лабораторных исследований больной должен пройти УЗИ и КТ (иногда с вводом контраста). Они помогут определить размер, форму, структуру образования, а также определить место его расположения.
Если клиническая картина после обследования остается смазанной, то пациенту назначают ЭРХПГ/МРХПГ. Эндоскопическая диагностика дает возможность точнее рассмотреть состояние больного, а также взять биопсию для дальнейшего гистологического исследования.
Лечение на разных стадиях
Какой бы не была терапия холангиоцеллюлярного рака печени, ее результат всегда остается непредсказуемым. Успешность лечения определяется зачастую не полным выздоровлением больного, а продолжительностью жизни после терапии. Чтобы обеспечить максимальный терапевтический эффект, пациенту проводят целый комплекс процедур совместно с оперативным вмешательством.
Частичная резекция в редких случаях позволяет полностью удалить пораженный участок органа. Однако такая операция проводиться всего в 15% случаев, когда сама опухоль располагается внутри печени. Перед врачами стоит задача не только вырезать образование, но и максимально сохранить функциональность органа.
Практика показывает, что эффективней всего с болезнью справляются больные, которым была пересажена печень от донора. Перед операцией пациенту проводят радиотерапию (для предотвращения рецедивов), а после – лучевое облучение. В этом случае успешность лечения довольно высока, выживаемость составляет 80%.
Также хорошие результаты дает радикальное вмешательство, когда пациенту искусственно расширяют просвет пораженного протока, используя при этом механизированный каркас. Этот метод применим, если диагноз подтвердился в ходе проведения КТ. Операцию проводят через небольшой разрез либо естественные протоки в организме. Каркас может быть изготовлен из пластика или металла, однако часто используют первый вариант. Стент требует регулярной замены.
Есть риск, что после установки каркаса могут возникнуть осложнения:
- сепсис;
- абсцесс;
- нагноения в области проведения операции.
На 3 и 4 стадии холангиоцеллюлярного рака печени используют химиотерапию препаратами:
- Фторурацил;
- Эпирубицин;
- Цисплатин.
По усмотрению онколога они используются как по отдельности, так и в комплексе. Иногда лечение химиопрепаратами дополняется лучевой терапией. В качестве монолечения также назначается Гемцитабин. Это средство эффективно подавляет рост злокачественной опухоли. После прохождения курса терапии больные отмечают значительное улучшение состояния. Многие возвращают работоспособность и физическую выносливость.
Прогноз
Операбельные формы новообразований дают надежду на полное исцеление. Но это при условии, что больной своевременно обратился за медпомощью и прошел полную диагностику. Выживаемость после оперативного вмешательства составляет более 90%. Если хирургическое лечение не помогло полностью избавиться от рака, то продолжительность жизни больного будет зависеть от его состояния и эффективности лечения. В среднем пациенты живут от 2 до 5 лет, а иногда и более.
Если операция невозможна, то средняя продолжительность жизни больных с холангиокарциномой составляет 14-15 месяцев. Свыше 5 лет могут прожить люди, у которых опухоль расположена за пределами печени. При этом их самочувствие будет вполне нормальным для ведения привычного образа жизни.
Огорчителен тот факт, что у 92% больных диагностируется холангиокарцинома довольно поздно, когда злокачественный процесс уже пустил метастазы. Тогда оперативное вмешательство уже бессмысленно, а прогноз довольно неблагоприятный. В таких случаях больной может прожить не более полугода.
Фото рака печени на различных стадиях
Выделяют 4 стадии заболевания. На фото каждая из них отличается. Для различных патологических степеней характерно проявление определенных симптомов.
1 стадия
Развитие злокачественного процесса началось недавно. На этом этапе отсутствует поражение окружающих тканей, а также сосудов.
Симптомы патологии незначительны. Часто их путают с проявлениями других заболеваний. У больного наблюдается головокружение, физическая слабость, апатия, снижение работоспособности.
На функциональность печени указанные патологические изменения влияния не оказывают.
Диагностировать патологию в этот момент сложно. Чаще болезнь обнаруживается случайно — во время прохождения обследования, не связанного с онкологией.
2 стадия
Отсутствие адекватной терапии воздействие провоцирующих факторов становится причиной развития 2 степени рака. Опухоль начинает стремительно развиваться и проникать в кровеносные сосуды. На фото можно увидеть, что размер опухоли равен не больше 5 см.
На 2 этапе начинается обострение признаков болезни. Все первоначальные симптомы усиливаются. У больного появляется тупая боль в области живота или правого ребра. Усиление болевого синдрома наблюдается во время физических нагрузок. При этом боль может отдавать в поясничную зону. Рост опухоли провоцирует усиление боли даже в спокойном состоянии.
Сопутствующие симптомы:
- отсутствие аппетита;
- вздутие живота;
- повышенное газообразование;
- диарея;
- приступообразная тошнота.
Нарушения со стороны пищеварительного тракта провоцируют снижение массы тела у больного.
3 стадия
Злокачественное образование активно растет. На фото заметно, что размер опухоли превышает 5 см. На этом этапе образуются многочисленные патологические очаги.
Признаки рака 3 стадии ярко-выраженные, поэтому на этой стадии патологию легко диагностируют.
Характер распространенности опухоли:
- 3А — патологическое поражение вен;
- 3В — сращение клеток железы с близ располагающимися системами или с внешней оболочкой органа;
- 3С — поражение лимфоузлов органа.
Симптомы:
- расширение мелких сосудов, появление сосудистых «звездочек»;
- нарушения со стороны эндокринной системы;
- внутренние кровотечения;
- печеночная недостаточность;
- накопление жидкости в брюшине;
- кровь из носа;
- желтушность покровов кожи;
- отечность конечностей;
- неприятное чувство распирания в животе;
- ярко-выраженное увеличение размера железы;
- острый болевой синдром.
4 стадия
Для поздней стадии заболевания характерно метастазирование во все системы организма. Вылечить рак на этой стадии невозможно. Продолжительность жизни пациента сокращается до нескольких месяцев.
На 4 стадии усиливаются все симптомы. Проявляются признаки поражения внутренних систем в результате разрастания метастаз.
- https://zpechen.ru/bolezni/gepatocellyulyarnyy-rak-karcinoma-pecheni
- https://mrfilin.com/holangiokarcinoma
- http://fb.ru/article/286111/gepatotsellyulyarnaya-kartsinoma-pecheni-diagnostika-simptomyi-i-lechenie
- https://dobro-clinic.com/onkologija/onkohirurgiya/rak-pecheni
- https://bezprivychek.ru/bolezni/gepatotsellyulyarnaya-kartsinoma
- http://pro-rak.com/rak-pecheni/gtsk/
- https://ProtivRaka.su/zlokachestvennye-opuholi/gepatotsellyulyarnaya-kartsinoma.html
- https://zheludokok.ru/lechenie-zheludka/gepatotsellyulyarnyj-rak-pecheni.html
- https://oncologypro.ru/kartsinoma/gepatotsellyulyarnaya-kartsinoma-pecheni.html
- https://OncoVed.ru/pechen/gepatotsellyulyarnaya-kartsinoma
- http://stoprak.info/vidy/zhkt-kishechnik/pechen/kak-diagnostirovat-u-sebya-gepatocellyulyarnyj.html
- https://jktguru.ru/bolezni/gepatocellyulyarnyy-rak-pecheni
- https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/hepatocellular-carcinoma
- http://onkolog-24.ru/xolangiocellyulyarnyj-rak-pecheni.html
- https://mosonco.ru/holangiocellyulyarnyj_rak_pecheni/
- https://progepatity.ru/rak-pecheni/rak-pecheni-foto