- Можно ли пить алкоголь инфицированным?
- Влияние алкоголя на болезнь
- Действие алкоголя на пациента с ВИЧ-инфекцией
- Краткосрочное действие алкоголя
- Долгосрочное действие спиртного
- Спиртные напитки и ВИЧ
- Алкоголизм и СПИД несовместимы
- ВИЧ терапия и алкоголь
- Можно ли пить алкоголь перед сдачей крови на ВИЧ
- Запрет употребления алкогольных напитков при ВИЧ
- Последствия от алкоголя при ВИЧ
- Спирт убивает ВИЧ и другие мифы о самом опасном недуге
- Можно ли курить при ВИЧ, и как это отразится на организме больного?
- Отзывы
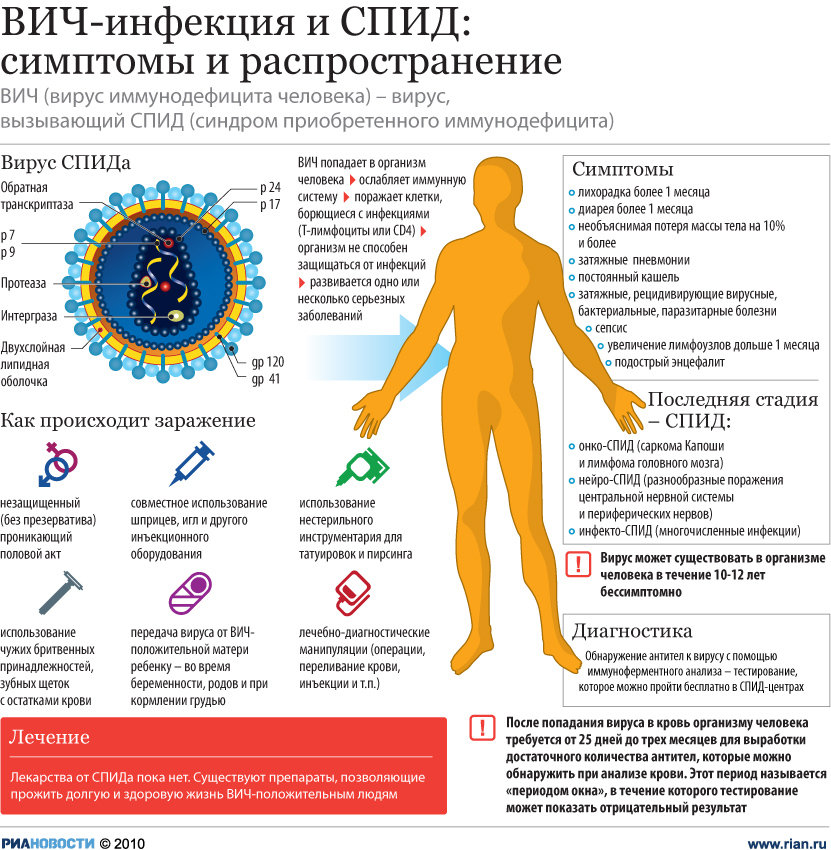
- Синдром приобретенного иммунодефицита – СПИД
- Первые проявления
- Латентная стадия
- Манифестные проявления ВИЧ
- Причины нарушения сексуальной функции при ВИЧ-инфекции
- Этиология нарушения сексуальной функции при ВИЧ-инфекции
- Текущие исследования
- Диагностика сексуальной дисфункции
- Ингибиторы ФДЭ-5
- Тестостерон
- Нормальный уровень гормона
- Пониженный уровень
- Повышенный уровень
- Лечение
Можно ли пить алкоголь инфицированным?
Строго запрещено употреблять алкоголь ВИЧ-инфицированным, если стадия патологии уже запущенная и состояние пациента и без алкоголя тяжелое.
Некоторые врачи утверждают, что небольшое количество спиртных напитков изредка положительно действуют на больных. Стакан пива или бокал красного вина помогут снять напряжение, стресс, улучшат процесс кровообращения и т.д., что положительно влияет на больного таким серьезным неизлечимым заболеванием.

Строго запрещено пить алкоголь ВИЧ-инфицированным, если стадия патологии уже запущенна
Важно понимать, что если человек не может остановиться вовремя и ограничиться только бокалом вина, то пить вообще не нужно. Стоит учитывать еще индивидуальные особенности организма. Некоторые люди плохо переносят даже минимальные дозы алкоголя, тогда им вообще не рекомендуется его употреблять. Так как будет длительная интоксикация организма, которая плохо отразится на общем течении болезни.
При нормальной переносимости алкоголя и стабильному течению патологии, больным разрешают 1-2 единицы спиртных напитков. Они приравниваются к 250-500 мл пива, 50-100 мл крепких спиртных напитков, или 60-150 мл вина. Такое количество алкоголя можно выпить не более 1 раза в неделю.
Все же крепкие напитки не рекомендуют употреблять даже в небольших дозах. Например, коньяк, водка, спирт, различные настойки и ликеры. Высокая крепость напитка значительно увеличивает нагрузку на организм. Человек с ВИЧ или СПИД употребляющий крепкие спиртные напитки может пропустить очередной прием лекарств. А для такого больного это просто катастрофично.
Влияние алкоголя на болезнь
Иммунная система людей с ВИЧ восприимчива к любым негативным факторам, а алкоголь угнетает ее еще сильнее. Степень тяжести состояния ВИЧ-позитивного пациента оценивают по уровню CD4-лимфоцитов (Т-хелперов). Чем меньше в крови этих клеток, тем слабее реагирует иммунная система на инфекции и тем выше риск развития СПИДа. Алкоголизм приводит к снижению числа CD4-лимфоцитов. Но эпизодическое употребление умеренных доз спиртного не оказывает заметного влияния на этот показатель.
Последствия злоупотребления алкоголем при ВИЧ:
- повышается восприимчивость к туберкулезу, пневмонии, гепатиту С;
- при заболевании СПИДом возрастает риск отказа жизненно важных внутренних органов, поскольку частая алкогольная интоксикация приводит к их патологическим изменениям;
- люди с иммунодефицитом склонны к депрессиям, а этанол провоцирует психические нарушения.
У злоупотребляющих алкоголем снижена критичность поведения. Они ведут беспорядочную сексуальную жизнь, подвергают партнеров риску заражения, ставят под угрозу собственное здоровье. Половым путем передаются смертельно опасные для людей с ослабленным иммунитетом болезни. Алкоголики нарушают и другие запреты, игнорируют рекомендации врачей относительно режима питания, личной гигиены, профилактики заболеваний.
ВИЧ-позитивным пациентам без алкогольной зависимости на ранних стадиях разрешается употреблять 1–2 единицы спиртного в неделю. Столько содержат:
- 0,25–0,5 л пива;
- 60–150 мл некрепленого вина;
- 50–100 мл водки или других крепких напитков.
Наиболее безопасно при иммунодефиците сухое красное вино. Оно успокаивает нервную систему, подавляет желудочно-кишечные инфекции, стимулирует иммунитет. К относительно безопасным спиртным напиткам относится легкое светлое пиво. Исследования не выявили негативного влияния малых доз вина и пива на развитие ВИЧ, число Т-клеток. Чем крепче напиток, тем пагубней его воздействие на иммунитет. Категорически запрещено употреблять:
- напитки крепче 40° – спирт, абсент, ром, арманьяк;
- крепкий алкоголь с высоким содержанием сахара – ликеры, настойки, наливки;
- любые алкогольные напитки при тяжелых формах ВИЧ, присоединении цирроза, гепатита С, хронических заболеваний мочеполовой системы.

Действие алкоголя на пациента с ВИЧ-инфекцией
Воздействие этилового спирта на организма больного зависит в большей степени от стадии развития патологии. Доказано, что алкоголизм провоцирует проявление осложнений в течении заболевания, также возникает дополнительное ослабление организма, что способствует развитию инфекций. Регулярное распитие спиртных напитков провоцирует сбои в работе внутренних органов. Все это для человека болеющего ВИЧ очень опасно.
Такое негативное действие ученые зарегистрировали при системном употреблении алкоголя, то есть при злоупотреблении. В этом случае иммунная система будет дополнительно подавляться и даже лекарства не будут эффективными.
Алкоголизм провоцирует проявление осложнений в течении заболевания
Кроме того, не следует исключать тот факт, что алкоголь воздействует на психику и поведение человека. Из-за этого инфицированный может вступать в интимную связь не предохраняясь, и не предупреждая о своем недуге партнера. То есть теряет контроль над ситуацией, что приводит к опасным для жизни других людей последствиям.
Исследования показали, что если человек с ВИЧ употребляет алкоголь, то в его организме значительно уменьшается количество клеток типа CD4. В организме инфицированного человека они и без того поражены.
Это касается тех, кто не проходил специальную антиретровирусную терапию. Если же пациент проходит эту терапию, то разница не настолько значительна.
Не стоит забывать о влиянии алкоголя на печень ВИЧ-инфицированного человека, который еще и принимает лечение в виде АРВ препаратов. При злоупотреблении алкоголем увеличивается количество холестерина низкой плотности, и препараты АРВ тоже обладают таким эффектом. Поэтому нагрузка на печень будет очень большая. Также опасно принимать лекарства и алкоголь вместе, так как спиртные напитки обладают мочегонным эффектом. Из-за этого действующие вещества препаратов будут стремительно выводится из организма через мочевыделительную систему.
Краткосрочное действие алкоголя

Спиртосодержащие напитки многие люди употребляют для того, чтобы расслабиться и получить некоторое удовольствие. По мнению большинства людей, алкоголь в умеренном количестве помогает снять стресс, способствует расслаблению организма и разжигает аппетит. Однако, при всем этом, алкоголь также может пагубно повлиять на настроение и вызывать проблемы физического, психологического и социального характера.
Согласно рекомендациям врачей, мужчинам нежелательно выпивать в день больше 3 или 4 единиц алкоголя (1 единица равна бокалу вина или приблизительно четверти литра пива обычной крепости). Для женщин суточный максимум составляет 2-3 единицы. Не стоит выпивать за один раз большое количество спиртного, даже если до этого несколько дней его не принимать – это так называемая система загулов, которая достаточно распространена в нашей стране среди любителей выпить алкоголь. Беременным и планирующим беременность женщинам настоятельно рекомендуется полностью избежать употребление алкогольных напитков.
Важно! Состояние похмелья подразумевает под собой головную боль, усталость, сухость во рту, плохое самочувствие – все это вполне привычные последствия злоупотребления спиртными напитками. Такое состояние возникает по причине обезвоживания и отравления организма, именно поэтому при распитии спиртного рекомендуется употреблять много воды.
Даже небольшая доза алкоголя легко может отразиться на координации человека, его способности реагировать на внешние раздражители и принимать различные решения. При вождении дорожного транспорта и работе с механизмами употребление алкоголя даже в малых дозах запрещено на законодательном уровне, так что это может повлечь за собой серьезные последствия. Распитие спиртных напитков в чрезмерном количестве вполне может привести к плачевным последствиям для любого организма, вплоть до смерти.
Долгосрочное действие спиртного

Долгосрочное злоупотребление алкоголем (для мужчин – более 10 единиц в сутки, для женщин – более 6) может пагубно отразиться на состоянии здоровья, потому что спиртные напитки воздействует на такие важные органы, как мозг, печень и сердце. К тому же это вызывает психологическую и физическую алкогольную зависимость.
У людей, злоупотребляющих алкоголем, зачастую наблюдается нарушение питания, что приводит уже к дальнейшим проблемам. Спиртное имеет свойства депрессанта, что лишь усугубляет эмоциональные проблемы при длительном его потреблении. Сочетание спиртных напитков с лекарственными препаратами может повлечь неисправимые последствия для организма.
Спиртные напитки и ВИЧ
На данный момент нет никаких доказательств того, что употребление алкоголя в умеренных количествах может нанести вред ВИЧ-инфицированному человеку. Злоупотребление спиртными напитками влияет на иммунную систему и замедляет ее восстановление после болезней, что может и отразится и на лечении. Проведенные на животных опыты показывают, что алкоголь в больших количествах негативно влияет на функционирование различных элементов иммунной системы. У потреблявших много спиртного людей с ВИЧ-инфекцией, которые не проходили АРВТ, замечено снижение клеток CD4, что и так поражаются вирусом. Разница в количестве таких клеток у пьющих и непьющих пациентов, проходящих АРВТ, незначительна, но у первых больше вероятность пропустить прием лекарств.
Спиртные напитки воздействуют на печень, играющую важную роль в переработке АРВ препаратов. При алкогольной зависимости повышается уровень холестерина, чему данные препараты также могут способствовать. На сегодняшний день не обнаружено какого-либо значительного влияния алкоголя на АРВ препараты, но побочные эффекты от некоторых лекарственных средств алкоголем могут усугубляться. Ко всему прочему, алкогольные напитки могут вызывать рвоту и тошноту. Если человека стошнило в течение часа после принятия АРВ препарата от того, что он пил спиртное, то прием лекарства необходимо повторить для достижения нужного результата, а употребление алкоголя прекратить.
Алкоголизм и СПИД несовместимы
.jpg)
Можно ли пить при ВИЧ – вопрос, который интересует многих инфицированных. Ничего удивительного в этом нет, ведь на спиртосодержащую продукцию в этом случае люди возлагают большие надежды. Они считают, что алкоголь поможет справиться со стрессом, забыться и хотя бы на врем избавиться от проблем. На самом деле потребление спиртосодержащих напитков может только усугубить и без того непростую ситуацию. Близкие люди со временем отворачиваются от инфицированных, злоупотребляющих крепкими напитками.
Можно ли пить при ВИЧ спиртное в ограниченных количествах? Этот вопрос также интересует многих. Ответ на него может быть положительным лишь в том случае, если инфицированный при этом не принимает антиретровирусную терапию. Такое возможно, если показатели анализов в норме и в применении АРТ лечащий врач не видит смысла. Можно ли алкоголь при ВИЧ в этом случае? Можно, но только в умеренных количествах. Конечно, это утверждение все понимают по-своему. Поэтому следует разъяснить, что умеренным количеством считается, например, бокал вина один раз в неделю или сто грамм коньяка несколько раз в месяц. Выпивать ежедневно по литру пива или сто грамм водки недопустимо. Ведь алкоголь и ВИЧ-инфекция несовместимы. Дело в том, что вирус такого типа наносит серьезный удар по иммунной системе. Она также страдает и от спиртного. Это значит, что злоупотребление алкоголем при таком заболевании недопустимо.
ВИЧ терапия и алкоголь
Злоупотребление алкоголем понижает эффективность лечения ВИЧ, повышает риск побочных эффектов:
- АРВ препараты и этанол токсичны для печени, повышают уровень холестерина. При их комбинации и долгосрочном приеме проблемы усугубляются;
- из-за мочегонного действия алкоголя лекарство преждевременно вымывается из организма;
- если выпивка провоцирует рвоту, препарат не успевает подействовать.
Опасаясь тяжелых побочных эффектов из-за сочетания препаратов от ВИЧ с алкоголем, алкозависимые пациенты пропускают их прием всякий раз, когда напиваются. Больные с нарушениями памяти, самоконтроля забывают об очередном приеме лекарства. Если курс антиретровирусной терапии прерывается, у вируса вырабатывается устойчивость к препаратам, инфекция резко прогрессирует.
Врачи не запрещают категорически употреблять алкоголь в процессе лечения ВИЧ, но рекомендуют ограничиться минимальными дозами. Пить можно не чаще раза в неделю, лучше слабоалкогольные напитки. Врачи считают безопасными дозы, после которых не возникают тошнота, рвота, похмелье, пациент не забывает о приеме лекарства. В среднем это 1–2 единицы чистого этанола, но рассчитывать дозу нужно с учетом индивидуальной восприимчивости. Пациентам с алкогольной зависимостью необходимо пройти лечение от нее параллельно с АРВТ. Во избежание срывов им показано полное воздержание.
Можно ли пить алкоголь перед сдачей крови на ВИЧ
При подозрении на ВИЧ назначаются:
- иммуноферментный анализ на антитела к ВИЧ;
- анализ на сам вирус – ПРЦ (полиразмерная цепная реакция).
Их необходимо сдавать натощак, непосредственно перед сдачей крови разрешается пить только негазированную воду. Не доказана связь получения ложноположительных или сомнительных результатов с употреблением алкоголя накануне анализа. Но врачи рекомендуют воздерживаться от приема алкоголя минимум на протяжении суток до ПРЦ или иммуноферментного анализа. Иммунная система может реагировать выработкой антител на поступление в кровь этанола.

ВИЧ-позитивным пациентам необходимо каждые 3–4 месяца проходить тесты на CD4-клетки и уровень вирусной нагрузки. Они позволяют оценить степень тяжести инфекции, вероятность развития СПИДа, принять решение о целесообразности назначения АРВТ и контролировать ее эффективность. Уровень Т-клеток нестабилен, меняется под воздействием стресса, переутомления, никотина и этанола. Точность анализов после приема алкоголя может снизиться. Не рекомендуется сдавать анализы на количество CD4-лимфоцитов и вирусную нагрузку, пока с момента последнего приема не пройдет 2–3 суток.
Малые дозы алкоголя не оказывают заметного влияния на скорость прогрессирования ВИЧ-инфекции и не снижают эффективность АРВТ. При злоупотреблении алкоголем инфекция прогрессирует быстрее. Повышается риск развития сопутствующих заболеваний. Возникают тяжелые побочные эффекты при приеме АРВ препаратов. Если пациенты с алкоголизмом прерывают курс антиретровирусной терапии, вероятность развития СПИДа с быстрым летальным исходом возрастает.
Запрет употребления алкогольных напитков при ВИЧ

Существуют такие заболевания и нарушения работы организма, при которых употребление спиртных напитков строго запрещено. К ним относятся:
- Острый и хронический гепатит С;
- Цирроз печени;
- Хронические заболевания мочеполовой системы;
- Запущенная форма ВИЧ-инфекции.
Алкоголь является мочегонным средством, а значит он будет пагубно действовать на препараты, поддерживающие организм при ВИЧ-инфекции, просто вымывая их из него.
Важно: Развитие инфекции возникает при отсутствии приема нужных лекарств, а также при чрезмерном употреблении спиртного. При отсутствии необходимой терапии в организме человека снижается количество клеток CD4, что приводит к ухудшению его состояния здоровья. Поэтому пить алкоголь при ВИЧ разрешено лишь в небольших дозах, чтобы не усугублять течение инфекции.
Из всего спиртного наименее вредным для организма считается красное вино в небольших дозах – оно не вызывает похмелье и мягко действует на организм. Светлое некрепкое пиво также допустимо. От крепкого алкоголя лучше совсем отказаться. Такие напитки, как чистый спирт, различные настойки, ликер, коньяк, абсент недопустимы для ВИЧ-положительных людей, у которых имеется алкогольная зависимость.
Стоит понимать, что умеренно выпивающий человек отличается от уже давно пьющего с диагностированным алкоголизмом по восприятию спиртного. Когда долго пьешь, организм привыкает к воздействию алкоголя и хуже реагирует на лекарства. ВИЧ – крайне серьезное заболевание, при безответственном образе жизни быстро переходящее в стадию СПИДа. Очень важно следить за своим здоровьем и не нагружать организм ко всем тяжелым испытаниям еще и алкоголем.
Согласно последним исследованиям, немалая часть пациентов пропускают прием АРВТ из-за наличия в организме спиртных напитков. Некоторые люди на какое-то время прекращают прием лекарств до полного очищения организма от алкоголя. А это всегда большой риск и в итоге ничем хорошим не закончится.
Последствия от алкоголя при ВИЧ
От употребления алкоголя при ВИЧ в анамнезе у людей чаще развиваются негативные последствия для состояние здоровья. Главное – это сильное ослабление иммунной системы и, как результат, увеличенная вирусная нагрузка у больных принимающих терапию АРВ лекарств.
Алкоголь значительно повышает шансы ВИЧ-инфицированного подхватить такие инфекции как:
- Пневмония;
- Туберкулез;
- Гепатит С вирусной этиологии.
Именно гепатит С по статистике наиболее частая причина смерти пациентов с таким недугом. Еще при системном употреблении алкоголя у больных СПИДом наблюдаются повреждения головного мозга и стремительное их развитие.
Человек с ВИЧ-инфекцией в анамнезе должен понимать, что принимая АРВ терапию по предписанию врача смогут жить нормальной жизнью. Для этого следует вести здоровый образ жизни. Антиретровирусные лекарства снижают уровень повреждений иммунных клеток, которые проявляются при активации вируса. Чтобы ВИЧ не перевоплотился в СПИД нужно соблюдать все предписания врача. Алкоголь только вредит ослабленной иммунной системе.
ВИЧ и СПИД: инфографика
Врачи отмечают, что наиболее часто побочные эффекты от лекарств проявляются у тех инфицированных, которые вместе с лекарствами регулярно употребляют алкоголь.
К ним относятся:
- приступы тошноты и рвоты;
- хроническая усталость;
- высыпки на коже;
- психоэмоциональные расстройства;
- расстройство стула (понос);
- особенным побочным действием этих лекарств является наличие жировых отложений в одной конкретной части тела, но при этом в других жировая ткань стремительно уменьшается.
Такие симптомы очень настораживают при наличии ВИЧ инфекции в организме, поэтому лучше, чтобы человек вел правильный образ жизни и отказался от вредных привычек. В таком случае негативные проявления можно минимизировать, при условии еще регулярного употребления лекарств.
Спирт убивает ВИЧ и другие мифы о самом опасном недуге
.jpg)
Бытует мнение о том, что при ВИЧ можно пить алкоголь, даже если в данный момент человек принимает АРТ-терапию. Ведь яд, который якобы содержится в антиретровирусных лекарствах, под действием спирта нейтрализуется. На самом деле, единственное, что нейтрализуется в таком случае – это действие АРТ на организм. Из-за спирта ее воздействие на клетки вируса существенно уменьшается, а значит, пьющий человек в этом случае рискует сократить продолжительность своей жизни из-за ставшего неэффективным лечения.
Убивает ли спирт ВИЧ – вопрос, который также волнует многих. Дело в том, что некоторые СПИД-диссиденты, а также противники антиретровирусной терапии считают, что это действительно так. Учеными доказано, что спирт убивает вирус. Именно поэтому его используют для санитарной обработки ран, в которые могли попасть клетки инфекции, а также рабочих поверхностей. Но речь идет о вирусе вне носителя. Поэтому дать положительный ответ на вопрос о том, можно ли употреблять алкоголь при ВИЧ с целью убить вирус и выздороветь, специалисты в области медицины не могут. Как минимум потому, что пить девяносто процентный раствор спирта невозможно. Да и воздействие его на организм в этом плане не принесет желаемого результата. А значит, и ответ на вопрос о том, можно ли пить алкоголь при ВИЧ вместо антиретровирусной терапии, будет отрицательным. Следует запомнить, что излечиться от страшного недуга с помощью спиртосодержащей продукции невозможно.
Можно ли курить при ВИЧ, и как это отразится на организме больного?
.jpg) Вирус иммунодефицита относительно безопасен пока находится в бессимптомной стадии. Для того чтобы ее продлилось как можно дольше, организм больного должен работать как часы. Это значит, что все жизненно важные системы должны быть в норме. Это касается в первую очередь органов дыхания, центральной нервной и сердечно-сосудистой систем. Ведь именно их первыми поражает опасный недуг. По сути, эта информация и является ответом на вопрос о том, можно курить при ВИЧ или нет. Ведь никотин повышает риск развития заболевания сердца, сосудов, органов дыхания и ЦНС даже у здоровых людей. Что уже говорить об инфицированных столь опасным недугом. Только полный отказ от сигарет поможет увеличить продолжительность жизни зараженного вирусом иммунодефицита и улучшить ее качество.
Вирус иммунодефицита относительно безопасен пока находится в бессимптомной стадии. Для того чтобы ее продлилось как можно дольше, организм больного должен работать как часы. Это значит, что все жизненно важные системы должны быть в норме. Это касается в первую очередь органов дыхания, центральной нервной и сердечно-сосудистой систем. Ведь именно их первыми поражает опасный недуг. По сути, эта информация и является ответом на вопрос о том, можно курить при ВИЧ или нет. Ведь никотин повышает риск развития заболевания сердца, сосудов, органов дыхания и ЦНС даже у здоровых людей. Что уже говорить об инфицированных столь опасным недугом. Только полный отказ от сигарет поможет увеличить продолжительность жизни зараженного вирусом иммунодефицита и улучшить ее качество.
.jpg)
Курение при ВИЧ инфекции – это ускорение развития СПИДа, который приводит к необратимым изменениям в организме и очень быстро заканчивается летальным исходом. Так стоит ли рисковать своим здоровьем ради минутного сомнительного удовольствия?
Отзывы

У нас с другом 5 лет назад одновременно выявили ВИЧ в легкой форме, назначили противовирусную терапию. Я принимал таблетки строго по схеме, иногда позволял себе выпить рюмку водки, но лечение не прерывал. За эти годы состояние почти не ухудшилось. А друг часто уходил в запой, забывал о лечении. В прошлом году похоронили его, цирроз.
Андрей Воронин, 25 лет, Самара

Когда начинал проходить терапию, выпивал довольно часто. Появилась жуткая аллергия, врачи не могут разобрать – на сами таблетки или на их комбинацию с алкоголем. Пить бросил, терапию продолжаю, от аллергии избавиться не удается.
Сергей Вересов, 38 лет, СПб
Комментарий врача. Мифы о том, что алкоголь и АРВТ категорически несовместимы, заставляют многих пропускать приемы препаратов. На самом деле даже краткосрочные перерывы в терапии значительно более опасны, чем прием алкоголя на ее фоне. (Валентин Омелов, врач-вирусолог с 12-летним стажем).
Синдром приобретенного иммунодефицита – СПИД
По своей сути, СПИД – это конечная стадия ВИЧ-инфекции, которая развивается через некоторое время после манифестной стадии. Уже через три года, без лечения, СПИД приводит к летальному исходу.
В этот период пациент становится уязвим для множества вторичных заболеваний — криптококкоз, криптоспоридиоз, токсоплазмоз, туберкулез, саркома Капоши, пневмоцистная пневмония, злокачественные лимфомы.
В зависимости от того, какие именно симптомы диагностируются у пациента, определяются и формы СПИДа:
- Лекочная – боль в груди, одышка, пневмония.
- Кишечная – диарея, нарушение всасываемости пищи, грибок и паразиты в ЖКТ.
- Невралгическая – опухоль головного мозга, абсцесс, слабоумие, паралич и недержание мочи.
Существует также «распространенная форма», она характеризуется почечной недостаточностью, поражением глаз, саркомой Капоши, дерматитами и грибковыми поражениями.
Диагноз СПИД – еще не приговор, сегодня медицина находится на том уровне развития, когда жизнь пациенту с ВИЧ можно продлить до старости, и все негативные влияния вируса иммунодефицита купируются.
Однако, диагноз означает, что мужчине придется полностью изменить жизнь, и систематически менять курсы лечения, чтобы у вируса не вырабатывалась устойчивость к лекарствам.
Первые проявления

Из-за того, что проявления ВИЧ у представителей сильного пола могут возникать в различных комбинациях, постановка диагноза осложнена.
Правда есть закономерность появления признаков болезни, которая дает возможность распределять все симптомы по стадиям.
Чаще всего первые признаки ВИЧ у мужчин развиваются по принципу инфекции в острой фазе, и здесь могут быть приняты за начало:
- Краснухи.
- Мононуклеоза.
- Гриппа.
Симптомы, которые должны насторожить мужчину, в этот период – постоянно повышенная температура 37,1-37,5 градусов, которая может наблюдаться месяц и более.
При этом вместе с температурой наблюдается вялость и разбитость во всем теле, что также вводит в заблуждение, указывая на признаки простой ОРВИ.
По ночам у инфицированного мужчины наблюдается повышенное потоотделение.
Кроме того, в заблуждение на начальной стадии развития инфекции вводят такие симптомы, как боль в горле и кашель. Боль в горле связана с тем, что в процесс заражения вовлекаются миндалины.
Однако есть одно существенное отличие, при заражении ВИЧ кашель может длиться протяжении месяц и более, что практически не встречается при респираторных заболеваниях.
Диарея протяженностью месяц и более, также может указывать на ВИЧ, хотя понос в сочетании с другими симптомами часто ошибочно приводят к диагнозу дисбактериоз.
Далее можно отметить еще явные симптомы:
- Резкая потеря веса более чем на 10% без видимых причин.
- Затруднение при физических и умственных нагрузках, сонливость, падение производительности.
- Головные боли и боли в глазах.
- Миалгия и артралгия – боль по всему телу в костях и мышцах, в суставах.
- Увеличение лимфатических узлов.
Что касается кожных проявлений, то через определенное время, иногда через месяц, на коже высыпают небольшие, бледно-розовые элементы, которые могут сливаться друг с другом.
Какие бы продукты пациент не ел, у него может быть воспаление пищевода – редкий, но специфический симптом ВИЧ на первой стадии развития.
Латентная стадия

Если первая стадия может длиться месяц, то латентная – год и более. Здесь можно говорить, что в латентной стадии симптомы не будет год и боле, иногда до 10 лет.
При этом единственным признаком могут выступать увеличенные лимфатические узлы, однако и они могут год оставаться незамеченными, так как не причиняют никакого дискомфорта.
В этой стадии инфекции проблема может быть обнаружена случайно или посредством целенаправленных исследований, в противном случае и год и 10 лет, ВИЧ не будет вообще проявляться.
Манифестные проявления ВИЧ
Как только снижение иммунитета человека подходит к определенному уровню, начинают развиваться и вторичные проблемы:
- Опухоли, в том числе злокачественные,
- Паразиты.
- Инфекции.
Одним из главных признаков ВИЧ в этот период можно считать развитие оппортунистических инфекций, которые при нормальном иммунитете не развиваются. Эта стадия продолжается год-два.
Для этой стадии характерны следующие сопутствующие болезни:
- Герпес на члене и на теле, и опоясывающий лишай.
- Появление белых бляшек на языке – лейкоплакия, как на фото.
- Себорейный дерматит.
- Микоз.
На протяжении года может резко возрастать число рецидивов кандидоза, грибковой инфекции, которая бурно развивается именно при снижении иммунитета.
Причины нарушения сексуальной функции при ВИЧ-инфекции
![]()
Факторы риска и лечение ЭД (англ.)
![]()
![]()
Признаки и лечение импотенции
Существует множество причин сексуальной дисфункции. В 80% случаев у ЭД есть органический компонент, а 50% случаев ЭД вызваны только органическими нарушениями. Истинная психологическая (психогенная) ЭД развивается только в 20% случаев (NIH, 1993).
У ВИЧ инфицированных со временем вероятность появления ЭД повышается, причем не только из-за хронического течения инфекции, но также из-за других факторов.
- Возраст. Это наиболее важная биологическая причина ЭД. ЭД разной степени тяжести — от легкой (17%) до умеренной (17–34%) и тяжелой (5–15%) — страдают 52% мужчин в возрасте от 40 до 70 лет (Feldman, 1994).
Заболеваемость ВИЧ-инфицированных мужчин ЭД будет расти, по-видимому, из-за увеличения продолжительности жизни с ВИЧ и, как следствие, старения ВИЧ-инфицированных. Однако помимо возраста есть и еще одна причина — как ВИЧ, так и АРТ уменьшают продукцию тестостерона, снижают чувствительность эректильных тканей (вторично, из-за снижения гормональной активности и иннервации, а также сосудистых расстройств) и тем самым повышают вероятность появления ЭД.
- Заболевания и сопутствующие факторы. У ВИЧ-инфицированных часто присутствуют важные факторы риска развития ЭД, в том числе злоупотребление алкоголем, курение, а также прием наркотиков; метаболические нарушения (гиперлипидемия, сахарный диабет); сердечно-сосудистые заболевания, из которых наиболее важна артериальная гипертензия. ЭД также может быть ранним признаком метаболического синдрома. Кроме того, факторами риска могут быть эндокринные нарушения, различные неврологические проблемы (например, межпозвонковая грыжа) или инфекционные заболевания. Частыми причинами ЭД у молодых мужчин служат хронические заболевания почек и печени (гепатит, цирроз).
- ЭД может быть связана с психосоциальными проблемами, конфликтами отношений и психическими расстройствами (например, депрессией).
- Езда на велосипеде в течение трех и более часов в неделю на классическом сиденье считается еще одним фактором риска умеренной или тяжелой ЭД.
- Лекарственные препараты. Многие препараты неблагоприятно влияют на сексуальную функцию, особенно на либидо и способность к возбуждению. На фоне приема антиретровирусных препаратов также развивается ЭД. Нарастание ЭД происходит по мере увеличения продолжительности АРТ; кроме того, неблагоприятное влияние на сексуальную функцию оказывает комбинированная терапия. Все антиретровирусные препараты способны снижать сексуальную функцию.
Этиология нарушения сексуальной функции при ВИЧ-инфекции
Существует множество причин сексуальной дисфункции. В 1980 году произошло фундаментальное изменение взглядов на природу СДФ. Благодаря появлению усовершенствованных методов диагностики и расширению знаний о процессах старения у мужчин ученые пришли к заключению, что в 80% случаев у ЭД есть органический компонент, а 50% случаев ЭД вызваны только органическими нарушениями. Получается, что истинная психологическая (психогенная) ЭД развивается только в 20% случаев (NIH, 1993). У ВИЧ-инфицированных со временем вероятность появления ЭД повышается, причем не только из-за хронического течения инфекции, но также из-за других факторов, наблюдающихся в стареющей популяции, в том числе повышения частоты сопутствующих заболеваний, психосоциальных стрессовых ситуаций, а также необходимости приема большого количества лекарственных препаратов (Crum, 2005). Возраст. Это наиболее важная биологическая причина ЭД. ЭД разной степени тяжести — от легкой (17%) до умеренной (17—34%) и тяжелой (5—15%) — страдают 52% мужчин в возрасте
от 40 до 70 лет (Feldman, 1994). В Германии общая распространенность ЭД у мужчин в возрасте от 30 до 80 лет оценивается в 19% (Braun, 2000). Заболеваемость ВИЧ-инфицированных мужчин ЭД будет расти, по-видимому, из-за увеличения продолжительности жизни с ВИЧ и, как следствие, старения ВИЧ-инфицированных. Однако помимо возраста есть и еще одна причина — как ВИЧ, так и АРТ уменьшают продукцию тестостерона, снижают чувствительность эректильных тканей (вторично, из-за снижения гормональной активности и иннервации, а также сосудистых расстройств) и тем самым повышают вероятность появления ЭД. Заболевания и сопутствующие факторы. У ВИЧ-инфицированных часто присутствуют важные факторы риска развития ЭД, в том числе злоупотребление алкоголем, курение, а также прием наркотиков; метаболические нарушения (гиперлипидемия, сахарный диабет); сердечнососудистые заболевания, из которых наиболее важна артериальная гипертензия.
Патофизиологической основой большинства случаев ЭД служат нарушения иннервации (полинейропатия) и кровоснабжения (микро – и макроангиопатия). Однако ЭД также может быть ранним признаком метаболического синдрома. Кроме того, факторами риска могут быть эндокринные нарушения, различные неврологические проблемы (например, межпозвонковая грыжа) или инфекционные заболевания.
Частыми причинами ЭД у молодых мужчин служат хронические заболевания почек и печени (гепатит, цирроз). ЭД может быть связана с психосоциальными проблемами, конфликтами отношений и психическими расстройствами (например, депрессией). Учитывая все вышеизложенное, у ВИЧ-инфицированных повышен риск ЭД.
Езда на велосипеде в течение трех и боле часов в неделю на классическом сиденье считается еще одним фактором риска умеренной или тяжелой ЭД. Специально сконструированные сиденья уменьшают риск ЭД (Huang, 2005; Schrader, 2008). Лекарственные препараты. Многие препараты неблагоприятно влияют на сексуальную функцию, особенно на либидо и способность к возбуждению.
На фоне приема антиретровирусных препаратов также развивается СДФ. Нарастание СДФ происходит по мере увеличения продолжительности АРТ; кроме того, неблагоприятное влияние на сексуальную функцию оказывает комбинированная терапия. В стандартизованном анкетировании 78 ВИЧ-инфицированных МСМ, проведенном Cove в Лондоне в 2004 году, 69% опрошенных сообщили о не менее чем одном случае дисфункции, а 38% указали на наличие ЭД.
Все антиретровирусные препараты способны снижать сексуальную функцию. В некоторых публикациях особенно подчеркивается роль ИП, однако в целом опубликованные данные противоречивы (Schrooten, 2001; Colson, 2002; Lallemand, 2002; Asboe, 2007). Более того, сейчас получены весьма противоречивые данные о влиянии АРТ на ЭД, поскольку в одном исследовании (Guaraldi, 2007) не было установлено связи между АРТ и ЭД, а в другом (Asboe, 2007) сообщалось об устойчивой зависимости между длительностью АРТ и распространенностью ЭД.
Текущие исследования
В начале 1990-х годов наблюдалось повышение частоты СДФ до 50% среди ВИЧ-инфицированных мужчин (Tindall, 1994). Похожие результаты были получены и у женщин (Goggin, 1998). Отчетливое повышение частоты снижения либидо (48%) и ЭД (25%) среди ВИЧ-инфицированных МСМ, получавших АРТ, по сравнению с ВИЧ-инфицированными МСМ, не получающими АРТ (оба расстройства по 26%), а также по сравнению с ВИЧ-отрицательными МСМ (2% и 10% соответственно), наблюдалось Lamba в 2004 году.
В европейском исследовании (Schrooten, 2001), включавшем 904 ВИЧ-инфицированных мужчин и женщин, было показано, что снижение либидо и ЭД существенно чаще наблюдались у пациентов, получавших ИП-содержащую схему АРТ, по сравнению с пациентами, которые не получали ИП (40% против 16% для снижения либидо и 34% против 12% для ЭД соответственно).С помощью многофакторного анализа были выявлены следующие факторы риска снижения либидо: прием ИП (в настоящее время или в прошлом), симптоматическое течение ВИЧ-инфекции, возраст и МСМ.
Кроме того, независимым фактором риска для ЭД оказался прием транквилизаторов. Влияние ИП на СДФ также отмечалось в проспективном исследовании, включавшем 189 пациентов (Collazos, 2002). Не было найдено корреляции между уровнями половых гормонов и заболеваемостью СДФ. Интересно отметить, что у лиц, получавших ИП-содержащую схему АРТ, уровни тестостерона были значительно выше, чем у пациентов, получавших ННИОТ-содержащую схему, причем у последних были существенно повышены уровни 17Я-эстрадиола.
По результатам ответов 156 МСМ на стандартизованную анкету роль ИП в развитии СДФ была исключена (Lallemand, 2002): 71% участников указали на появление признаков СДФ с момента начала АРТ; однако, при сравнении групп, стратифицированных по терапии (ИП: 71%, без ИП: 65%, не принимали ИП в течение последних 4 недель: 74%) не было выявлено существенной разницы показателей между пациентами, получавшими и не получавшими ИП. 18% участников страдали СДФ до установления диагноза ВИЧ-инфекции, а у 33% СДФ уже была к моменту начала АРТ В одном исследовании была доказана важность психологических факторов: в этом исследовании частота ЕД у ВИЧ-инфицированных МСМ возросла с 38 до 51% после начала использования презервативов (Cove в 2004 г.).
Результаты последних исследований подчеркивают эффективность заместительной терапии тестостероном у ВИЧ-инфицированных мужчин с гипогонадизмом (Rabkin, 2000, Grinspoon, 1998). Недостаток тестостерона приводит к потере веса тела, потере мышечной массы, остеопении и депрессии (Grinspoon, 1996; Huang, 2001; Rietschel, 2000).
Диагностика сексуальной дисфункции
Перед началом лечения необходимо провести обследование для выяснения причин СДФ. Обследование по поводу СДФ включает полный анамнез с упором на половой (сексуальный), социальный и семейный анамнез, а также выявление социальных (употребление наркотиков) или наследственных (сахарный диабет у ближайших родственников) факторов риска. Также очень важен полный медицинский анамнез. Обязателен тщательный медицинский осмотр. Очень важно определить уровень тестостерона в крови в ранние утренние часы. Для оценки эндокринной функции яичек следует пользоваться расчетной величиной индекса свободного тестостерона, поскольку этот индекс отражает реальную биологическую активность тестостерона.
Непосредственное измерение уровня свободного тестостерона в плазме крови было признано недостоверным. Лабораторная диагностика эректильной дисфункции. Определение уровней гормонов. Общее обследование Тестостерон (свободный циркулирующий тестостерон). Клинический анализ кровиЛютеотропный гормон (ЛГ)Глюкоза, гликированный гемоглобин (HbA1c)Фолликулостимулирующий гормон (ФСГ). ЛипидограммаВозможно, РГЛГВозможно, ХГЧВозможно: ТТГВозможно, пролактин, ПСАОбщий анализ мочи
При обнаружении низкого уровня тестостерона необходимо измерить ЛГ и ФСГ. В дальнейшем могут потребоваться ЛГ – или ФСГ-стимулирующие тесты, которые, как правило, проводятся эндокринологом, для исключения вторичного гипогонадизма. Метод НПТ (измерение количества ночных пенильных тумесценций) минимально инвазивен и позволяет определить количество ночных эрекций. Нормой считается 3—6 эрекций за ночь, с не менее чем 70% жесткостью и длительностью 10 минут.
Вопрос об утренних эрекциях во время сбора сексуального анамнеза может иметь решающее значение для выбора диагностической тактики. Дальнейшее обследование мужчины включает ультразвуковое исследование мошонки. Если молочные железы увеличены и предполагаются гипофизарные нарушения (т. е. повышен уровень пролактина или эстрогена), показано выполнение МРТ турецкого седла. Для исследования кровоснабжения выполняется доплеровское исследование сосудов пениса и фармакокавернозография, а для исследования иннервации —электромиография (ЭМГ) кавернозных тел, виброметрия, ЭМГ сфинктера и седалищного нерва. Они требуются редко, оставьте их проведение урологу.
Лечение сексуальной дисфункции Ингибиторы фосфодиэстеразы 5-го типа (ингибиторы ФДЭ-5: силденафил, варденафил, тадалафил) существенно повысили эффективность лечения ЭД. Их просто принимать, они эффективны и, в целом, хорошо переносятся. (Waldkirch, 2005). Во многих странах, однако, стоимость лечения ингибиторами ФДЭ-5 не покрывается медицинскими страховками, поэтому пациенты вынуждены покупать их сами. С появлением ингибиторов ФДЭ-5 внутрикавернозные инъекции или внутриуретральное введение вазоактивных простагландинов ушли в прошлое.
Сегодня хирургические вмешательства, такие как резекция дорсальной вены полового члена, реваскуляризирующие вмешательства или фаллопротезирование, больше не играют существенной роли. Врачам, работающим с ВИЧ-инфицированными, очень важно знать о лекарственных взаимодействиях между ингибиторами ФДЭ-5 и антиретровирусными препаратами (особенно ИП). На фоне ингибирования изофермента 3A4 системы цитохрома P450 (CYP3A4) уровни ингибиторов ФДЭ-5 в плазме крови повышаются. Об этом следует обязательно рассказывать пациенту. В частности, пациентам, получающим схему АРТ с усиленным ИП, прием ингибиторов ФДЭ-5 следует начинать с меньшей дозы. По нашему мнению, целесообразно выполнять пробу с минимальной дозой (например, прием 1/4 таблетки силденафила 50 мг) и затем повышать дозу в зависимости от полученного результата и побочных эффектов.
По нашему опыту, у значительной доли пациентов желаемый эффект развивается уже на фоне приема этой малой дозы. Однако у некоторых пациентов такая малая доза не дает никакого эффекта (ВИЧ-инфекция в течение нескольких лет, множество сопутствующих заболеваний, и психологические факторы). У этих пациентов не следует превышать одобренную максимальную дозу. Одновременное применение нитратосодержащих препаратов или веществ, содержащих нитриты (молсидомин, «попперсы»), противопоказано, поскольку это может вызвать тяжелые нарушения кровообращения, включая артериальную гипотензию, плохо поддающуюся терапии. При занятиях сексом возрастает нагрузка на сердечно-сосудистую систему.
Если врач не уверен в том, что у пациента нет заболевания сердечно-сосудистой системы, целесообразно перед назначением ингибиторов ФДЭ-5 провести скрининговое кардиологическое обследование. Это особенно важно, при подозрении на нестабильную стенокардию. Апоморфин — агонист допаминовых рецепторов центрального действия. Он менее эффективен и потому играет меньшую роль в лечении ЭД, однако его можно назначать пациентам, у которых есть противопоказания к приему ингибиторов ФДЭ-5 (APO-go в ампулах, максимальная доза 100 мг подкожно). По-видимому, апоморфин лучше всего помогает при психогенных ЭД и ЭД с малым органическим компонентом.
Разные фитопрепараты (Йохимбин, Мака, Дамиана [Turnera diffusa]), возможно, благотворно влияют на сексуальную функцию. Однако систематические исследования не проводились. У этих препаратов мало побочных эффектов, однако рекомендуется отслеживать их возможные лекарственные взаимодействия с антиретровирусными препаратами. При наличии психосоциальных проблем, конфликтов отношений или депрессивных расстройств рекомендуется психотерапевтическая поддержка и, при необходимости, беседы с сексологом. Обзор исследований, в которых делались попытки определить эффективность методов психосоциальной поддержки в лечении ЭД, выявил, что групповая терапия одновременно с приемом силденафила или без него существенно уменьшает проявления ЭД (Melnik, 2007)
Ингибиторы ФДЭ-5
Силденафил (Виагра®) — первый одобренный к применению ингибитор ФДЭ-5. Выпускается в таблетках по 25, 50 и 100 мг. Начальный эффект появляется через 12—40 минут (в среднем через 25 минут) после приема препарата.
Эффект может запаздывать, если одновременно с препаратом был прием жирной пищи ли алкоголя. Максимальная концентрация в плазме крови достигается примерно через 1 час; длительность клинического эффекта составляет 8—12 часов. Частота клинического эффекта зависит от этиологии ЭД, но варьирует в диапазоне 43—83%.
Наиболее частые побочные эффекты — головная боль (11%), приливы (11%), диспепсия (3%), головокружение (3%), ринит (2%) и нарушения цветовосприятия (1%). Эпидемиологические исследования до настоящего времени не выявили статистически значимого повышения риска стенокардии, инфаркта миокарда или смерти при приеме силденафила. Варденафил (Левитра®) Одобрен к применению в 2003 году.
Эффект ингибирования фосфодиэстеразы или гидролиза цГМФ у варденафила в 10 раз выше, чем у силденафила, однако у него очень низкая биодоступность, всего 15%. Выпускается в таблетках по 10 и 20 мг. Начальный эффект появляется через 15—30 минут; максимальная концентрация в плазме крови достигается через 60 минут.
Клинический эффект длится до 12 часов. В рандомизированных плацебо-контролируемых исследованиях, в которых оценивалась удовлетворенность количеством эрекций, частота клинического эффекта колебалась в диапазоне 48—80%. Об успешно проведенном половом акте с эякуляцией после приема варденафила сообщало примерно 75% мужчин.
Варденафил хорошо переносится пациентами, получающими антигипертензивную терапию, и эффективен у таких пациентов. У варденафила те же противопоказания к одновременному приему нитратов и донаторов NO. Побочные эффекты включают головную боль (10—21%), эритему (5—13%), диспепсию (1—6%) и ринит (9—17%).
В исследовании сравнения варденафила и силденафила (Rubio-Aurioles, 2007) варденафил несколько превосходил силденафил по эффективности при хорошем профиле безопасности. Тадалафил (Сиалис®) Одобрен к применению в 2003 году. Выпускается в таблетках по 10 и 20 мг По сравнению с другими ингибиторами ФДЭ-5 максимальный уровень препарата в плазме достигается через 2 часа; начальный эффект заметен через 10—20 минут.
Поскольку его период полувыведения из плазмы крови составляет примерно 17,5 часов, эффект тадалафила сохраняется до 36 часов после приема. Личные наблюдения показывают, что из-за этой особенности препарат стал очень популярным среди геев («таблетка выходного дня»). Головная боль (7—21%), диспепсия и изжога (1—17%), миалгия (3—7%), боли в спине (4—9%), ринит (5%) и приливы (1—5%) — наиболее часто возникающие побочные эффекты.
Клинически значимое воздействие на сердечно-сосудистую систему выявить не представляется возможным; повышения частоты ИМ не наблюдалось ни в одном исследовании. Уденафил, новый селективный ингибитор ФДЭ-5, прошел исследование III фазы, в котором была показана высокая эффективность этого препарата в сочетании с хорошим профилем безопасности (Paick, 2008). Недавние исследования, проведенные среди МСМ, позволили предположить наличие связи между приемом наркотиков, приемом ингибиторов ФДЭ-5 и незащищенным сексом (Swearin-gen, 2005; Jackson, 2005; Spindler, 2006).
Тестостерон
Заместительная терапия показана при симптоматической недостаточности тестостерона. Тестостерон может вводиться внутримышечно (тестостерон-депо 250 мг в/м с интервалом в 14— 21 дней) или наноситься на кожу в форме геля (например, тестогель 25—50 мг в сутки). Возможен пероральный прием (например, капсулы андриола), но они не зарекомендовали себя в повседневной клинической практике. Недавно были рекомендованы инъекции депонированного препарата тестостерона ундеканоата в дозе 1000 мг (Небидо) с трехмесячным интервалом, при этом препарат также вводится в повышенной дозе через 6 недель после первоначальной дозы.
Преимущества введения депонированных препаратов в том, что они обеспечивают более стабильную концентрацию тестостерона в крови. В условиях ограниченных ресурсов рекомендуется зарегистрировать недостаточность тестостерона в медицинской карте и точно записать все имеющиеся у больного клинические симптомы. Отмечалось, что инъекции тестостерона могут провоцировать рост рака In situ В простате. В связи с этим рекомендуется назначать ежегодное определение уровня ПСА во время лечения тестостероном и проводить медицинский осмотр перед началом терапии, хотя это может не покрываться страховкой. Кроме того, при наличии у ближайших родственников заболеваний простаты рекомендуется направить пациента на консультацию к урологу до начала заместительной терапии. В качестве побочных эффектов указывались потеря волос, раздражение кожи (гелем!), повышение активности печеночных трансаминаз, нарушения липидного баланса и белкового состава крови, а также задержка жидкости в тканях.
Нормальный уровень гормона
На протяжении жизни уровень тестостерона постоянно изменяется, его максимальное содержание приходится к 18 годам и, как правило, сохраняется до 30-35 лет. А затем его уровень начинает постепенно понижаться, примерно на 1-2% в год.
Темпы снижения уровня тестостерона зависят от воздействия некоторых факторов, например:
- постоянные стрессы и хроническая усталость;
- злоупотребление спиртными напитками;
- неправильный образ жизни;
- прием некоторых лекарственных препаратов;
- хронические инфекции;
- условия труда, плохая экология.
Нормальный уровень тестостерона у мужчин колеблется в диапазоне от 350 до 1000 ед. и чем старше мужчина, тем его уровень ниже.
А к 60 летнему возрасту уровень тестостерона уменьшается в 5 раз, что неизбежно ведет к возрастному климаксу, симптомами которого являются низкий иммунитет, снижение работоспособности, нарушение режима сна, потеря мышечной массы, резкое снижение эректильной функции и прочие.
В отдельных случаях наблюдается резкое снижение уровня гормона тестостерона у мужчин в возрасте до 30 лет, как правило, это связанно с постоянными чрезмерными физическими нагрузками, переутомлением, психологическим напряжением, травмами и несбалансированным питанием.
Каждый мужчина, независимо от своего возраста должен знать, как определить уровень тестостерона в своем организме и в случае его нехватки срочно принимать все необходимые меры для его восстановления.
Так как нехватка тестостерона является одной из основных причин возникновения инфарктов у достаточно молодых мужчин.
Пониженный уровень
Основными симптомами, указывающими на низкий уровень гормона тестостерона в организме, являются:
- плохое настроение, депрессия;
- замедление роста волос на лице и теле;
- снижение мышечной массы;
- упадок сил;
- сухость кожного покрова;
- бессонница, раздражительность;
- повышенная потливость во время сна;
- ожирение в области живота;
- снижение полового влечения, импотенция, бесплодие;
- общее ухудшение самочувствия.
На снижение содержания тестостерона может повлиять целый ряд различных факторов. Если проблема возникла в органах непосредственно производящих тестостерон — это называется «первичная проблема» или «гипогонадизм».
Проблема, связанная с гипофизом носит название «вторичный гипогонадизм», а если проблема при выработке тестостерона связана с гипоталамусом, то это «третичный гипогонадизм».
Сдав анализ на уровень тестостерона можно выявить эту проблему на раннем этапе, выяснить причину и начать незамедлительное лечение. Одними из основных причин гипогонадизма могут быть:
- травмы и повреждения яичек;
- лечение рака (химиотерапия);
- воспаления яичек (орхит);
- старение;
- хромосомные аномалии;
- повреждения гипофиза;
- ослабленный приток крови;
- воспаления происходящие в организме;
- СПИД и ВИЧ;
- применение анаболических стероидов;
- ожирение.
Повышенный уровень
Высокий уровень тестостерона в организме может быть связан, во-первых с природным переизбытком производства этого гормона, а во-вторых это может быть вызвано приемом искусственных добавок анаболических стероидов.
Прием стероидов может вызывать в дальнейшем побочные эффекты. Чтобы этого избежать следует отдавать предпочтение натуральным добавкам тестостерона вместо искусственных.
Однако высокий уровень тестостерона не является положительным фактором для мужчины, поэтому после того как проверить уровень тестостерона в организме необходимо проконсультироваться с врачом и принимать меры по его уменьшению.
Повышенный тестостерон может быть причиной различных заболеваний:
- рак предстательной железы;
- резкие перепады настроения, агрессия;
- воспаление сальных желез;
- раннее облысение;
- болезни печени, вызванные приемом стероидов;
- риск сердечных приступов, сердечно-сосудистых заболеваний;
- уменьшение количества сперматозоидов, бесплодие;
- расстройства сна.
Лечение
Если вы подозреваете повышенное или наоборот низкое содержание тестостерона, то вам необходимо обратиться к врачу для того, чтобы проконсультироваться, как узнать уровень тестостерона в организме, сдать необходимые анализы и провести специальное тестирование. Для проведения такого тестирования необходимо сдать кровь из вены для тщательного анализа.
Лучше всего сдавать кровь для тестирования утром, так как именно в это время уровень тестостерона в крови наиболее высок. Для более точного анализа такую процедуру следует провести несколько раз, сдавая кровь в разное время. Само тестирование включает в себя анализ на содержание свободного тестостерона в крови и содержание общего тестостерона.
Если в результате тестирования выявлен дефицит гормона тестостерона, то назначается заместительная терапия препаратами содержащими тестостерон. Однако она имеет как свои плюсы, так и минусы. К положительным аспектам заместительной терапии можно отнести: рост мышечной массы, увеличение физической силы, энергии, укрепление костей и повышение либидо.
К рискам, возникающим во время такого рода терапии можно отнести возможность возникновения заболеваний предстательной железы и нарушение сна. Мужчинам обязательно необходимо проверять уровень содержания тестостерона, постоянно отслеживая его количество в организме. Это поможет поддерживать хорошее самочувствие и вести максимально подходящий образ жизни, не наносящий вред мужскому здоровью.
Летальность от рака простаты имеет достаточно высокие статистические показатели. Несвоевременное обнаружение онкологии – это не только трудности в лечении, прежде всего, это отсутствие гарантии на полное выздоровление. В случае запущенности болезни спасти пациента могут только радикальные методы. Операция по удалению тестикул (яичек) у мужчин – орхиэктомия – делается с одной целью: как можно быстрее прекратить выработку тестостерона яичками, избыток которого является основной причиной злокачественного роста клеток предстательной железы.


Терапевтическое подавление производительности тестикул бывает не во всех случаях эффективно, поэтому их удаление у мужчин является одним из методов остановки развития рака предстательной железы. Так что такое хирургическая кастрация, и как удаляют яички у мужчин?
- https://alkogolik-info.ru/vliyanie-na-zdorove/bolezni/alkogol-i-vich.html
- https://narcoff.com/alkogolizm/vliyanie/vich-i-alkogol
- https://alkotraz.ru/zdorove/alkogol-pri-zabolevaniyah/alkogol-pri-vich.html
- http://www.zppp.saharniy-diabet.com/vich-spid-1/zhizn/alkogol
- http://opotencii.ru/bolezni/pervye-priznaki-vich-u-muzhchin.html
- https://spidolog.ru/wiki/%D0%AD%D1%80%D0%B5%D0%BA%D1%82%D0%B8%D0%BB%D1%8C%D0%BD%D0%B0%D1%8F_%D0%B4%D0%B8%D1%81%D1%84%D1%83%D0%BD%D0%BA%D1%86%D0%B8%D1%8F
- http://healthnative.ru/lech/lech-vich/narushenie-seksualnoj-funkcii-pri-vich-infekcii.html
- http://prostatit.lechenie-potencya.ru/potentsiya/vliyaet-li-vich-na-potentsiyu-u-muzhchin/