- Гломерулонефрит – краткое описание заболевания
- Гломерулонефрит: симптомы и диагностика
- Сравнительная характеристика
- Гломерунефрит
- Причины возникновения
- Симптоматика
- Лечение гломерунефрита
- Дифференциальная диагностика
- Исследования гломерулонефрита
- Изучение пиелонефрита
- Пиелонефрит и гломерулонефрит: главные отличия
- Пиелонефрит – чем характеризуется патология
- Основное лечение гломерулонефрита
- Клиника и течение пиелонефрита
- Особенности этих патологий
- Три шага диагностики
- Клиническое обследование пациента
- Лабораторные анализы
- Инструментальные тесты
- Этиология и клиническая картина пиелонефрита
- Формы и типы
- Диагностика заболеваний (в том числе дифференциальная)
- Таблица: лабораторные отличия пиелонефрита и гломерулонефрита
- Таблица: сравнение признаков пиелонефрита и гломерулонефрита
- Чем опасны заболевания
- Вероятные осложнения пиелонефрита
- Вероятные осложнения гломерулонефрита
- Нефриты: Гломерулонефрит и пиелонефрит
- Особенности гломерулонефрита
- Гломерулонефрит — видео
- Терапия пиелонефрита
- Признаки гломерулонефрита
Гломерулонефрит – краткое описание заболевания
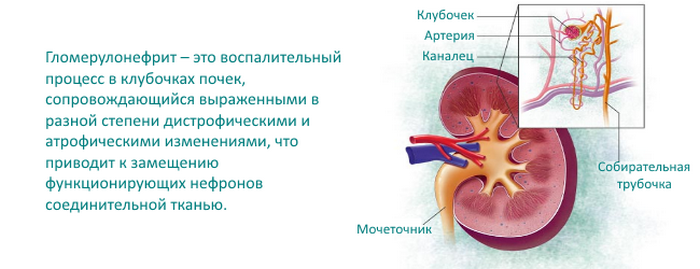
При гломерулонефритах воспаление происходит в мозговом (медуллярном) слое почек, где расположены главные функциональные почечные образования – гломерулы
При гломерулонефритах воспаление происходит в мозговом (медуллярном) слое почек, где расположены главные функциональные почечные образования – гломерулы, они же клубочки, в которых происходят основные процессы фильтрации сыворотки крови с образованием мочи. Вовлечение в воспалительный процесс функциональной почечной ткани (паренхимы) ведет к главной опасности, которую таят в себе гломерулонефриты – развитие недостаточности органов выделения.
Кроме характерной локализации патологического процесса, при этом заболевании специфичен характер воспаления, который не является следствием жизнедеятельности микроорганизмов, травм и других повреждений. При гломерулонефритах причиной воспаления являются аутоиммунные факторы – проще говоря, почечную ткань поражают атипичные иммунные комплексы, попадающие в мозговой слой почек из крови. В норме иммунные образования призваны бороться с инородными веществами и микроорганизмами (вирусами, бактериями), но при некоторых обстоятельствах антитела (иммуноглобулины) начинают повреждать ткани собственного организма.
Аутоимунный механизм поражения тканей с последующим развитием асептического воспаления присущ не только гломерулонефритам. Похожий патогенез у большинства системных заболеваний соединительной ткани (СКВ, ревматизм, ревматоидный артрит, склеродермия и т.д.). Воспалительные процессы, вызванные аутоиммунной атакой, имеют много общих черт, таких как:
- вялое, длительное течение;
- не распространение на соседние органы и ткани;
- преобладание пролиферации (роста) воспаленных тканей;
- в исходе воспаления утрата тканями функциональных возможностей.
Присущи все эти признаки для воспаления почечной паренхимы при гломерулонефритах. Заболевание крайне редко начинается остро и не имеет выраженную симптоматику. В большинстве случаев ощутимые симптомы появляются намного позже начала заболевания и могут долго не причинять больному особого дискомфорта, в чем и заключается опасность патологии.
Обращение к врачу, диагностика болезни и начало его лечения часто происходят, когда воспаление уже стало причиной необратимых органических поражений, снижающих функциональные возможности органа.
При гломеролонефритах не бывает сильной болезненности, проблем с мочеиспусканием. Обычно симптомы выявляются только путем лабораторных исследований мочи, в ходе которых в урине обнаруживают такие признаки заболевания;
Симптомы лекарственного поражения почек и лечение
- эритроциты (гематурия);
- белок (протеинурия);
- лейкоциты (лейкоцитурия).

Наличие в моче эритроцитов и лейкоцитов может встречаться и при других почечных патологиях, в том числе пиелонефритах
Наличие в моче эритроцитов и лейкоцитов может встречаться и при других почечных патологиях, в том числе пиелонефритах. Но наличие в моче белка, тем более в больших количествах, говорит о нарушениях процессов фильтрации, что бывает только при серьезных нарушениях почечной функции, которые сопровождают воспаление паренхимы почки.
Подтверждают диагноз гломерулонерита при инструментальных исследованиях. Характерными признаками заболевания, что обнаруживаются при прохождении УЗИ или томографических исследований, являются уменьшение и уплотнение органов, образование в их теле кист и очаговых нетипичных включений. Четкая грань между корковым и мозговым веществом, характеризующая нормальную почку, размыта. Характерно, что поражения симметричны и в одинаковой степени затрагивают обе почки. Лоханка и чашечки при этом выглядят абсолютно нормально, то есть почечные полости в процесс не вовлечены.
Лечатся гломерулонефриты с помощью мощных противовоспалительных (кортикостероидные гормоны) и цитостатических (противоопухолевых) препаратов. И те и другие обладают иммуносупрессорным действием (подавляют иммунные реакции), цитостатический эффект тормозит пролиферацию почечных клеток, вовлеченных в воспаление.
Важно! Гломерулонефрит относят к тяжелым заболеваниям, прогноз при некоторых его формах весьма неблагоприятен – в исходе заболевания тотальная двусторонняя почечная недостаточность с необходимостью пересадки донорской почки.
Гломерулонефрит: симптомы и диагностика
Это заболевание поражает молодых людей в возрасте от 25 до 35 лет. Нередко им страдают дети, особенно мальчики в возрасте от 5 до 10 лет. Гломерулонефрит или гламированный нефрит сопровождается повреждением почечных кровеносных сосудов. Люди, которые склонны к частым простудам, хроническому тонзиллиту, ангине и скарлатине страдают от указанного заболевания намного чаще остальных. Нередко медицинские специалисты называют стрептококк и стафилококк основными возбудителями гломерулонефрита. Это воспаление почечных клубочков может явиться следствием инфекционного заражения.
Изменения в сосудах могут возникнуть и при резком переохлаждении. На развитие гломерулонефрита могут повлиять постоянные аллергические реакции и пониженный иммунитет. Диагностировать болезнь можно по следующим симптомам:
- одышка и головная боль;
- болезненные ощущения в области почек (возможно легкое покалывание);
- снижение частоты мочеиспускания;
- появление сильных отеков на лице.
Если своевременно не начать лечение, могут начаться серьезные осложнения. На более поздних сроках проявляется острый болевой синдром в указанной области. Резкое снижение выделения мочи – это один из основных симптомов, по которому гломерулонефрит можно отличить от пиелонефрита.
В 20% случаев повреждение кровеносной системы почек становится хроническим. Для такого развития болезни характерна вялотекущая симптоматика. Если лечение не было начато своевременно, последствия могут оказаться плачевными. Почка сморщивается, прогрессирует разрушение клубочков, что и приводит к ее недостаточности. В итоге может потребоваться трансплантация почки. Главная опасность гломерулонефрита заключается в том, что диагностика бывает ошибочной. Его симптомы на ранней стадии слишком слабо выражены.
При проведении диагностики врачи обращают особое внимание на анализы мочи. Уже на ранней стадии развития болезни в моче обнаруживается большое количество эритроцитов и белков.
Также происходят изменения периферической крови, которые выявляются медицинскими специалистами. Речь идет о выраженной анемии и понижении эритроцитов в крови пациента.
Сравнительная характеристика
| Пиелонефрит | Гломерулонефрит |
| Симптомы появляются внезапно, они ярко выражены, заболевание развивается быстро | Болезнь проявляется постепенно, симптомы нарастают медленно и выражены слабо |
| Чаще впервые проявляется в острой форме, которая при неблагоприятных условиях переходит в хроническую | Чаще бывает хроническим |
| Поражаются лоханки и чашечки | Поражаются почечные клубочки |
| Неравномерность распространения патологического процесса: либо одна почка, либо обе, но частично | Воспаление равномерно распространяется на обе почки |
| Частое обильное мочеиспускание | Редкое мочеиспускание, уменьшение количества выделяемой мочи |
| Нарушение работы ЖКТ: потеря аппетита, тошнота, рвота, запоры | ЖКТ работает нормально |
| Отечность чаще отсутствует | Характерны отеки |
| Изменения в составе крови, характерные для воспалительных процессов | Выраженные изменения в составе крови, приводящие к ухудшению общего состояния |
Течение пиелонефрита усугубляется наличием камней в почках. Они травмируют слизистые, их прохождение по мочевыводящим путям вызывает спазмы и значительно усиливает болевой синдром. При гломерулонефрите боль обусловлена только воспалительным поражением тканей, поэтому она не такая интенсивная.
Гломерунефрит
Это воспалительное заболевание внутренних сосудов и капилляров почек. Воспаление происходит в фильтрационных клубочках почек — гломерулах. Именно поэтому гломерунефрит имеет такое название. Чаще оно возникает у молодых людей возрастом от 20 до 40 лет, нередко встречается и у детей. Гломерунефрит может иметь как хронический, так и острый характер, обычно поражает обе почки. Заболевание имеет тяжелые осложнения, которые в будущем могут спровоцировать почечную недостаточность.
Причины возникновения
Причиной возникновения воспаления в гломерулах считаются аутоиммунные образования, которые попадают в орган с кровью, и вместо удаления инородных бактерий и инфекций, повреждают собственные ткани. Неоднократно гломерунефрит обнаруживают у людей, которые болеют простудными заболеваниями, ОРЗ, ангиной или скарлатиной. Довольно часто заболевание провоцируют бактерии, такие как стафилококк и стрептококк. Также болезнь может возникнуть после переохлаждения или вследствие часто пониженного иммунитета.
Симптоматика
Гломерунефрит не имеет явно выраженных симптомов. Довольно часто его можно обнаружить путем сдачи лабораторных анализов. Распространенными симптомами этого заболевания являются:
- вялость, постоянная усталость; пониженный аппетита; повышенная температура; незначительная тянущая боль в пояснице; отеки лица; снижение мочеиспускания.
Эти симптомы зачастую начинают проявляться намного позже возникновения заболевания. Пациенты довольно часто не ощущают изменений со здоровьем, в чем и заключается опасность болезни. Точно диагностировать гломерунефрит могут лабораторные анализы мочи. Если результаты исследования показывают, что моча имеет повышенное количество белка и лейкоцитов — это явный признак заболевания.
Лечение гломерунефрита
Лечение острого гломерунефрита происходит консервативным методом, без хирургических вмешательств. Пациентам выписывают антибиотики, иммунодепрессанты, противовоспалительные и противоопухолевые средства, комплексные витамины. При сильной интоксикации организма может понадобиться очищение крови. Лечение хронического гломерулонефрита производится такими же медикаментами. Помимо этого, пациентам немаловажно соблюдать строгую диету, сократить употребление белка, исключить из рациона соль, специи, копченые продукты. Больные должны остерегаться переохлаждения. В сложных запущенных ситуациях, когда почку спасти не удается, возможна пересадка или удаление органа.
Самостоятельно ставить диагноз и заниматься самолечением не рекомендуется, так как неправильное лечение гломерунефрита может спровоцировать почечную недостаточность и другие осложнения.
Дифференциальная диагностика
Для проведения дифференциального диагноза пиелонефрита и гломерулонефрита уточняются жалобы пациента, собирается анамнез, выполняется осмотр, лабораторно-инструментальные и морфологические методы исследования.
Исследования гломерулонефрита

В пользу гломерулонефрита свидетельствует недавно перенесенный тонзиллит, вакцинация, аллергические заболевания, наличие заболевания у близких родственников.
При гломерулонефрите поражаются обе почки, поэтому болевой синдром равномерно выражен с двух сторон. Так как происходит поражение сосудистых клубочков, пациент отмечает изменение окраски мочи от розового до ржавого цвета.
В общем анализе мочи наблюдаются следующие изменения:
- гематурия (эритроциты в моче, в норме отсутствуют);
- протеинурия (белок в моче);
- снижение плотности мочи (снижается концентрационная способность почек).
На ультразвуковом исследовании, компьютерной и магниторезонансной томографии выявляются изменения паренхимы почек.
Достоверно поставить диагноз можно только после проведения морфологического исследования. При этом берется биопсия почки (фрагмент ткани органа) и изучается ее корковое и мозговое вещество. На основании данного исследования можно сделать прогноз заболевания.
Изучение пиелонефрита
Так как при пиелонефрите чаще поражается одна почка, то болевой синдром локализован четко справа или слева. Заболевание сопровождается массивной интоксикацией организма (лихорадка).
Моча становится мутной, имеет зловонный запах в связи с присутствием в ней бактерий.
В общем анализе мочи присутствуют лейкоциты, бактериурия (большое количество микроорганизмов).
УЗИ почек показывает расширение чашечно-лоханочной системы.
При хроническом пиелонефрите с частыми обострениями постепенно развивается почечная недостаточность.
Отличия пиелонефрита от гломерулонефрита
| Признак | Пиелонефрит | Гломерулонефрит |
| Поражение почек | Чаще одностороннее | Всегда двустороннее |
| Симптомы | Лихорадка, мутная моча с резким зловонным запахом, боль в пояснице | Отеки на лице преимущественно в утреннее время, изменение окраски мочи от розоватого до красного цвета |
| Общий анализ мочи | Мутная моча с большим количеством лейкоцитов и бактерий | Эритроциты и белок в моче |
Пиелонефрит и гломерулонефрит: главные отличия
: [ скрыть ]
Все почечные заболевания считаются чрезвычайно опасными. Во избежание негативных последствий необходима точная постановка диагноза и своевременное лечение. Нефриты – это самые распространенные почечные заболевания, которые характеризуются воспалительными процессами.
Самыми распространенными из них считаются пиелонефрит и гломерулонефрит. Иногда больным приходится сдавать множество анализов, чтобы отличить одно заболевание от другого.
Пиелонефрит – чем характеризуется патология
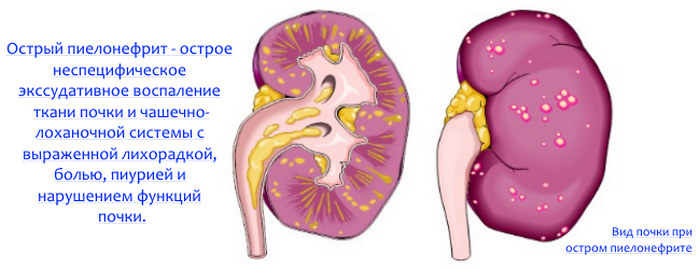
Это заболевание также характеризуется возникновением воспалительного процесса в почках
Это заболевание также характеризуется возникновением воспалительного процесса в почках. Однако очаг воспаления не затрагивает функциональную ткань органа, локализуясь в почечных полостях, куда оттекает по дистальным (наружным) канальцам вторичная (готовая к выведению) моча. Воспаляется преимущественно слизистая лоханки, частично чашечки и проксимальные отрезки мочеточников.
Природа воспаления при пиелонефритах чаще бактериального происхождения, реже патология провоцируется патогенными видами простейших или вирусами. Микроорганизмы вызывают острое воспаление с ярко выраженной симптоматикой и стремительным течением. Но бывают пиелонефриты с асептическим типом воспалительного процесса. Так случается при механическом повреждении слизистой лоханки, например при мочекаменной болезни. В этой ситуации развивается хронический процесс, который может в любой момент обостриться на фоне попадания в почечные полости патогенных микроорганизмов. Часто хронические воспаления лоханок являются следствием недостаточного лечения остро возникшего пиелонефрита.
При развитии острого воспалительного процесса налицо выраженная симптоматика, причиняющая больному дискомфорт буквально с первых часов начала заболевания. Признаками острого пиелонефрита являются такие симптомы:
Причины опущенной почки: симптомы и лечение
- сильная боль или средней интенсивности в области пораженного органа (поясница, реже – низ живота), возможна почечная колика;
- умеренная лихорадака (до 38 градусов);
- болезненность различной интенсивности при мочеиспускании;
- частые (императивные) позывы к мочеиспусканию (симптом особенно ярко выражен, если в воспалительный процесс вовлекаются мочеточники и мочевой пузырь);
- моча может стать мутной с возможными кровянистыми включениями.
При анализах мочи, проведенных в лаборатории, обнаруживаются лейкоциты. Эритроциты бывают, если пиелонефрит отягощен мочекаменной болезнью. Реакция среды смещается в сторону щелочи.
Инструментальные исследования (УЗИ, урография) показывают утолщение и разрыхление слизистой лоханки, иногда смежных анатомических образований (чашечки, мочеточники). Часто обнаруживаются конкременты (камни) в почечных полостях, которые часто и являются причиной возникшего воспаления. Хотя бывает наоборот – воспаленная слизистая лоханки становится (при благоприятных для камнеобразования условиях) причиной формирования крупных конкрементов.
Нарушение мочеобразования (почечная дисфункция) пиелонефритам не характерно, поэтому биохимический анализ крови будет в норме. Общий анализ физиологической жидкости покажет признаки острого воспаления (лейкоцитоз, повышенная СОЭ).
Лечатся остро возникшие пиелонефриты антибактериальными препаратами (антибиотики, уросептики, сульфаниламиды), симптомы снимаются ненаркотическими анальгетиками в комплексе со спазмолитическими средствами. Не отягощенные мочекаменной болезнью и общей иммунной недостаточностью воспаления лоханки успешно излечиваются при своевременном обращении за медицинской помощью. Прогноз лечения благоприятный, в большинстве случаев приводит к полному выздоровлению.
Основное лечение гломерулонефрита
При установленном диагнозе гломерулонефрита назначаются глюкокортикостероиды с целью подавления иммунной системы и уменьшения образования комплексов антиген-антитело.
При быстропрогрессирующем процессе к стероидам могут добавляться цитостатические препараты.
Дозы подбираются индивидуально. Лекарства имеют множество побочных эффектов, поэтому лечение проводится под строгим контролем врача.
Глюкокортикостероиды отменяются постепенно, так как в противном случае можно вызвать острую надпочечниковую недостаточность.
Большое значение имеет соблюдение пациентом диеты, которая предусматривает ограничение поступления белка и соли.
Полностью исключаются острые, копченые, консервированные продукты. Ведется строгий учет количества употребляемой и выделяемой жидкости.
При наличии повышенного артериального давления и отечного синдрома назначаются антигипертензивные препараты и диуретики. Проводится профилактика образования тромбов (клопидогрель). Для улучшения микроциркуляции назначается пентоксифиллин.
В некоторых случаях (быстро прогрессирующий гломерулонефрит) может понадобиться гемодиализ, который проводится аппаратом «искусственная» почка.
Клиника и течение пиелонефрита
Заболевание начинается всегда бурно, что значительно помогает отличать гломерулонефрит и пиелонефрит. Наблюдается резкое повышение температуры тела до 39-40 градусов. Появляется боль в пояснице, слабость, головная боль, рвота и жажда. В том случае, если имеется двухстороннее поражение почек, могут возникнуть признаки почечной недостаточности.
Если вовремя не было проведено лечение, заболевание переходит в хроническую стадию. При этом основными признаками являются болевые ощущения в спине. Во время обострения возникают все вышеперечисленные симптомы острого состояния. Особенно показательно то, что при пиелонефрите не бывает отеков.
Как и в случае с гломерулонефритом, особенно важной является картина мочи. Во время лабораторного исследования выявляется большое количество лейкоцитов, а бактериальный анализ осадка позволяет выявить возбудитель инфекции. Так же, как и предыдущее заболевание, пиелонефрит может осложниться сморщиванием почки и, как следствие, почечной недостаточностью.
Особенности этих патологий
Для того чтобы понять, чем отличаются эти два заболевания, следует немного ознакомиться со статистикой. Отмечено, что у женщин воспалительные процессы возникают намного чаще, чем у мужчин. Это связано с особенностями анатомического строения. Также провоцирующим фактором являются аборты, беременность, роды и так далее.
Помимо этого, у каждого пола имеются свои особенности течения заболевания. Если у мужчин причиной пиелонефрита чаще становится стафилококк или стрептококк, то у женщины во время обследования выявляется протей либо кишечная палочка.
Особенностью гломерулонефрита также является и то, что во время болезни появляется выраженное изменение крови, что сказывается на состоянии всего организма. Именно при этой патологии чаще всего формуется гипертензия, нарушаются обменные процессы и появляются изменения в миокарде. Отсюда и вытекают характерные симптомы в виде одышки, хрипов в легких, слабости и состояния ступора.
В том случае, если при пиелонефрите появляется уремия, то состояние ухудшается изменением со стороны пищеварительной системы. Как правило, при этом появляются запоры и боли в животе. Также показательным является и то, что повышается уровень мочевины в тканях мозга, тогда как в печени он значительно снижен.
Что касается головного мозга, то при длительно протекающем гломерулонефрите возникает риск развития нарушений кровообращения. Это может привести к отеку мозга. Кроме того, в тканях скапливаются отравляющие вещества, что вызывает изменение психики, что очень характерно для больных с патологией почек. При обследовании выявляется повышение внутричерепного давления, задержка воды в организме, а также нарушение электролитного баланса.
Три шага диагностики
Так как же определить воспаление в почках и поставить диагноз «пиелонефрит»? Для этого необходимо пройти три важных этапа – беседу с лечащим врачом и осмотр, лабораторные тесты и инструментальное обследование.
Клиническое обследование пациента

Чтобы диагностировать любое заболевание, важно выслушать пациента, тщательно собрав жалобы и анамнез заболевания.
Как выявить острый пиелонефрит уже во время беседы с больным? Для этой формы почечного воспаления характерны следующие жалобы:
- внезапное повышение температуры тела до 38-39 °С;
- резкая слабость;
- сонливость;
- ухудшение аппетита;
- подташнивание;
- постоянное чувство жажды;
- сухость кожи и слизистых;
- головокружение, приступы головной боли;
- боль, чувство тяжести или дискомфорта в поясничной области;
- неприятные ощущения во время акта мочеиспускания;
- помутнение мочи;
- отечность век, лица.

Иначе проявляется хронический пиелонефрит: в диагностике на себя обращают признаки почечной недостаточности: отеки, артериальная гипертензия, электролитные нарушения. Заболевание имеет волнообразное течение, при котором периоды обострения сменяются относительно благополучной ремиссией.
Врачебное обследование при подозрении на пиелонефрит включает:
- осмотр внешнего вида больного;
- измерение пульса (ЧСС) и ЧДД;
- измерение температуры тела;
- тонометрию;
- пальпацию почек;
- определение симптома Пастернацкого (поколачивания).
При осмотре пациентов с почечным воспалением обращают на себя внимание отеки, расположенные преимущественно на лице и верхней части туловища. Кожные покровы обычно бледные, при повышении температуры тела на щеках появляется яркий румянец, а в глазах характерный блеск. На пике лихорадки наблюдается тахикардия и тахипноэ. У пациентов с признаками ХПН врач часто диагностирует стойкую артериальную гипертензию.
Почки нормальных размеров для пальпации недоступны. Симптом поколачивания (определение болезненности при лёгких постукивающих движениях кулаком по поясничной области) при пиелонефрите резко положителен.
Уже после беседы и осмотра врач выявляет основные проблемы пациента и может поставить предварительный диагноз.
Лабораторные анализы

В ходе обследования для определения ведущих синдромов и оценки функциональных нарушений работы внутренних органов проводится ряд лабораторных исследований. В стандартный перечень входит:
- клинический анализ крови;
- биохимический анализ крови;
- клинический анализ мочи;
- проба мочи по Нечипоренко;
- бактериологическое исследование мочи.
В общем (клиническом) анализе крови во время обострения пиелонефрита заметны признаки неспецифического воспаления – повышение уровня лейкоцитов, смещение лейкоцитарной формулы в «ядерную» сторону, ускорение СОЭ. Сопутствующая анемия, сопровождающаяся снижением концентрации эритроцитов и гемоглобина – следствие нарушения синтеза в почках гормоноподобного вещества эритропоэтина.
По результатам биохимии можно судить о различных нарушениях со стороны работы внутренних органов. Кроме того, повышенные значения креатинина и мочевины свидетельствуют о развитии функциональной почечной недостаточности.
Основа диагностических мероприятий при подозрении на воспаление ЧЛС почек – общий анализ мочи. В нем наблюдаются следующие изменения:
- увеличение относительной плотности;
- снижение прозрачности (мутность);
- смещение рН в щелочную среду;
- лейкоцитурия – выделение большого количества белых кровяных телец с мочой (до 50-100 в поле зрения при норме 1-2);
- бактериурия.
Иногда почечное воспаление сопровождается цилиндрурией, протеинурией, эритроцитурией. Но эти симптомы не являются специфичными для пиелонефрита. Их следует дифференцировать от клубочкового воспаления (гломерулонефрита) или другой патологии выделительной системы.
Бактериологическое исследование (бакпосев) мочи – тест, позволяющий с большой точностью судить о возбудителе, вызвавшем воспаление ЧЛС почек. Помимо диагностического, оно имеет и практическое значение: с помощью дополнительного исследования высеянных колоний на чувствительность к антибиотикам можно подобрать максимально эффективный препарат для лечения заболевания.
Инструментальные тесты
Только по результатам лабораторных анализов врач не может определить пиелонефрит: инструментальная диагностика также имеет большое значение. В качестве «золотого стандарта» принято использовать ультразвуковое исследование – безопасный и эффективный метод диагностики, позволяющий оценить размеры, внутреннюю структуру и патологические изменения воспалённых почек. На УЗИ при пиелонефрите наблюдается снижение физиологической подвижности пораженного органа, неоднородность его паренхимы (участки гипо- и гиперэхогенных включений). Возможна потеря четкой границы между слоями почки.
На основании полученных данных постановка диагноза обычно не вызывает у врача сложностей. При необходимости дополнительного обследования может быть назначено КТ, МРТ.
Этиология и клиническая картина пиелонефрита
Пиелонефрит является воспалительным заболеванием чашечно-лоханочных структур почек с участием микроорганизмов. Заболевание может поражать правую, левую или обе почки. К провоцирующим факторам пиелонефрита относятся:

частые переохлаждения;- присутствие в организме очага хронического воспаления;
- анатомические особенности почек;
- сахарный диабет;
- иммунодефицит;
- мочекаменная болезнь;
- аденома предстательной железы у мужчин.
Патогенные микроорганизмы могут попасть в почки восходящим путем, а также с током крови и лимфы. Восходящий путь встречается при наличии воспаления в мочеточниках, мочевом пузыре, уретре.
У женщин уретра более короткая и широкая, чем у мужчин, поэтому уретрит и цистит у них встречается чаще.
Микроорганизмы разносятся по организму из другого очага инфекционного процесса с кровью и лимфой.
К симптомам пиелонефрита относятся:
- интоксикация организма (температура тела 38-40 С, чувство слабости, утомляемости, озноб);
- боли в пояснице, могут локализоваться либо справа, либо слева, это зависит от стороны поражения, болевой синдром может смещаться в пах;
- мутная моча с резким зловонным запахом.
Формы и типы
Пиелонефрит делится на острый и хронический. Острый имеет внезапное начало, бурную клиническую картину. При правильной терапии пациент полностью выздоравливает.
Хронический пиелонефрит является вялотекущим бактериальным воспалительным процессом с периодическими обострениями. Впоследствии почечная ткань постепенно склерозируется, что приводит к недостаточности функции почек.
Заболевание может поражать как одну, так и две почки.
Диагностика заболеваний (в том числе дифференциальная)
Для постановки правильного диагноза врач изучает анамнез больного, рассматривает все клинические симптомы. Каждая из этих патологий имеет несколько ярких специфических признаков, описанных выше.
Заподозрить гломерулонефрит можно по наличию такого же заболевания у близких родственников, склонности к аллергии. При пиелонефрите часто наблюдаются боли и рези при мочеиспускании, связанные с нарушением уродинамики, чего никогда не бывает при втором заболевании.
Выполняются инструментальные исследования. Так, при острой стадии обоих воспалительных процессов УЗИ-картина почек имеет свои особенности.
Основные УЗ-признаки пиелонефрита:
- увеличение почки в размерах;
- ограничение её смещения при вдохе и выдохе;
- диффузная или очаговая неоднородность паренхимы;
- расширение и деформация чашечно-лоханочного комплекса, слоистая текстура и утолщение его стенок.
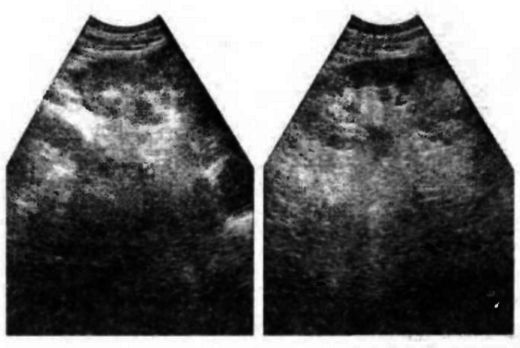
При пиелонефрите почечная паренхима гипоэхогенна, диффузно и очагово неоднородна; чашечно-лоханочная система — в атонии
Если острый пиелонефрит имеет гнойный характер и выражен карбункулом или абсцессом почки, то на сонограмме виден гипоэхогенный (тёмный) ограниченный очаг.
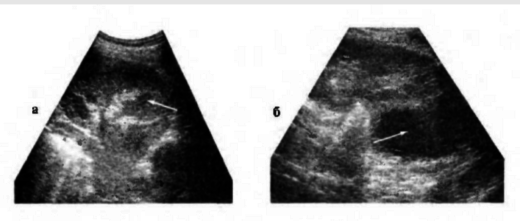
Карбункулы почек на эхограммах имеют вид темного ограниченного пятна (указаны стрелками)
При остром гломерулонефрите на эхографическом снимке размер почек тоже значительно увеличен, контуры их смазаны. Эхогенность паренхимы заметно усилена, отчего она выглядит светлой. Почечные пирамиды чётко вырисовываются в виде тёмных пятен на её фоне.
В стадии ремиссии хронической формы оба заболевания не имеют специфической УЗ-картины и трудно отличаются от нормы. В периоды обострения изображение почек соответствует таковому при остром типе патологии.
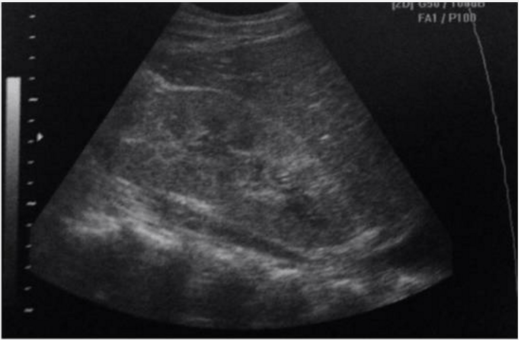
УЗ-картина хронического гломерулонефрита в фазе обострения мало отличается от таковой при острой форме болезни
В сомнительных случаях выполняют прицельную биопсию почки с гистологическим исследованием образца ткани. Помимо этого, большое значение принадлежит анализу мочи. При пиелонефрите урина бывает мутная, с неприятным запахом. Воспаление гломерул нередко сопровождается примесью крови в этой биологической жидкости. Диагностическим отличием является повышение содержания лейкоцитов (лейкоцитурия) при пиелонефрите и эритроцитов (гематурия) при гломерулонефрите. Для последнего характерно также наличие белка в ней (протеинурия).
Таблица: лабораторные отличия пиелонефрита и гломерулонефрита
| Признаки | Пиелонефрит | Гломерулонефрит |
| Лейкоцитурия | Ярко выражена — до 100 лейкоцитов в поле зрения | Не характерна |
| Гематурия (кровь в моче) | Не выражена | Ярко выражена при острой фазе болезни |
| Бактериурия | Характерна | Не наблюдается |
| Протеинурия | Отсутствует или выражена незначительно | Характерна |
Таблица: сравнение признаков пиелонефрита и гломерулонефрита
| Признаки | Пиелонефрит | Гломерулонефрит |
| Тип воспалительного процесса | Инфекционный или развившийся после механического повреждения почки | Аллергический, аутоиммунный |
| Расположение болезненного очага | Полая система почки или паренхима | Гломерулы (клубочки почек) |
| Течение | Острое либо хроническое | |
| Симметричность заболевания почек | Чаще бывает одностороннее поражение | Воспаляются строго обе почки |
| Состояние лоханочно-чашечной системы | Расширена, слизистая оболочка утолщена и разрыхлена | Не изменена |
| Боли | Интенсивные | Слабо выражены |
| Повышение артериального давления | Иногда | Часто |
| Отёки | Отсутствуют | Присутствуют, нередко значительные |
| Затруднения акта мочеиспускания | Возможны | Отсутствуют |
| Высокая температура | Характерна в остром периоде | Периодически бывает |
| Суточный диурез | В пределах нормы | Снижен |
Чем опасны заболевания
Оба заболевания могут привести к негативным последствиям из-за поражения почечных тканей и распространения инфекции. При гломерулонефрите быстро развивается гипертензия, происходит нарушение обменных процессов, которое может сказаться на работе сердца, крупных сосудов, головного мозга.
Вероятные осложнения пиелонефрита
- Абсцесс почки при гнойном процессе.
- Почечная недостаточность.
- Общее заражение крови (сепсис).
Вероятные осложнения гломерулонефрита
- Острая сердечная недостаточность.
- Острая или хроническая почечная недостаточность.
- Внутримозговое кровоизлияние.
- Нарушения зрения.
- Преэклампсия, эклампсия.

Нефриты: Гломерулонефрит и пиелонефрит
Гломерулонефрит, или конкретнее диффузный гломерулонефрит — одно из наиболее частых заболеваний почек, характеризующееся преимущественным поражением сосудов клубочков почек. Болеют данным заболеванием в основном молодые люди, до 40 лет, часто болеющие ангиной, тонзиллитом, воспалением верхних дыхательных путей, скарлатиной и т. д., где главным возбудителем является стрептококк, реже стафилококк. Нередко встречаются гломерулонефриты, вызванные охлаждением организма, что о6условлено рефлекторным расстройством кровоснабжения и снижением иммунологических реакций. В настоящее время общепринятой является иммуноаллергическая теория заболевания гломерулонефритом.
Особенности гломерулонефрита
Гломерулонефрит в большинстве случаев не возникает сам по себе. Воспаление связано с инфекцией, однако более сложным образом. Началу болезни почек обычно предшествует заболевание нёбных миндалин — ангина, вызванная бактерией стрептококком. В ответ на инфекцию иммунитет вырабатывает защитные белки — антитела.
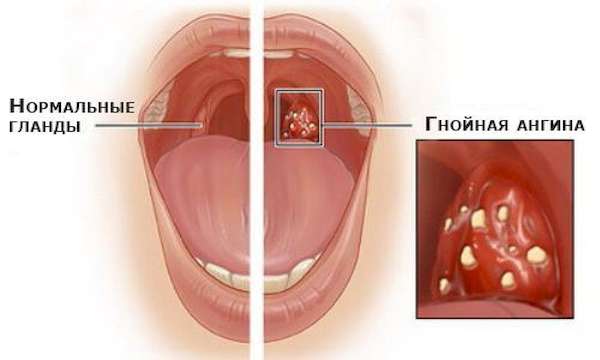
Гломерулонефриту предшествует стрептококковая ангина
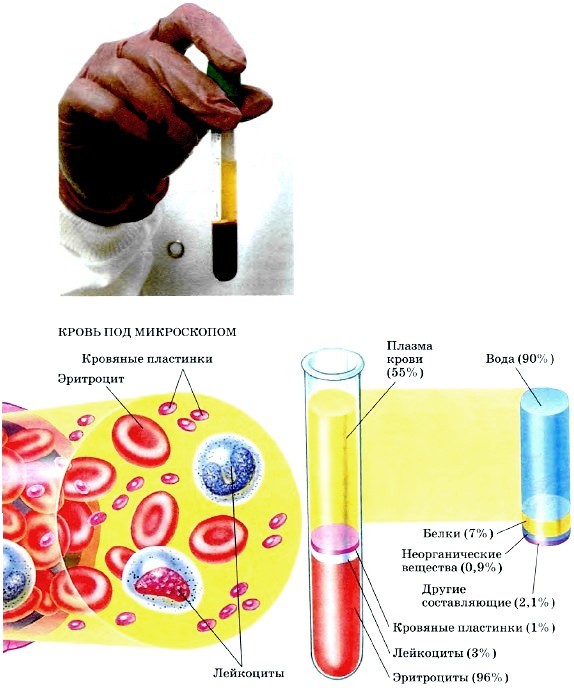
Антитела против стрептококка становятся причиной гломерулонефрита. Эти белки из-за схожести строения бактериальных оболочек с компонентами сосудистых клубочков почек вызывают разрушение последних. Фильтр, через который проходит жидкая часть крови, под микроскопом напоминает сито с очень маленькими отверстиями. Антитела проделывают в этой тонкой анатомической структуре бреши большого размера, через которые из сосудистого русла в мочу проникают красные клетки (эритроциты), лейкоциты и белки плазмы.
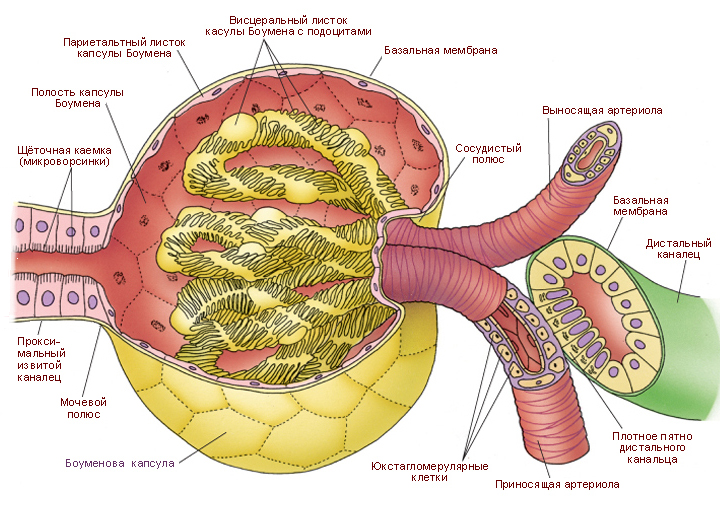
Воспаление при гломерулонефрите поражает почечные клубочки
Это обстоятельство становится причиной появления общих отёков. Белки плазмы — основной фактор, который удерживает воду в сосудистом русле. Через бреши в мочу их уходит гораздо больше, чем организм способен образовать. И также быстро из сосудистого русла вымываются эритроциты и лейкоциты, что обусловливает изменение цвета мочи.
Потеря с мочой белковой части крови является причиной появления отёков
Воспаление почечных клубочков вызывает замедление в них кровотока. В этих условиях в кровь выделяется большое количество особого вещества — ангиотензина. Оно вызывает сужение сосудов и повышение уровня артериального давления.
Гломерулонефрит может протекать в острой форме. Однако этот тип воспаления склонен переходить в хронический длительный процесс, поскольку он не зависит от наличия инфекционного агента. При этом ведущим является один из трёх симптомов: высокой артериальное давление, отёки или изменение характера мочи.
Гломерулонефрит — видео
Терапия пиелонефрита
При остром и обострении хронического пиелонефрита в обязательном порядке назначаются антибактериальные препараты.
Пациенту назначается диета. Рекомендовано обильное употребление неконцентрированных морсов из клюквы, брусники и чая. Это способствует скорейшей санации очага инфекции.
Лечение хронического пиелонефрита в стадию ремиссии направлено на предотвращение обострений заболевания (профилактика переохлаждений, укрепление иммунитета).
Признаки гломерулонефрита
Температура тела — чаще нормальная, без наличия лейкоцитоза в периферической крови. У 80-90% больных отмечаются отеки, которые служат ранним признаком заболевания. Отеки располагаются преимущественно на лице, что придает больному специфический вид «лицо нефритика». Артертериальная гипертония наблюдается у 70-90% больных, которая в большинстве случаев не достигает высоких цифр. Нередко выслушивается функциональный систолический шум на верхушке сердца, в легких – сухие и влажные хрипы.
Для острого гломерулонефрита наиболее характерны две формы течения: циклическая и латентная. Циклическая форма oстрого гломерулонефрита проявляется появлением отеков, головных болей, одышки, болей в поясничной области, уменьшением количества мочи, повышением артериального давления. Острая форма гломерулонефрита регистрируется в течение 2-3 недель, а затем в течение болезни наступает перелом. Латентная форма болезни наиболее часто переходит в хроническую. Эта форма заболевания начинается как бы исподволь и проявляется лишь небольшой одышкой и отеками на ногах. Такой гломерулонефрит удается диагностировать только при исследовании мочи, и длится он от 2 до 6 месяцев и более.
В 10-15% случаев больные, страдающие острым гломерулонефритом, излечиваются, однако часто болезнь приобретает хроническое течение.
Хронический диффузный гломерулонефрит характеризуется теми же основными симптомами, что и острый: отеками, артериальной гипертонией, мочевым синдромом и нарушением функции почек. Длительно протекающее иммуноаллергическое забoлeвaниe почек заканчивается их сморщиванием и смертью больных от хронической почечной недостаточности.
- https://LecheniePochki.ru/zabolevaniya/glomerulonefrit/pielonefrit-glomerulonefrit.html
- http://stranacom.ru/article_4226/
- https://beregipochki.ru/bolezni-pochek/glomerulonefrit/otlichitelnye-osobennosti-ot-pielonefrita.html
- http://rakprotiv.ru/chem-otlichaetsya-glomerulonefrit-ot-pielonefrita/
- https://UroHelp.guru/pochki/glomerulonefrit/otlichie-ot-pielonefrita.html
- https://dvepochki.ru/nephriti/otlichie-glomerulonefrita-ot-pielonefrita-ih-simptomyi
- https://PochkiZdrav.ru/nefrit/pielonefrit-diagnostika.html
- https://sovdok.ru/bolezni-pochek/glomerulonefrit-i-pielonefrit-otlichiya.html
- https://lechenie-simptomy.ru/dif-diagnostika-glomerulonefrita-i-pielonefrita