- Общая информация о заболевании
- Острый гломерулонефрит — лечение и симптомы
- Триада симптомов при остром гломерулонефрите
- Лечение острого гломерулонефрита
- Профилактика при остром гломерулонефрите
- Осложнения острого гломерулонефрита
- Причины
- Структура сестринского процесса и ухода за больными
- Симптоматика которая определяет особенности ухода
- Сдача анализов
- Классификация
- Острая форма
- Подострая форма
- Хроническая форма
- Симптомы, определяющие особенности ухода
- Народная терапия
- Составляющие и планирование
- Гломерулонефрит. Диагностика и лечение. Диета при остром и хроническом гломерулонефрите. Профилактика гломерулонефрита
- Приоритетные проблемы пациента при остром гломерулонефрите
- Берут ли в армию с острым гломерулонефритом?
- Диета при гломерулонефрите
- Питание при гломерулонефрите
- Диета при остром гломерулонефрите
- Гломерулонефрит у детей
- Причины патологии
- Классификация
- Острый гломерулонефрит
- Хронический гломерулонефрит
- Острое течение
- Хроническое течение
- Диагностические процедуры
- Терапия
- Пиелонефрит
- Клиника
- Лечение острого диффузного гломерулонефрита
- Режим ведения больного
- Лечебное питание
- Этиологическое лечение
- Какой врач лечит гломерулонефрит?
- Современная схема терапии гломерулонефрита
- Диагностика острого и хронического гломерулонефрита
- Анализы при гломерулонефрите
- Исследования при гломерулонефрите
- Реализация ухода
- При остром гломерулонефрите
- При хроническом проявлении
- При заболевании детей
- Осложнения
Общая информация о заболевании
Данное заболевание представляет собой воспалительный процесс в почечных клубочках. Патология провоцируется появлением аутоиммунной реакции в организме пациента.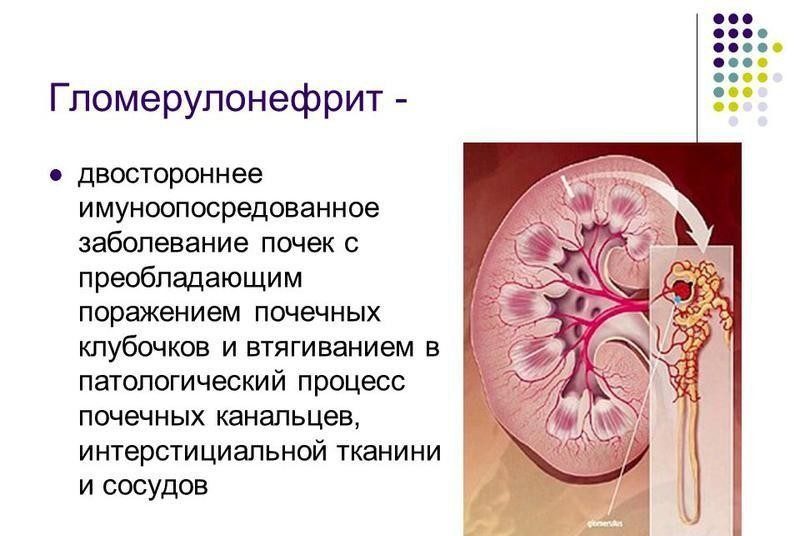
То есть, происходит продукция воспалительных комплексов, действие которых направлено против тканей почек, что ведет к некрозу структур органа и их склерозированию. Этот процесс грозит серьезным осложнением – почечной недостаточностью.
Гломерулонефрит способен протекать с повышением артериального давления, отечностью (вплоть до анасарки), большой потерей белка. Симптомы могут сочетаться между собой, также патология иногда протекает скрытно.
Заболевание способно хронизироваться. Подобное происходит при несоблюдении рекомендации специалистов и неполноценном лечении острой формы.
Острый гломерулонефрит — лечение и симптомы
Определить, имеется ли у вас эта болезнь, можно по следующим симптомам:
- Наиболее частый признак болезни — это отечность. С утра она появляется на лице, а ближе ко второй половине дня проявляется на ногах в области лодыжек и голеней. В организме человека начинает накапливаться большое количество жидкости, что приводит к увеличению массы тела.
- Повышенное артериальное давление. Это может привести к сердечной недостаточности.
- Изменяется количество и цвет выделяемой жидкости (грязно-красный). Но бывает, что цвет мочи не меняется, поэтому необходимо сдать анализы для проверки на наличие эритроцитов в ней.
- Может нарушиться зрение.
- Головные боли и головокружения.
При обнаружении вышеперечисленных симптомов необходимо обратиться к врачу-неврологу или терапевту.
Триада симптомов при остром гломерулонефрите
Острый диффузный гломерулонефрит развивается только после серьёзных инфекционных болезней, таких как ангина, отит, пневмония и т.д. Во время этого периода наблюдается нездоровая бледность кожного покрова и отечность всего тела. В некоторых случаях пациентов беспокоят острые боли в области почек.
Лечение острого гломерулонефрита
Существует четырёхкомпонентная схема лечения.
- В течение двух месяцев вы должны принимать один раз в сутки преднизолон по 30 мг. Постепенно количество препарата сокращается до его полного исчезновения.
- Цитостатик до целевой ремиссии.
- В течение месяца принимать гепарин по пять тысяч единиц четыре раза в сутки, постепенно осуществляя переход на аспирин.
- Дипирадамол по 400 мг в сутки.
Перед использованием этой схемы обязательно проконсультируйтесь со своим лечащим врачом.
Профилактика при остром гломерулонефрите
Для того чтобы не заболеть, необходимо постоянно держать свое тело в тепле и не допускать переохлаждения. При первых симптомах серьезных инфекционных заболеваний нужно незамедлительно начать интенсивное лечение, а так же устранить очаги инфекций. Особое внимание нужно уделить миндалинам (гланды).
Осложнения острого гломерулонефрита
Самым тяжелым последствием болезни может стать эклампсия почек. На этом этапе могут появиться судороги, сильные головные боли и повышенное артериальное давление. Также пациент может терять сознание. После подобных приступов начинают развиваться необратимые последствия, которые приводят к летальному исходу.
Причины
Этиология и патогенез гломерулонефрита до конца неясны. Потенциальным виновником поражения почек считается стрептококковая инфекция. Реже возбудителями заболевания выступают стафилококки и пневмококки.
Основные причины гломерулонефрита:
- острая вирусная инфекция (скарлатина, грипп, ангина, пневмония);
- вакцинация;
- аллергия;
- системные заболевания организма (красная волчанка, васкулиты).
Спровоцировать диффузный гломерулонефрит могут следующие неблагоприятные факторы:
- переохлаждение;
- хроническая инфекция (кариес, вирусный гепатит, аднексит, гайморит, тонзиллит);
- употребление высокотоксичных лекарств;
- алкоголь, наркотики;
- чрезмерное увлечение солеными блюдами;
- ослабление иммунитета.
Острый гломерулонефрит появляется через 14–20 суток после перенесенной инфекции. Хроническая форма может развиваться месяцами и даже годами, ничем не проявляя себя.
Структура сестринского процесса и ухода за больными
Медицинская сестра, как и врач, должна знать диагноз пациента, изучить историю его болезни, иметь представление о жалобах и общем состоянии человека. Персонал стационара среднего звена контактирует как с врачами отделения, так и с родственниками больного.
При поступлении и нахождении пациента медсестра ежедневно контролирует его состояние, опрашивает с целью выявить новые симптомы заболевания и оценить динамику уже имеющихся жалоб. Работник учреждения может осуществлять следующие процедуры:
- оценка кожного покрова и видимых слизистых оболочек;
- измерение артериального давления, частоты сердечных сокращений, температуры тела;
- проведение осмотра на присутствие отеков;
- слежение за психическим состоянием пациента;
- измерение роста и массы тела;
- проведение опроса на наличие некоторых характерных симптомов болезней почек (помимо отеков) – болевой синдром в зоне поясничного отдела позвоночного столба, характер мочеиспускания, появление диспепсии (тошнота, рвота), уровень слабости.
Кроме этого, средний медицинский персонал осуществляет подготовку больного к предстоящим методам обследования, информирует человека об особенностях и ходе предполагаемой процедуры, дает полную информацию на все возникающие вопросы, в том числе со стороны родственников пациента.

Больному необходимо пройти следующие обследования при поступлении в стационар по поводу лечения гломерулонефрита:
- общий анализ крови и общий анализ мочи;
- биохимическое исследование крови;
- анализ на оценку иммунологического статуса организма;
- определение суточного диуреза;
- исследование на наличие возбудителей и их чувствительность к лекарственным препаратам;
- электрокардиография;
- при необходимости – рентгенография органов мочевыделения (с контрастированием) и грудной клетки, ультразвуковое исследование брюшной полости и малого таза, магнитно-резонансная и компьютерная томография.
Полученные результаты вносятся медсестрой в историю болезни для дальнейшего анализа врачом и определения тактики ведения пациента, коррекции проводимой терапии.
Важно отметить, больной может подойти к среднему персоналу при ухудшении самочувствия для проведения осмотра и вызова врача (если это необходимо).
Медсестра в конце рабочего дня просматривает историю болезни, выносит рекомендации по лечению и нужным обследованиям, тем самым формируя программу действий насчет каждого человека на предстоящий день.
После в течение вечернего и ночного времени за больными осуществляют наблюдение дежурные медсестры, которые, в первую очередь, решают вопросы по оказанию неотложной помощи.
Симптоматика которая определяет особенности ухода
На особенности ухода за пациентами влияет большое количество факторов: возраст, пол, личные особенности и психологическое состояние человека. Также имеет значение стадия и форма заболевания, присутствие сопутствующих патологий.
В стационарном отделении при лечении гломерулонефрита медицинской сестре необходимо обращать внимание на выраженность болевого синдрома, температуру тела, артериальное давление, наличие отеков, головные боли, количество выделяемой мочи.
Объективная оценка данной симптоматики помогает составить полную картину протекания заболевания, что важно для верного ведения пациента и его полного выздоровления.
Сдача анализов
Средний персонал осуществляет подготовку больного накануне сдачи различных исследований. Медсестра информирует человека о ходе процедуры и рекомендациях, которые нужно соблюсти. Важно упомянуть, игнорирование последних исказит результаты, что негативно скажется на дальнейшем лечении.
Нужно следить за рационом больного, проконтролировать прием назначенных препаратов или, наоборот, исключить лекарства, которые могут помешать исследованию.
Если необходимо, делается очистительная клизма, проводится сбор суточной мочи в специальные емкости. Особенности подготовки зависят от самого исследования.
Классификация
В основу классификации гломерулонефрита положен характер течения болезни. Различают:
- Острое поражение — стремительно развивающийся нефритический синдром. При грамотной и своевременной терапии полностью излечивается.
- Быстропрогрессирующий гломерулонефрит — протекает с острым началом и развитием почечной недостаточности через 2,5–3 месяца.
- Хронический диффузный гломерулонефрит — проявляется в виде вялотекущего процесса с постоянными ремиссиями и обострениями. Встречается чаще всего.
Для каждой формы гломерулонефрита характерно свои особенности и присущие только ей симптомы.
Острая форма
Проявляется весьма многолико и с разной интенсивностью. К основным признакам данной формы заболевания причисляют:
- гематурию (сгустки крови в моче);
- повышение АД;
- сильную жажду;
- упадок сил, слабость, лихорадку;
- снижение продукции мочи;
- отеки.
Всякий острый диффузный гломерулонефрит почек, не излеченный в течение 12 месяцев, следует причислять к хроническому.
Подострая форма
Симптомы этой формы недомогания напоминают острое поражение почек. Единственным отличием является невысокая, но более продолжительная лихорадка.
Быстропрогрессирующий (подострый) гломерулонефрит считается самой опасной и сложной формой заболевания. Зачастую сопровождается серьезными последствиями и нередко вызывает утрату работоспособности, необходимость диализа и пересадки почек.
Хроническая форма
При хроническом гломерулонефрите симптоматика прогрессирует в течение нескольких месяцев или лет, поэтому диагностировать ее своевременно удается редко. Длительно текущая патология приводит к медленному отмиранию почечных клубочков и их замещению соединительной тканью.
Примерно у 18–20% больных хронический диффузный гломерулонефрит возникает на фоне острого, но у остальной части пациентов патология развивается по неизвестным причинам. При этом человек может предъявлять жалобы на ухудшение зрения, вялость, сухость во рту, судороги, сонливость, запах мочи от слизистых.
При такой форме патологии больным требуется длительное лечение и серьезная реабилитация.
Симптомы, определяющие особенности ухода
При гломерулонефрите поражаются почки и мочевыводящие пути. Болезнь являет собой воспалительный процесс обеих почек. Ее природа – инфекционно-аллергическая, она поражает клубочковый аппарат нефронов.
Причины острой формы болезни: ангина, тонзиллит, болезни дыхательных путей. Хронический гломерулонефрит – результат недолеченной острой формы. При остром гломерулонефрите проявляются три синдрома: отечный, мочевой, почечная гипертония. При хронической болезни добавляется нарушение функции почек, оно имеет следующие формы: нефротическую, гипертоническую, смешанную, латентную. Часто достигается терминальная стадия – хроническая почечная недостаточность.

Проблемы пациентов, которые учитывает сестринский процесс при гломерулонефрите: поясничные боли, отечность, озноб, лихорадка, головная боль, мигрень, олигурия (анурия). Недостаточность знаний пациента о заболевании приводит к неправильным его действиям, чрезмерному беспокойству, поэтому ему дается необходимая информация о болезни.
Народная терапия

Лечение гломерулонефрита народными средствами довольно эффективно. Фитотерапия помогает устранить отеки и улучшить мочеотделение. Для приготовления чаев и настоев рекомендуется использовать семя льна, листья березы, подмор пчел.
Хорошо помогает такое средство:
- ядра грецкого ореха — 100 г;
- ягоды инжира — 100 г;
- лимон с кожурой — 3 шт.;
- стакан меда.
Все компоненты измельчают и соединяют с медом. Настаивают сутки и принимают по ложке перед каждым приемом пищи. Но прежде чем употреблять снадобье, необходимо посоветоваться с доктором.
Составляющие и планирование
Медицинская сестра должна обеспечить охранительный режим для больного, который направлен на его покой в период заболевания. Важно следить за тем, чтобы пациент оставался определенный период в постели, принимал медикаменты, не употреблял вредные продукты. Больной с гломерулонефритом должен иметь полноценный отдых, особенно ночной.
Средний персонал следит за общим состоянием человека (в том силе гигиеническим), анализирует его жалобы, осуществляет предупреждение осложнений, выполняет все предписания врача.
Гломерулонефрит. Диагностика и лечение. Диета при остром и хроническом гломерулонефрите. Профилактика гломерулонефрита
Приоритетные проблемы пациента при остром гломерулонефрите
Чаще всего пациент во время болезни чувствует слабость, недомогание. Со временем снижается работоспособность и аппетит. Повышается утомляемость. Может развиться лихорадка, сопровождаемая приступами жара.
Берут ли в армию с острым гломерулонефритом?
Если у вас обнаружится эта болезнь, то вы сможете избежать призыва в армию. Если после вашего выздоровления анализы покажут, что в моче сохраняются патологические изменения, то для военной службы вы будете негодны.Заключение о категории годности выносится после повторного обследования. При отсутствии нарушений функций почек избежать призыва в армию не получиться.
Диета при гломерулонефрите
Пациентам с гломерулонефритом показан специальный рацион, соблюдать который необходимо как при острой, так и при хронической стадии. Целью диеты является снижение нагрузки на почки, уменьшение отеков и нормализация обменных процессов. Существует два типа рациона (для острой и хронической формы болезни ), и каждый из них обладает особыми рекомендациями. Вместе с тем, существуют правила, которые идентичны для любого типа диеты при гломерулонефрите.
Питание при гломерулонефрите
При выборе продуктов и приготовлении пищи пациентам с гломерулонефритом следует придерживаться ряда указаний. Главным положением всех видов диеты при этой патологии является отказ от таких термических обработок как жарка, копчение, вяление. Оптимальным методом является отваривание продуктов в воде или приготовление на пару. Можно запекать продукты в духовом шкафу, но нужно следить за тем, чтобы не образовывалась корочка (для этого лучше использовать фольгу ). Кроме рекомендаций по методу приготовления пищи существуют и другие общие положения диеты при гломерулонефрите.
Общие указания для рациона при гломерулонефрите следующие:
Диета при остром гломерулонефрите
При остром гломерулонефрите (на начальных стадиях болезни или в период обострения хронической формы ) пациентам следует на 1 – 2 дня полностью отказаться от пищи. В дальнейшем необходимо придерживаться низкоэнергетического рациона с полным исключением некоторых продуктов. Уменьшение энергетической ценности осуществляется путем резкого ограничения объема потребляемой белковой пищи. Также следует умеренно сократить количество жиров и углеводов.
Рекомендации по составу ежедневного меню следующие:
Гломерулонефрит у детей
Воспалительный процесс на уровне клубочков почки, причинами которого являются инфекционные и аутоиммунные процессы, называется гломерулонефритом. Риску поражения этим заболеванием подвержены все возрастные категории, в том числе и дети. Гломерулонефрит у детей – распространенная патология, провоцирующая серьезные осложнения.

Причины патологии
Причины этого заболевания связаны с возникновением воспалительного очага. Иммунные реакции появляются в ответ на воздействие различных инфекционных и вирусных агентов. Формируются комплексы антиген – антитело и поражают собственные здоровые клетки.
Среди основных возбудителей иммунного ответа различают:
- Стрептококковые инфекции.
- Вирусы.
- Иммунные ответы на сильнодействующие токсины (например, пчелиный яд).
- Иммунные ответы на сезонные прививки, в которых содержатся ослабленные патогены.
- Другие системные бактериальные инфекции.
Патология в этом случае носит название острый постстрептококковый гломерулонефрит у детей. Примерно через 20 дней после инфекционного поражения, вызванного стрептококком, развивается воспаление в клубочках.
Болезни, последствия которых отражаются на почках:
- амигдалиты (острые и хронические);
- фарингиты;
- заболевания верхних дыхательных путей;
- стрептококковые дерматиты.
Важно отметить, что далеко не во всех случаях развиваются гломерулонефриты. Для начала воспаления необходимо определенное условие – стартовый фактор, которым может быть:
- стрессовая ситуация;
- психоэмоциональное потрясение;
- переохлаждение;
- перегрев.
Возбудитель системного заболевания не погибает в организме ребенка при проведении основной терапии, а формирует специфический комплекс, который закрепляется в системе почки. Иммунные комплексы воспринимают такое соединение как патоген. В результате начинается аутоиммунный процесс.
Классификация
Формы гломерулонефрита у детей различаются по степени выраженности главной триады симптомов: мочевого синдрома, гипертензивного и отечного. Основная классификация включает острую и хроническую формы.
Острый гломерулонефрит
Эта форма также разделяется на несколько подвидов с разным течением болезни и разными прогнозами излечения:
- Нефротический синдром.
- Нефритический синдром.
- Комбинированная форма болезни.
- Одиночный или изолированный мочевой синдром.
Хронический гломерулонефрит
Хроническая форма также имеет разновидности:
- нефротический;
- гематурический;
- комбинированный.
Симптомы гломерулонефрита у детей варьируются в зависимости от характера патологии. Диагноз устанавливается на основе внешних проявлений и результатов биохимических исследований.
Острое течение
Острый гломерулонефрит у детей протекает по-разному в зависимости от вида. Для нефротического типа характерны отеки, которые начинаются с нижних конечностей. При нажатии отек «мигрирует».
Тяжелое течение заболевания у ребенка при гломерулонефрите провоцирует общий отек всего тела. Прогноз при этом – неутешительный. Анализы выявляют наличие протеинов в урине при отсутствии лейкоцитоза и крови.
При осмотре пациента отмечается бледность кожных покровов, сухость волос и ногтей. Повышение АД не наблюдается.
Признаки: отеки начинаются с лица, терапия отечности – сложная. Развивается гипертония, гематурия, а также протеинурия. Дети жалуются на позывы к рвоте, боли в затылке.
Изолированный мочевой синдром характеризуется изменениями в моче. В ней обнаруживаются эритроциты, белки. При таком течении болезнь переходит в хроническую форму.
Хроническое течение
Диагноз хронический гломерулонефрит у детей подтверждается в том случае, если биохимическая картина мочи не меняется, отеки и проявления гипертонии наблюдаются более шести месяцев даже после терапии.
Нефротическое течение характерно для младшей возрастной группы. Отеки персистируют, развивается протеинурия.
Смешанная форма характеризуется тем, что клиника включает в себя весь симптомокомплекс заболевания: отечность, гематурия, гипертензия, протеинурия. Развивается почечная недостаточность. При отсутствии должного лечения может произойти инфаркт почки. К сожалению, терапевтические процедуры не всегда оказываются эффективны.
При гематурическом развитии хроническая патология проявляется только мочевым синдромом. Диагностируется эритроцитоз и небольшое превышение количества белков в моче. При адекватном лечении последствия заболевания не обнаруживаются.
Осложнения гломерулонефрита всегда затрагивают сердечно-сосудистую систему ребенка.
Диагностические процедуры
Диагностические и терапевтические процедуры осуществляются врачами-педиатрами и нефрологами.
Для диагностирования острого и хронического гломерулонефрита у детей используется классический подход, начинающийся со сбора анамнеза. Фиксируется информация о всех перенесенных заболеваниях, их течении и терапии. Изучается вероятность наследственных болезней органа.
Назначаются следующие исследования:
- общий анализ мочи;
- общий анализ крови;
- проба по Зимницкому;
- проба Реберга;
- биохимические исследования крови, которые позволяют определить содержание креатинина, мочевины, азота, стрептококковых антител;
- биохимические анализы мочи показывают эритроцитоз, протеины, цилиндры.
Назначаются инструментальные исследования:
- Ультразвуковое исследование.
- Биопсия. Важна для морфологического анализа патологии.
Если хроническое воспаление не излечено полностью, назначаются дополнительные консультации у профильных специалистов. При гломерулонефрите симптомы и лечение находятся в прямой зависимости друг от друга, так как первое определяет подход ко второму.

Терапия
Лечение гломерулонефрита у детей основывается на нескольких основных принципах:
- Диспансеризация. Терапевтические процедуры проводятся только в медицинском учреждении.
- Ограничение двигательной активности. Назначается постельный режим.
- Важную роль играет сестринский уход. Его суть заключается в осуществлении контроля выполнения предписаний врача.
- Диета при гломерулонефрите у детей полностью исключает употребление соли, назначается стол №7. Основы питания полностью пересматриваются.
Терапевтический подход при инфекционно-воспалительной природе болезни предполагает использование антибактериальных средств:
- широкоспектральные пенициллины;
- широкоспектральные азалиды и макролиды;
- препараты из цефалоспоринового ряда.
В расчет принимается также токсичность препаратов, поскольку пациентами являются дети. Лечить детей токсичными антибиотиками можно только после коррекции дозировки с проведением контрольных анализов крови и мочи.
В дополнение к антибактериальному лечению назначают препараты, улучшающие циркуляцию крови и антитромботики:
- пентоксифиллин;
- гепарин;
- курантил.
При ярко выраженной гипертонии используются системные медикаменты для ежедневного приема. Отечность купируется диуретическими средствами и НПВП.
У пациентов в детском возрасте часто проявляются аллергические реакции на комплекс препаратов, который используется при лечении, поэтому в комбинацию добавляют антигистаминные средства.
Сестринский процесс при гломерулонефрите играет одну из важнейших ролей, так как позволяет всецело контролировать ход лечения и соблюдение детьми всех предписаний врача.
После выздоровления на протяжении целого года ребенок посещает специалиста каждые 14 дней для осуществления контрольных исследований мочи и крови. Назначается санаторно-курортное лечение. При рецидиве заболевания ребенку назначают диспансерное лечение.
Пиелонефрит
Это неспецифическое бактериальное воспалительное заболевание почек, поражающее лоханку, чашечку, почечную паренхиму (интерстициальную ткань). Пиелонефрит может быть первичным (в 20%) и вторичным, когда инфекция присоединяется к органическим или функциональным заболеваниям мочевыводящих путей (кишечная палочка, стрептококк, стафилококк, протей и др.).
Острый пиелонефрит может быть интерстициальным, серозным и гнойным. Клиника характеризуется высокой лихорадкой, сильным ознобом, сменяющимися обильным потоотделением, артралгией, миалгией, головной болью, тошнотой, рвотой. Может осложниться бактериальным шоком.
Местные проявления болезни: боль и напряжение мышц в поясничной области, дизурия, напряжение мышц передней брюшной стенки, боль в поясничной области при двусторонней пальпации. В крови – лейкоцитоз, сдвиг формулы с появлением большого количества палочкоядерных и молодых лейкоцитов, токсическая зернистость нейтрофилов, повышение СОЭ. В моче – лейкоцитурия, бактериурия. Может повышаться количество мочевины в крови.
Лечение начинается с восстановления оттока мочи из верхних мочевых путей путем катетеризации мочеточника. Применение сильнодействующих антибиотиков без восстановления мочеотделения чревато возникновением бактериального шока. Отсутствие эффекта от консервативной терапии в течение 1-15 сут является показанием к хирургическому лечению.
Больной острым пиелонефритом должен быть немедленно госпитализирован в специализированное (урологическое) отделение.
Хронический пиелонефрит – неспецифическое бактериальное воспалительное заболевание почечной лоханки, ее чашечек, а также почечной паренхимы (одно- или двустороннее). Основные возбудители пиелонефрита – грамотрицательные микробы (энтерококки, стафилококки, протей, синегнойная палочка). Возникновению хронического пиелонефрита способствует нарушение функции мочевыводящих путей, вызванное нефролитиазом, стриктурой, аномалией развития мочеполовой системы, нефроптозом, аденомой предстательной железы.
Имеют значение нарушения гормональной деятельности при беременности, применение глюкокортикоидных и контрацептивных гормональных средств. Хронический пиелонефрит может возникнуть и как следствие острого. Следует подчеркнуть, что при хроническом пиелонефрите часто поражаются дистальные канальцы, что приводит к выраженному снижению концентрационной функции почек (удельный вес мочи снижается до 1003-1007).
Клиника
При двустороннем процессе чаще наблюдаются общие симптомы: слабость, снижение работоспособности, головная боль, потеря аппетита, тошнота, рвота, анемия. При одностороннем процессе могут преобладать местные симптомы: боли в пояснице, дизурические расстройства, субфебрильная температура, низкий удельный вес мочи, непостоянный лейкоцитоз, увеличение СОЭ. У 45-60% больных регистрируется артериальная гипертензия. Нередко (при латентном течении пиелонефрита) именно гипертензия является причиной первого обращения больного к врачу.
Для диагностики исключительно важное значение имеет исследование мочи, при котором обнаруживается лейкоцитурия (в том числе при пробе Каковского-Аддиса), бактериурия, снижение относительной плотности мочи, реже – протеинурия, гематурия. Диагностике помогает рентгенологическое исследование (деформация чашечек и др.).
Лечение должно быть индивидуальным и комплексным. Необходимым условием является восстановление пассажа мочи, определение возбудителя и его чувствительности к антибактериальным средствам.
Широко применяются нитрофураны (фурадонин 0,1 г х 3 раза в день), сульфаниламиды, препараты налидиксовой кислоты (неграм или невиграмон 0,5 х 4 раза в день), антибиотики (левомицетин, цепорин, пенициллин). Следует иметь в виду, что нитрофураны эффективны при поражении стафилококком, стрептококком, кишечной палочкой, протеем; этазол -стрептококком и кишечной палочкой; невиграмон и 5-НОК (0,1 х 3-4 раза в день) – при наличии грамотрицательной флоры. Лечение продолжается 1,5-2 месяца и должно проводиться в стационаре (терапевтическом или урологическом). Неотложная помощь может потребоваться при азотемической уремии.
Лечение острого диффузного гломерулонефрита
Режим ведения больного
Любой пациент с данной формой процесса нуждается в госпитализации в отделение соответствующего профиля (терапевтического или нефрологического). До полного устранения отеков и высоких цифр артериального давления, он нуждается в постельном режиме (примерно на 1,5-2 недели). Благодаря этому улучшается работа клубочкового аппарата почек, восстанавливается диурез, устраняются явления недостаточности в работе сердца.
После выписки таким больным противопоказан любой физический труд в течение двух лет, а также пребывание в местах с высокой температурой (бани, сауны).
Лечебное питание
В принципы питания входят следующие требования, только соблюдая которые можно ускорить процесс выздоровления:
Необходимо ограничить ежедневное употребление соли, всю еду необходимо лишь слегка подсаливать (в первую неделю лечения лучше полностью отказаться от соли)
Этиологическое лечение
Если в возникновении процесса доказана роль стрептококкового агента, то адекватное лечение заболевания начинается с назначения антибиотиков из группы пенициллинов. Их назначают внутримышечно, курс терапии продолжается не менее 10-14 дней. Когда ситуация того требует, лечение продолжается дольше.
Схема введения препаратов следующая:
Данный раздел лечения включает в себя применение препаратов из самых разных фармакологических групп, благодаря которым происходит угнетение отдельных патогенетических звеньев болезни.
Лечение больных с гломерулонефритом будет эффективно, только при назначении ему сразу нескольких групп медикаментов
Иммунодепрессивная терапия гормональными средствами необходима для подавления аутоиммунных процессов, устранения выраженного воспалительного компонента и стабилизации протеолитической активности разных ферментных систем в организме больного.
К данной группе лекарственных средств прибегают в случае нефротической формы процесса, когда отсутствует выраженный гипертонический синдром и стойкое повышение эритроцитов в моче больного. Также показанием для их назначения служит начало острой почечной недостаточности на фоне гломерулонефрита.
Применяют Преднизолон, дозировка которого рассчитывается исходя из начальной массы больного (1 мг/кг в сутки). В такой дозе препарат принимается 1,5-2 месяца, после чего оценивается состояние больного и решается вопрос о постепенном снижении дозы, вплоть до полной отмены (каждые 5-7 дней снижают на 2,5-5 мг).
Иммунодепрессивная терапия негормональными средствами (цитостатиками) является альтернативой предыдущей группе препаратов. Показанием для ее назначения служит нефротический синдром. который устойчив к действию гормонов, или его сочетание с высокими цифрами давления.
Наиболее часто больным назначают Азатиоприн в дозировке 2-3 мг/кг или Циклофосфамид 1,5-2 мг/кг в сутки на срок от 4 до 8 недель. Далее переходят на поддерживающую терапию, которая составляет половину от принимаемой ранее дозы. Ее продолжительность не менее полугода.
Антикоагулянты и дезагреганты снижают проницаемость клубочкового аппарата почек, тормозят слипание тромбоцитов между собой и подавляют свертывание крови. Кроме того, они уменьшают воспалительный компонент патологического процесса и улучшают диурез больного.
При гломерулонефрите имеется тенденция к патологическому свертыванию крови
Лечение пациента начинаю с подкожного введения Гепарина 25000-30000 в сутки. Курс терапии продолжается в среднем 6-8 недель, при необходимости его продлевают до 4 месяцев.
Среди дезагрегантов наибольшее распространение получил Курантил, который улучшает скорость клубочковой фильтрации. и уменьшает цифры артериального давления.
Его назначают в дозе 225-400 мг в сутки (на протяжении 6-8 недель), далее переходят на поддерживающее лечение 50-75 мг/сутки (от 6 месяцев и более).
Нестероидные противовоспалительные средства оказывают свой положительный эффект в борьбе с медиаторами воспалительной реакции, оказывают умеренное противосвертывающее и иммунодепрессивное действие.
Показанием для назначения препаратов из данной группы является длительно существующая протеинурия, при отсутствии у больного другой клиники болезни (отеки, давление, снижения объема выделяемой суточной мочи и т. д.).
Целесообразным считается употребление Ортофена в дозе 75-150 мг/сутки 4-8 недель. Нужно помнить, что назначать этот препарат можно только пациентам, у которых отсутствуют проблемы с ЖКТ (гастрит, язвенная болезнь и другие).
Чтобы купировать патологические симптомы острого диффузного гломерулонефрита, проводят комбинированное лечение следующими препаратами.
Устраняют явление артериальной гипертензии средствами из разных фармакологических групп, наиболее часто используют Нифедипин в дозе 0,001-0,002 г 2-3 раза в сутки (до стабилизации состояния). Если у больного имеет место стойкое повышение давления, то используют Капотен под язык в дозе 25-75 мг/сутки.
Важная роль в лечении больных принадлежит стабилизации цифр артериального давления
В борьбе с отеками применяются мочегонные средства. Широко назначают Гипотиазид 50-100 мг/сутки или Фуросемид по 40-80 мг/сутки. Курс лечения этими медикаментами короткий (3-5 дней), как правило, этого достаточно, чтобы полностью устранить отечный синдром. Если этого не произошло, то решается вопрос о том продолжать терапию или нет.
Патологическую потерю эритроцитов с мочой устраняют, назначая больному средства, способные остановить кровотечение. Для этих целей применяется Аминокапроновая кислота в дозе 3 г 4 раза в сутки на протяжении 5-7 дней. В тяжелых случаях прибегают к внутривенному ее введению.
Какой врач лечит гломерулонефрит?
При подозрении на развитие гломерулонефрита необходимо срочно подойти к нефрологу. Затягивать с посещением доктора нельзя. Если такой врач в местной поликлинике отсутствует, необходимо обратиться к терапевту для назначения лечения.
Современная схема терапии гломерулонефрита
Согласно клиническим рекомендациям терапия больных с гломерулонефритом должна быть комбинированной и включать в себя сразу несколько препаратов из разных фармакологических групп. Существует много вариантов таких схем, выбор каждой из них определяется состоянием больного. Ниже рассмотрим наиболее рациональную.
Четырехкомпонентное лечение включает:
Все вышеописанные препараты принимаются на протяжении 6-8 недель (при необходимости дольше), после чего происходит их снижение до поддерживающих дозировок.
Диагностика острого и хронического гломерулонефрита
Диагностика гломерулонефрита основывается на жалобах пациента, объективных данных, полученных в ходе исследования, и данных, полученных при инструментальной диагностике.
Диагностическими симптомами (или жалобами пациента ) гломерулонефрита являются:
Несмотря на разнообразную симптоматику гломерулонефрита все эти признаки неспецифичны. Это означает, что основываясь исключительно на их присутствии нельзя поставить диагноз. Поэтому врач чаще всего назначает дополнительные исследования. Всегда стоит помнить, что гломерулонефрит может и вовсе протекать скрыто без выраженных симптомов. Чаще всего это происходит при сочетании гломерулонефрита и так называемых «тихих убийц» – сахарного диабета и артериальной гипертонии .
Анализы при гломерулонефрите
Для гломерулонефрита характерно наличие определенных лабораторных маркеров, которые отражают повреждение функции почек. Основными такими маркерами является протеинурия и альбуминурия. Так, одна из важнейших функций почек – это поддержание постоянства белкового состава крови. Мембрана капилляров, из которых сформированы клубочки, представляет собой своеобразное решето. Это решето способно пропускать или задерживать определенные компоненты крови. В норме через мембрану белки крови не проходят. Однако при гломерулонефрите эти функции нарушены, вследствие чего белки, а именно альбумины. попадают в мочу и выводятся из организма. Поэтому протеинурия (или же белок в моче ), которая осуществляется преимущественно за счет альбуминов, является важным диагностическим маркером в пользу гломерулонефрита. Данный признак говорит и о нарушении функции фильтрации. Поэтому уровень белка в моче используется как маркер повреждения почек.
Вторым по важности лабораторным признаком является гематурия – наличие эритроцитов в моче. Этот признак больше всего характерен для острого гломерулонефрита и реже встречается при хроническом.
Гломерулонефрит сопровождается изменениями не только со стороны общего анализа мочи. но и со стороны анализа крови .
Изменениями со стороны крови при гломерулонефрите являются:
Исследования при гломерулонефрите
Ультразвуковое исследование (УЗИ ) информативно лишь при хроническом гломерулонефрите, поскольку на этом этапе происходит сморщивание и уменьшение почек в размерах. При остром гломерулонефрите исследование бесполезно, так как не выявляет признаков воспаления.
Основным методом исследования функции почек является измерение скорости клубочковой фильтрации, сокращенно СКФ. Для того чтобы вычислить данный показатель, проводится проба Реберга, которая осуществляется по концентрации креатинина и объему мочи, выделенному в единицу времени. В норме СКФ колеблется от 80 до 140 миллилитров в минуту у мужчин и от 75 до 130 у женщин. СКФ повышается при таких заболеваниях как сахарный диабет, гипертоническая болезнь. а также на ранних этапах нефротического синдрома. Снижение же СКФ говорит о почечной недостаточности. то есть о конечном этапе гломерулонефрита.
Показателями СКФ (скорости клубочковой фильтрации ) при почечной недостаточности являются:
Реализация ухода
Уход несколько отличается в зависимости от формы гломерулонефрита. Подход к больному всегда индивидуальный, с учетом клинической картины и течения патологии.
При остром гломерулонефрите

Данная форма заболевания требует обязательной госпитализации с постельным режимом.
Медперсоналу среднего звена необходимо контролировать уровень диуреза, водно-щелочного баланса организма, обеспечить исключение белковосодержащих продуктов из рациона, следить за количеством выпиваемой жидкости, также за тем, чтобы не происходило переохлаждений человека.
Как только больной поступил, медсестра помещает его в палату, проводит осмотр и выполняет назначения врача. При остром гломерулонефрите имеется риск серьезных осложнений – почечной и сердечной недостаточности, энцефалопатии.
При их появлении требуется особенно тщательный контроль за состоянием пациентов с совместным участием врачей отделения.
При хроническом проявлении
Хронический гломерулонефрит характеризуется течением, при котором происходят обострения и ремиссии патологии. Типов имеется несколько: с повышением артериального давления, появлением отечности и сочетанием данных симптомов.
При обострении хронического гломерулонефрита осуществляется госпитализация в стационар, во время которой процесс сестринского ухода ничем не отличается от такового при острой форме. Важно отметить, что обострение может быть не настолько выраженным и возможно обойтись лечением в амбулаторных условиях.
При хроническом гломерулонефрите течение заболевания зависит от самого больного. При соблюдении рекомендаций по питанию, образу жизни и приеме необходимых препаратов, риск появления обострений минимален.
При заболевании детей


Сестринский уход в педиатрии имеет свои особенности. Персоналу приходится учитывать, что ребенок испытывает сильный стресс, находясь в стационаре без родителей.
С последними также приходится контактировать для того, чтобы получать согласие на поведение манипуляций и информирование взрослых о динамики лечения их ребенка, его общем состоянии.
Медсестре важно обеспечить комфортные условия для детей, оказывать психологическую поддержку. Данные мероприятия выполняются в дополнение к перечисленным выше.
При лечении ребенка особенно важно соблюдать этику, нужна организация полезного времяпровождения (чтение, рисование, настольные игры) и школьных уроков.
Осложнения
Осложнения чаще всего вызывает хронический гломерулонефрит. При этом последствия заболевания довольны серьезны:
- уремическая кома;
- сердечная недостаточность;
- нефритическая энцефалопатия;
- почечная недостаточность.
Хронический диффузный гломерулонефрит с прогрессирующим течением и исходом в почечную недостаточность (ХПН) может быть основанием для назначения инвалидности.
Больные с 1 стадией ХПН получают III группу нетрудоспособности, при средней степени ХПН определяется II группа инвалидности. Развитие терминальной ХПН является показанием к назначению I группы нетрудоспособности.
- https://UroHelp.guru/pochki/glomerulonefrit/sestrinskij-process.html
- http://rus-urologiya.ru/kak-lechit-ostryj-glomerulonefrit/
- https://nefrologiya.pro/pochki/glomerulonefrit/
- https://aurolog.ru/pochki/nefrit/uxod-za-bolnym-glomerulonefritom.html
- http://stranacom.ru/article_2962/
- http://1pochki-med.ru/pochki/sestrinskij-uhod-pri-glomerulonefrite-u-detej/
- https://medbe.ru/firstaid/drugie-zabolevaniya-i-travmy/neotlozhnaya-terapiya-pri-zabolevaniyakh-pochek/
- http://stranacom.ru/article_3920/