- Что такое стентирование?
- Техника стентирования желчных путей
- Что представляет собой эта методика
- Чрескожное стентирование желчных протоков
- Эндоскопическое стентирование
- Как происходит установка стента в пищевод
- Определение
- Преимущества операции
- Особенности операций в центре эндоваскулярной хирургии проф. Капранова
- Причины холангита
- Наркоз во время эндоскопии
- Рекомендации к проведению операции и виды лапароскопии
- תפריט עמוד
- Осложнения
- В ходе билиарного стентирования возможно развитие следующих осложнений:
- Подготовка
- Подробно о том, что такое брахитерапия
- Хирургическая тактика при ятрогенных повреждениях желчевыводящих протоков
- Surgical tactics in iatrogenic injuries of bile ducts
- Показания и противопоказания к операции
- Что будем делать с полученным материалом:
- Что представляет собой пищеводный стент?
- Холангиостомия
- Информация о процедуре
- Показания и противопоказания
- Сведения о заболевании
- Причины возникновения
- Предварительная диагностика
- Лечение закупорки желчных протоков
- Результат
Что такое стентирование?
Стентирование желчных протоков — метод хирургического вмешательства, что заключается в том, что в просвет желчных протоков вводят особый инструмент — стент. Это позволяет восстановить нормальную проходимость в протоке. Необходимость в операции возникает в том случае, если в желчном протоке происходит закупорка, отчего просвет становится уже и выведение жидкости из организма затрудняется или становится невозможным.
Стент — инструмент для проведения эндоскопической процедуры, что выглядит, как пластмассовая или металлическая трубочка. Он имеет особое строение, которое дает возможность удерживать проходимость протока под давлением какого-либо образования.
Техника стентирования желчных путей
Билиарное стентирование – паллиативное хирургическое вмешательство. Операция направлена на устранение сужения и улучшения тока желчи путём установки стента на уровне патологического сужения. Использование этого метода позволяет избежать рассечения большого сосочка 12-ти перстной кишки и устранить сужение на любом уровне прохождения желчных протоков.
Билиарные стенты в последующем не требуют дополнительного обслуживания и редко напоминают о себе. В случаях рецидива рака пациент может ощущать негативные проявления в области стентирования. После установки билиарного стента пассаж желчи восстанавливается быстро, без потерь содержащихся в ней важных веществ. Это значительно улучшает функционирование кишечника.
Стентирование желчных протоков выполняют под двойным контролем с помощью эндоскопии и рентген-наблюдений. Под ультразвуковым контролем пунктируют желчные протоки для обеспечения безопасного прохождения иглы. Затем расширяют место оперативного доступа, устанавливают холангиостому, проводят санацию желчевыводящих путей.
Через непоражённую часть протоков проводят катетер к месту сужения. Устанавливают трубку из синтетического материала, которая расширяет просвет желчных протоков, фиксирует его, облегчает введение катетера и установку импланта. Для увеличения просвета желчных путей используют баллонную дилатацию, устанавливают стент. При необходимости выполняют повторную баллонную дилатацию. При необходимости устанавливают страховочную холангиостому.
Что представляет собой эта методика
Процедуру проводят под общей анестезией, пациент находится в состоянии медикаментозного сна. Под эндоскопическим стентированием подразумевается введение стента через желудочно-кишечный тракт в проток. Проводится стандартная процедура ФГДС под рентгеновским контролем. Через эндоскопическую трубку вводится специальный проводник. Через него в сложенном состоянии продвигают стент в желчный проток на место сужения, где расширитель раскрывают, как зонтик.
Если в желчных протоках не одно, а 2-3 сужения, возможно ведение нескольких расширителей. Тогда стентирование желчевыводящих путей занимает больше времени.
Процедура длится около часа. Время проведения операции зависит от места введения стента, количества устанавливаемых элементов, индивидуальных особенностей строения внутренних органов. Если во время операции возникло осложнение, она длится дольше.
Чрескожное стентирование желчных протоков
Одной из разновидностей процедуры при невозможности выполнения резекции является чрескожное стентирование. Металлический расширитель вводят в полость желчных протоков после проведения диагностической чрескожной печеночной холангиографии, когда подозревают опухоль.
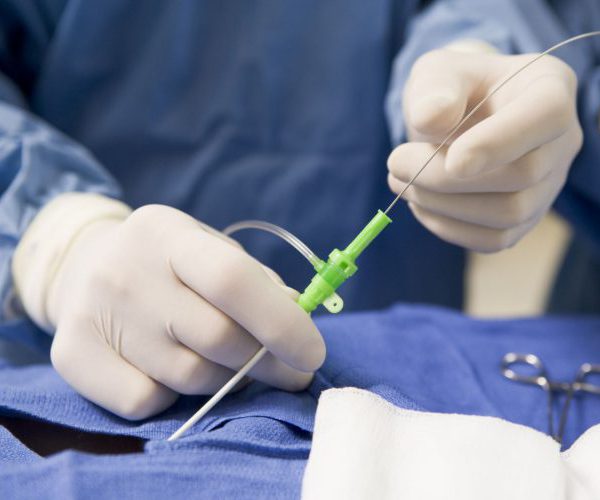
Эту методику еще называют антеградной, она включает комплекс последовательных действий.
- Проводится дренирование желчных протоков.
- Устанавливается наружная холангиостома.
- Желчные протоки проходят санацию.
- Через область стриктуры вводят специальный катетер.
- Устанавливают канал для предотвращения обратного кровотока (интродьюсер).
- Проводят баллонное расширение.
- Устанавливают стент желчного протока.
- Проводят его расширение.
- Устанавливают страховочную холангиостому.
Все это проводится под контролем ультразвука для точного введения стента в пораженную область.
Эндоскопическое стентирование
Нельзя сказать, что лечение с установкой стента эндоскопическим путем в желчный проток или чрескожное стентирование являются альтернативными методами. Это, скорее, дополняющие друг друга способы расширения суженых протоков. Так как установить стент со стороны кишки не всегда удается, чрескожное введение осуществляется как дополнительный метод расширения протоков.
Если есть возможность, чрескожный доступ не используют, ограничиваются эндоскопической процедурой. Она менее инвазивна и не доставляет дискомфорта пациенту после пробуждения.
ФГСД – манипуляция неприятная, но под наркозом совершенно безболезненна. Она позволяет ввести и открыть стент в желчном протоке без хирургического вмешательства. Это сокращает реабилитацию после процедуры до одного дня.
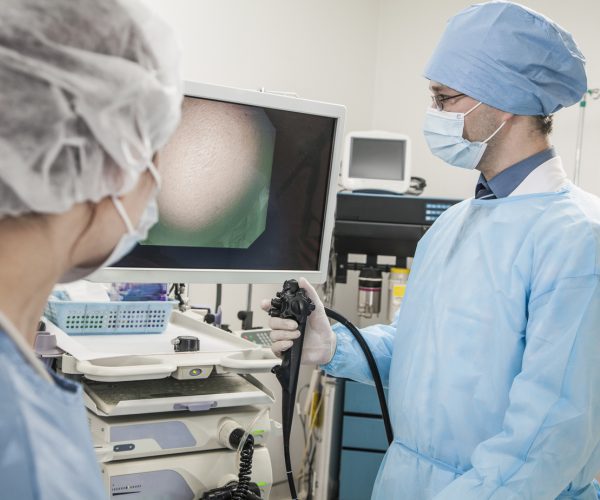
Как происходит установка стента в пищевод
Стентирование пищевода – это достаточно безопасная, легкая в исполнении и не требующая больших временных затрат операция.
Стент, находящийся в небольшой трубке, проводят в нужный участок пищевода под контролем следящего устройства. Проводник извлекают, а стент расправляется.
При сильно суженном или извитом канале, сначала его расширяют с помощью бужа, а затем проводят стент.
В качестве контролирующей аппаратуры сейчас используют:
- сочетанный рентгенологический и эндоскопический контроль
- контроль только с помощью эндоскопической техники, эта методика считается более перспективной, так как отсутствует дополнительная лучевая нагрузка на больного и персонал.
Во время операции все действия хирурга протоколируются. После операции копия протокола с памяткой по рекомендуемой диете выдается на руки пациенту.
Определение
Щадящее оперативное вмешательство, выполняемое без надрезов и крови, носит название стентирование пищевода. Операция предназначена для восстановления проходимости части пищеварительного канала. Пищеводный стент изготавливается из различных материалов и зачастую имеет форму цилиндра.
Стент вводят в пищеварительный канал, где он расправляется и тем самым расширяет просвет проблемного участка. Применяя стентирование, процесс употребления пищи полностью возобновляется и пациент возвращается к нормальному образу жизни. Таким образом, заболевание полностью излечивается, но если причина плохой проходимости пищи — рак, то операция способна лишь уменьшить боли, а не устранить злокачественное новообразование.
Преимущества операции
Плюсами проведения такого вида хирургических операций является то, что:
- они высокоэффективные;
- осложнения после процедуры является редкостью;
- восстановительный период проходит быстро и безболезненно в сравнении с традиционной хирургией;
- желчный проток не удаляется, его функции восстанавливаются.
Особенности операций в центре эндоваскулярной хирургии проф. Капранова
- Профессионализм специалистов. Сотрудники центра эндоваскулярной хирургии располагают уникальным опытом в сфере проведения вмешательств при различных сопутствующих заболеваниях (в том числе онкологических). Профессионалы регулярно проводят стентирование. Специалисты точно знают, как поступить в той или иной ситуации. Профессор Капранов и его коллеги никогда не допускают ошибок.
- Возможности для выбора подходящей клиники. Вам предоставляется возможность для подбора того медицинского центра, в котором будет выполнена операция. Вы сможете учесть как собственные пожелания, так и финансовые возможности.
- Оптимальная стоимость услуг. За стентирование даже в самом крупном медицинском центре вам не придется переплачивать.
- Возможности обсуждения всех особенностей операции и ее условий. Вместе с опытным врачом вы сможете выбрать удобное время для лечения и подходящую клинику. Стентирование может быть проведено уже в ближайшее время.
- Внимательное отношение к пациентам в ходе подготовки к операции, ее проведения и восстановления после вмешательства.
- Возможность полноценного обследования. Прежде чем назначать операцию (стентирование), врач направит вас на диагностику.
Причины холангита
Большая часть холангитов обусловлена попаданием в желчные протоки бактериальных возбудителей (чаще – кишечной палочки, протея, стафилококков, энтерококков, неклостридиальной анаэробной инфекции, реже — микобактерий туберкулеза, брюшнотифозной палочки, бледной спирохеты). Микроорганизмы проникают в желчные ходы преимущественно восходящим путем из просвета 12-перстной кишки, гематогенным – через воротную вену, лимфогенным – при холецистите, панкреатите, энтерите. Мелкие внутрипеченочные желчные протоки, как правило, воспаляются при вирусном гепатите. Паразитарные холангиты чаще всего развиваются при сопутствующем описторхозе, аскаридозе, лямблиозе, стронгилоидозе, клонорхозе, фасциолезе.
Асептический ферментативный холангит может развиваться в результате раздражения стенок желчных ходов активированным панкреатическим соком, имеющим место при панкреатобилиарном рефлюксе. В этом случае вначале возникает асептическое воспаление, а присоединение инфекции происходит вторично, в более позднем периоде.
По асептическому типу также протекает склерозирующий холангит, обусловленный аутоиммунным воспалением желчных протоков. При этом, наряду со склерозирующим холангитом, часто отмечаются неспецифический язвенный колит, болезнь Крона, васкулит, ревматоидный артрит, тиреоидит и т. д.
Предпосылками для развития холангита служит холестаз, встречающийся при дискенезии желчевыводящих путей, аномалиях желчных ходов, кисте холедоха, раке желчных путей, холедохолитиазе, стенозе фатерова сосочка и т. д. Предшествовать началу холангита могут ятрогенные повреждения стенок протоков при эндоскопических манипуляциях (ретроградной панкреатохолангиографии, установке стентов, сфинктеротомии), оперативных вмешательствах на желчных путях.
Наркоз во время эндоскопии
При эндоскопии специалисты применяют кратковременную анестезию, которая быстро выводится из организма пациента. Она расслабляет, вызывает небольшую сонливость.
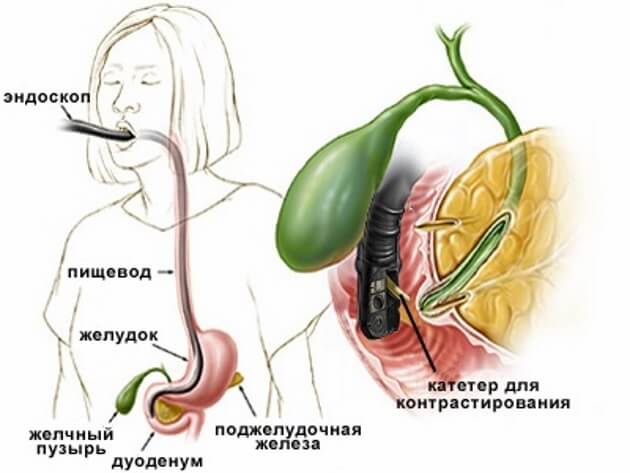
Контрастное вещество вводят перед эндоскопией внутривенно. Пациенту необходимо лечь на левый бок, через его рот вводится эндоскоп, и проводится обследование. Исследование проводится в стационарных условиях. Эндоскопия полностью безболезненна и комфортна. Возможно першение в горле, но оно пройдёт в течение получаса.
При ЭРХПГ используют специальный аэрозоль, обезболивающий полость рта и глотку, снимающий дискомфортные ощущения и улучшающий дыхание во время установки эндоскопа. Врач направляет оптический прибор (который размером с небольшой кусочек сахара) через рот и глотку в пищевод, желудок и дуоденальный сосочек, просвечивая двенадцатиперстную кишку. Всю информацию о состоянии желчных протоков и протока поджелудочной железы специалист получает из экрана монитора, транслирующего изображение протоков пациента. По результатам исследования врач сможет поставить точный диагноз и назначить лечение, которое, как показывает практика, в 95% случаев проходит успешно.
Эндоскопические исследования также могут провести, пока пациент спит. В таком случае внутривенно вводят снотворный препарат. Процесс контролирует анестезиолог.
В некоторых случаях во время инвазивных операций могут использовать общий наркоз.
Спустя полчаса после проведения ЭРХПГ пациенты возвращаются к нормальной жизни.
Рекомендации к проведению операции и виды лапароскопии
Иногда лапароскопическая операция проводится в диагностических целях. Показанием к проведению диагностической лапароскопии является подозрение на возможность злокачественного образования в желчном пузыре и окололежащих органах.
Прибегают к этому методу диагностики, чтобы визуально подтвердить или исключить наличие опухоли, взять биопсию и поставить точный диагноз.
Также диагностическая лапароскопия рекомендована при необходимости определения стадии рака и его распространенности.
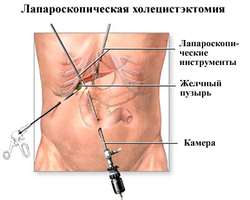
Когда причины проблем с печенью и близлежащими органами не устанавливаются и не представляется возможным исследовать их другими способами, специалисты проводят диагностику путем эндоскопического исследования.
Существуют разные виды лапароскопии, позволяющие скорректировать работу пищеварительной системы. Каждый из них имеет особые показания и противопоказания к проведению операции.
Удаление желчного пузыря проводится в тех случаях, когда больному диагностировали:
- острый холецистит;
- полипоз;
- холестероз;
- хронический калькулезный холецистит.
При остротекущих воспалительных процессах с большим количеством камней в полости органа удаление желчного пузыря нередко является единственным выходом.
Эта операция востребована и считается золотым стандартом лечения патологий поджелудочной железы.
Проведение иссечения желчных протоков (холедохотомии) назначается при:
- паразитах в холедохе;
- сужении желчных протоков;
- желчекаменной болезни и наличии камней в желчевыводящих протоках.
Анастомоз накладывают при наличии камней в желчном пузыре или холедохе, а также после операции по удалению пузыря.
В предоперационный период пациент должен пройти тщательную диагностику, которая поможет подготовиться к лапароскопии и избежать осложнений.
Больной проходит ряд исследований:
- сдает общие анализы крови и мочи;
- уточняет резус-фактор и группу крови;
- исключает сифилис, гепатиты B и C, а также ВИЧ;
- сдает кровь на биохимию.
Специалист может назначить и УЗИ, чтобы увидеть особенности строения желчного пузыря.
Также для операции могут понадобиться и прицельное биохимическое исследование, ретроградная холангиопанкреатография и другие методики.
В предоперационный период врач дает пациенту рекомендации, как должна проходить непосредственная подготовка к лапароскопии желчного пузыря, и за день до операции больному назначается диета.
תפריט עמוד
Свяжитесь с нами
Личная информация, оставленная на сайте, строго конфиденциальна и не передается третьим лицам.
*Имя
*Электронная почта
*Телефон
Страна проживания
Опишите Вашу проблему
<текстареа placeholder="Опишите Вашу проблему" id="Description" name="Description" aria-label="Обязательное поле Опишите Вашу проблему" ng-minlength="2" ng-maxlength="500" maxlength="500" aria-required="false" aria-invalid="false">
Отправить
Свяжитесь с нами
Личная информация, оставленная на сайте, строго конфиденциальна и не передается третьим лицам.
*Имя
*Электронная почта
*Телефон
Страна проживания
Опишите Вашу проблему
<текстареа placeholder="Опишите Вашу проблему" id="Description" name="Description" aria-label="Обязательное поле Опишите Вашу проблему" ng-minlength="2" ng-maxlength="500" maxlength="500" aria-required="false" aria-invalid="false">
Отправить
Осложнения
В ходе билиарного стентирования возможно развитие следующих осложнений:
- миграция стента – смещение его из места установки;
- гнойный холангит;
- перфорация стенки желчного протока;
- обтурация стента;
- повреждение стенки 12-перстной кишки стентом или эндоскопом;
- холецистит или панкреатит.
Подготовка
Прежде чем пациенту проводить стентирование, его необходимо подготовить к хирургическому вмешательству. Подготовительный этап заключается в выполнении некоторых действий. Прежде всего специалист должен провести полное клинико-лабораторное обследование, в которое входят:
- коагулограмма;
- рентгеновское исследование;
- общий анализ крови;
- биохимия кровяной жидкости;
- ультразвуковое исследование желчных путей и печени;
- магнитно-резонансная томография;
- компьютерная томография с использованием контрастного вещества.
Подробно о том, что такое брахитерапия
Только после того, как будут получены результаты всех анализов, врач принимает решение о выборе стента наиболее подходящего диаметра.
Накануне проведения процедуры больному за 12 часов необходимо отказаться от приема пищи. Также пациента должен осмотреть анестезиолог.
Хирургическая тактика при ятрогенных повреждениях желчевыводящих протоков
Лекция предназначена для практикующих врачей — хирургов, ординаторов и интернов хирургического профиля, содержит сведения о причинах и механизмах интраоперационных повреждений желчевыводящих путей с учетом современного развития лапароскопической хирургии. В ней представлены меры профилактики, диагностическая и лечебная тактика, подробно изложены техника возможных оперативных вмешательств. Даны практические рекомендации по выбору хирургической тактики при этом сложном и опасном осложнении хирургии желчевыводящих путей.
Surgical tactics in iatrogenic injuries of bile ducts
The lecture is intended for practicing physicians — surgeons, residents and interns in surgical profile, contains information about the causes and mechanisms of intraoperative injuries of bile ducts in the light of modern development of laparoscopic surgery. It presents the measures of prevention, diagnostic and treatment tactics, detailed engineering of possible surgical intervention. Practical recommendations on the choice of surgical approach for this difficult and dangerous complication of biliary tract surgery are presented.
Непреднамеренное повреждение желчевыводящих протоков было и остается одной из наиболее актуальных проблем в хирургии. По словам Э.И. Гальперина (3), ятрогенное повреждение внепеченочных желчных протоков (ВЖП) — наиболее тяжелое осложнение холецистэктомии, которое для многих больных становится началом длительной трагедии. Частота повреждений желчных протоков при открытой холецистэктомии (ОХЭ) остается стабильной и составляет 0, 05-0,2% (1, 3, 5, 7, 9, 10). Широкое распространение лапароскопических вмешательств способствовало увеличению ятрогенных повреждений в 2-10 раз, до уровня 0,08%-2,7% (1). Связано это, по мнению Ю.И. Гальперина и А.Д. Тимошина, с отсутствием мануальной ревизии и трехмерной визуализации. Наиболее высока частота травм желчных протоков при лапароскопической холецистэктомии (ЛХЭ) в период освоения методики. До настоящего времени нет общепринятого алгоритма хирургического лечения таких больных. Остаются открытыми вопросы выбора метода операции в зависимости от времени травмы и оптимального срока для повторного вмешательства.
Причины повреждений ВЖП
Основные причины повреждения ВЖП при ЛХЭ были изучены и систематизированы многими авторами. Наиболее используемыми стали классификации R. Bailey (1995), R. Martin, R. Rossi (1994), И.В. Федорова (1998) (1). Основываясь на опыте, накопленном хирургами, к непосредственным причинам следует отнести:
1. Местные анатомические условия:
— аномальное отхождение пузырного протока (синдром Мирризи, низкое впадение в холедох);
— плотные инфильтративно-склеротические изменения в области шейки пузыря, в том числе склероатрофичный пузырь, холецисто-холедохиальный свищ.
2. Ошибки оперативной техники:
— неправильная тракция и экспозиция;
— неверная идентификация анатомических структур;
— клипирование, коагуляция или пересечение структур без полного визуального контроля рабочей части инструмента.
К факторам риска можно отнести: аномалии строения, острый холецистит, трудно контролируемое кровотечение, желчеистечение, цирроз печени, язвенную болезнь 12-перстной кишки, чрезмерное увлечение электролазерокоагуляцией, недостаточную квалификацию хирурга. В ряде случаев повреждения ВЖП наблюдались при «легких пузырях», т.е. при отсутствии факторов риска. По другим данным, аномалии строения желчевыводящей системы в 50% являются причиной ятрогенной травмы (1, 10, 12).
Профилактика
1. Адекватное дооперационное обследование внепеченочных желчных протоков с визуализацией состояния желчного пузыря и желчевыводящих путей.
2. Тщательная мобилизация структур шейки желчного пузыря с идентификацией стенки общего желчного протока (ОЖП), мест впадения пузырного протока (ПП) и пузырной артерии (ПА) в пузырь. Рекомендуется использовать методику мобилизации «хобот слона».
3. Любые манипуляции должны выполняться при полной визуализации рабочих концов инструмента и анатомических структур Строго соблюдать правила работы с электрохирургическими инструментами.
4. В условиях инфильтрата целесообразно использовать методику Прибрамма, а также оставлять шейку желчного пузыря. При активном кровотечении использовать временное инструментальное пережатие гепатодуденальной связки.
5. Использовать для идентификации структур интраоперационное УЗИ, холангиографию, холедохоскопию.
Классификация
Для дифференцировки ятрогенных повреждений желчевыводящих путей и их последствий, уровня непроходимости магистральных протоков предложены различные классификации.
J. Bergman (1997) делит все осложнения на четыре типа. Тип А включает желчеистечение из пузырного или добавочных протоков, тип В- желчеистечение из большого желчного протока при его краевом ранении, тип С — изолированную стриктуру протоков, тип D- полное пересечение желчных протоков. На аналогичном принципе и делении на восемь типов основана классификация Strasberg S.M. (1995). G. Branum et al. (1997) предлагают разделение на «большие билиарные повреждения» и желчеистечение. На таком же принципе Л.Е. Славин и И.В. Федоров (1998) разделяют все повреждения ВЖП на «большие» и «малые», что определяет в последующем тактику лечения и прогноз. К большим они относят полное пересечение общего желчного протока, долевых протоков или повреждение его окружности более чем на 50% и выделяют 5 стандартных механизмов травм:
— ОЖП принимают за ПП, клипируют и пересекают, повреждая печеночную артерию с развитием профузного кровотечения. Встречается в 20% случаев;
— клипируют ПП и ОЖП, принимая его за проксимальнай конец, пересекают полностью ОЖП с развитием обильного желчеистечения. Наблюдается у 10% пациентов;
— повреждение правого печеночного протока ошибочно принятого за ПП;
— одномоментное клипирование и пересечение сложенных в дубликатуру при неправильной тракции ОПП и ОЖП. Встречается наиболее часто около 50%;
— электрокоагуляционное поражение, приводящее к стриктурам ВЖП.
К «малым» авторы относят краевые ранения ВЖП, несостоятельность культи пузырного протока, пересечение мелких желчных протоков (ходов Люшка).
Широкое распространение получила объединенная классификация Bismuth — Strasberg (1995), учитывающая состояние вне и внутрипеченочных протоков и уровень повреждения, протяженность травмы и величину обструкции (рис. 1).
Рисунок 1. Объединенная классификация Bismuth — Strasberg
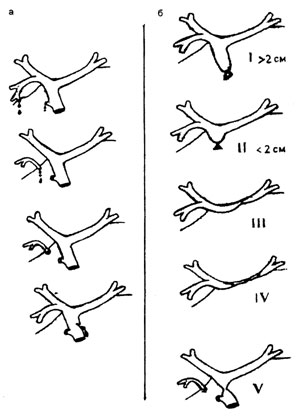
А — «мини-травмы» желчных протоков, б — повреждения и рубцовые сужения желчных протоков. I, II, III, IV и V — локализация повреждения и протяженность зоны стеноза желчных протоков
Э.И. Гальпериным в 2002 году предложена модифицированная классификация стриктур желчных протоков (рис. 2):
Рисунок 2. Типы рубцовых стриктур печеночных протоков по Э.И. Гальперину
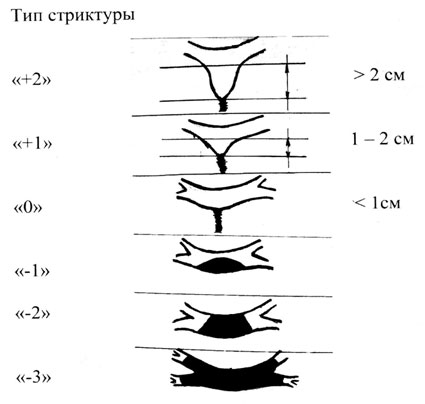
Выделяется шесть типов стриктур: тип стриктуры «+2» — культя измененного ОПП более 2 см; «+1» — культя ОПП 1-2 см; «0» — культя ОПП менее 1 см; «-1» — культи ОПП нет, сохранен верхнезадний свод конфлюенса ПП; «-2» — зона конфлюенса ПП разрушена, сохранены культи долевых протоков; «-3» — рубцово-воспалительное поражение сегментарных протоков.
Диагностика
Повреждение желчных протоков интраоперационно обнаруживается в среднем у 16% больных (15). Основными признаками, заставляющими насторожиться хирурга, являются обильное желчеистечение в области культи ПП и гепатодуоденальной связки, часто в сочетании с кровотечением. В таких случаях необходима мобилизация гепатодуоденальной связки с выделением холедоха и печеночных протоков с идентификацией источника. При выраженных инфильтративно-склеротических процессах не всегда удается сделать это. В таких случаях показаны интраоперационные УЗИ, холедохоскопия, антеградная холангиография или эндоскопическая ретроградная папилохолангиография (ЭРПХГ). Если они невыполнимы или неинформативны, следует перейти на лапаротомию.
В послеоперационном периоде клинические проявления ятрогенных повреждений желчевыводящих путей зависят от типа повреждения, уровня нарушения желчеоттока, сроков с момента выполнения первой операции. На ранних сроках характерны желчеистечение, механическая желтуха или развитие желчного перитонита, возможно, их сочетание. Необходимо отметить, что желчеистечение объемом до 200 мл может быть не связано с повреждением магистральных желчных протоков и заканчивается самостоятельно в течение 5-7 суток без серьезных последствий. При возникновении желчеистечения по контрольному дренажу в объеме более 200 мл всем пациентам следует провести УЗИ органов брюшной полости, гепатобилисцинтиграфию. Из инвазивных методов диагностики — ЭРХПГ, видеолапароскопию с санацией и дренированием затеков.
На более поздних сроках происходит развитие холангита, прогрессируют желтуха и желчный перитонит, формируются стойкий желчный свищ, подпеченочные абсцессы и абсцессы печени.
Тяжесть состояния больных обусловлена эндотоксимией, печеночно-почечной недостаточностью, нарушением гомеостаза вследствие значительной потери белков и электролитов через свищ.
Диагностическая программа строится на основе алгоритма дифференциальной диагностики синдрома желтухи.
Общеклинические методы исследования: лабораторное исследование крови и мочи, ЭКГ, обзорная рентгенография брюшной полости с захватом поддиафрагмальных пространств, ультразвуковое исследование брюшной полости. Особое внимание необходимо уделить оценке биохимических показателей функции печени и почек.
В сомнительных ситуациях показана гепатобилиарная сцинтиграфия. К преимуществам данной методики относится неинвазивность, возможность применения при тяжелой степени механической желтухи, отсутствие противопоказаний. По результатам гепатобилисцинграмм оценивается функциональное состояние гепатоцитов, тип тока желчи по желчевыводящим путям (полное отсутствие прохождения в кишечник, частичное), предварительный уровень повреждения (стриктуры), наличие желчных затеков в брюшную полость (рис. 3, 4, 5) и выставляются показания для инвазивных методов исследования.
Для визуализации ВЖП используются фистулохолангиография, ЭРХПГ, ЧЧХГБ, релапароскопия.
Результаты исследования и тяжесть состояния пациентов определяют лечебную тактику.
Рисунок 3. Гепатосцинтиграмма на 15-й, 25-й, 37-й, 47-й мин. от начала исследования. Больная (№и.б. 27431), 2-е сутки после ЛХЭ, неосложненное течение. Вид с экрана монитора
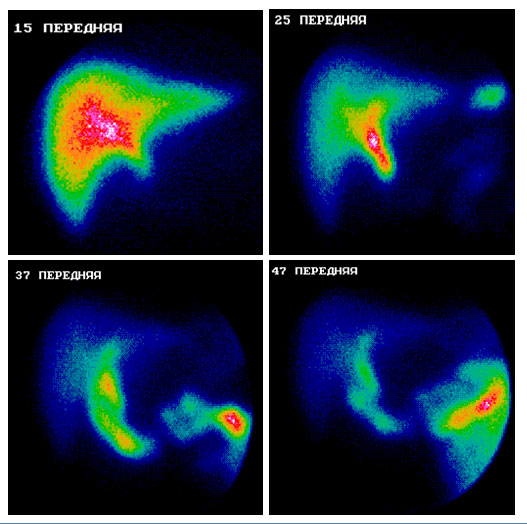
Заключение: печень умеренно увеличена в объеме, форма не изменена. Поглотительно-выделительная функция полигональных клеток печени в пределах нормы. Прохождение радиофармпрепарата (РФП) по холедоху не нарушено. Натощак, начиная с 23-й мин. от начала исследования, определяется дуоденогастральный рефлюкс, продолжительностью около 8 минут. Поступление РФП в кишечник своевременное.
Показания и противопоказания к операции
Одно из противопоказаний для операции — киста в поджелудочной.
Пациенту рекомендуют процедуру эндоскопического стентирования желчного протока при наличии следующих заболеваний:
- постхолецистэктомического синдрома;
- метастазах в печеночной дуоденальной связке;
- раке фатерова сосочка;
- новообразованиях в двенадцатиперстной кишке;
- хроническом панкреатите;
- образованиях во внепеченочных желчных протоках;
- кистах в поджелудочной железе;
- синдроме Мириззи вне зависимости от того, в какой стадии заболевание (ремиссия или приступ);
- холедохолитиазе;
- нарушениях строения мочевыводящего пути, как следствия оперативного вмешательства в органах, что расположены в брюшной полости.
Эти заболевания приводят к нарушениям оттока желчи из организма, отчего возникает такое явление, как механическая желтуха, что преимущественно и является главным симптомом, который указывает на заболевания, связанные с пузырем. Эндоскопическое стентирование на желчные протоки не проводят при таких болезнях:
- непроходимость кишечника;
- новообразования, что кровоточат;
- проток сужается так сильно, что нельзя продвинуть инструмент;
- наличие большого количества спаек в кишечнике, при этом формируются стриктуры;
- трудности эзофагогастродуоденоскопического метода оперативного вмешательства (делают чрезкожную процедуру).
Что будем делать с полученным материалом:
Если этот материал оказался полезным ля Вас, Вы можете сохранить его на свою страничку в социальных сетях:
| Твитнуть |
Что представляет собой пищеводный стент?
Саморасширяющийся пищеводный стент – это цилиндрическая полая трубка, которая может быть изготовлена из полимерных материалов или металлических сплавов. В сложенном состоянии она внедряется в нужный отдел пищевода под контролем эзофагоскопа и только там расправляется. Таким образом, ее ячеистая структура фиксируется на поверхности слизистой оболочки и одновременно расширяет суженный отрезок до необходимого диаметра. Именно особенное строение эндопротеза позволяет стенту занимать определенное место без специальной фиксации и не сдвигаться в результате перистальтических движений. Оперативное вмешательство проводится в условиях локальной или общей анестезии.
Пищеводный стент hv plus представляет собой один из вариантов эндопротеза, который выпускается медицинской компанией «Ella-CS», филиалы которой плодотворно работают в 40 странах мира. Именно этот вариант стента обладает целым рядом преимуществ:
- его концы сделаны таким образом, чтобы наименьшим образом повреждать слизистую оболочку пищеводной трубки (так называемые атравматичные концы);
- металлические концы в сочетании с антимиграционным дизайном самого стенда обеспечивают его надежную фиксацию в нужном отделе пищевода;
- при необходимости стент может быть удален и заменен на другую модель;
- гибкость стента приближается к естественной эластичности самой пищеводной трубки, то есть перистальтическая волна распространяется на сам стент и расположенные ниже отделы пищевода.
Выбор конкретной модели пищеводного стента определяется индивидуальными особенностями пищеводной трубки, изменениями, обусловленными заболеванием, а также финансовыми возможностями пациента.
Холангиостомия
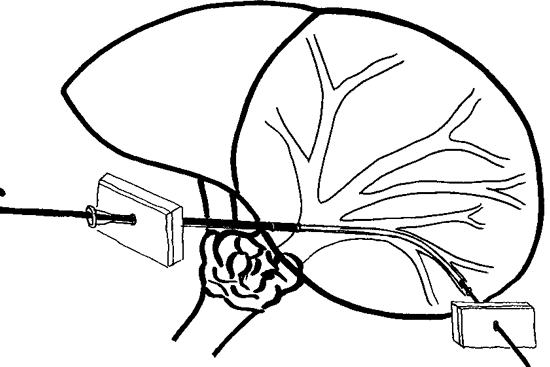

Заболевания печени и желчевыводящих путей могут вызывать тяжелые осложнения, связанные с обменом веществ. В первую очередь речь идет о механической желтухе, развивающейся на фоне структурных патологий желчного пузыря. Холангиостомия помогает уменьшить симптомы болезни и облегчить состояние пациента, однако такое лечение не направлено на первопричину желтухи или другого заболевания. Консультация специалиста поможет пациенту узнать больше о такой процедуре, как наружная холангиостомия: где делают, виды вмешательства, риски, эффективность, чрескожная чреспеченочная холангиостомия и другие разновидности.
Информация о процедуре
Холангиостомия является достаточно простым оперативным вмешательством, направленным на преодоление обструкции желчевыводящих путей. С помощью эндоскопии или другой хирургической техники врач помещает дренажную трубку в желчный пузырь для удаления скопившейся жидкости и облегчения состояния больного. Другая сторона трубки расположена снаружи и соединена с дренажным мешком. Такое лечение не направлено на постоянную пластику желчевыводящих путей, поэтому холангиостомия считается методом паллиативной помощи пациентам.
Желчный пузырь является полым мышечным органом, расположенным в брюшной полости рядом с печенью и тонким кишечником. Главной задачей органа является накопление и постепенное выделение в двенадцатиперстную кишку веществ, продуцируемых клетками печени. Так, во время пищеварения под действием регуляторных факторов мышцы желчного пузыря сокращаются, благодаря чему происходит заброс желчи в тонкий кишечник через общий желчный проток. Этот процесс необходим не только для обработки и усвоения жира, но и для удаления вредных метаболитов, вроде билирубина, образующегося в печеночной ткани при разрушении гемоглобина и других белков. Любые обструкции желчных протоков, обусловленные онкологией, травмой и другими патологиями, могут вызвать механическую желтуху. Чрескожная холангиостомия при этом может быть первым вариантом хирургической помощи.
Холангиостомия отличается от других оперативных вмешательств следующими преимуществами:
- Меньшая инвазивность, характеризующаяся отсутствием тяжелой хирургической травмы тканей и органов.
- Быстрая реабилитация после операции.
- Возможность проведения под местным обезболиванием.
- Низкий риск тяжелых осложнений и летального исхода.
8 (495) 320-19-03Круглосуточно без выходных Запись к онкологу
Тем не менее важно понимать, что чреспеченочная холангиостомия имеет временный эффект и не способствует постоянному улучшению дренажа желчных путей. Такое оперативное вмешательство может быть только мерой первичной помощи пациентам перед проведением основного лечения, направленного на этиологию болезни-первопричины. Впоследствии врач может удалить злокачественное новообразование печени, камни желчного пузыря или другую патологическую структуру.
Показания и противопоказания
Холангиостомия может быть показана практически при любых патологиях, нарушающих дренаж желчи из желчевыводящих путей. Основным диагностическим критерием является значительное сужение общего желчного протока при механической желтухе, развившейся на фоне оперативного вмешательства, онкологии или другого заболевания. Пациенту следует понимать, что приоритетными вмешательствами при непроходимости желчного пузыря являются ретроградные операции, однако не всегда такое лечение можно провести сразу же. Так, наружная холангиостомия может быть операцией выбора при недавно перенесенной хирургии органов брюшной полости или крупном злокачественном новообразовании печени.
Абсолютные и относительные противопоказания к процедуре:
- Распространенный рак печени, поразивший большую часть органа.
- Тяжелое расстройство коагуляции крови, при котором раны слишком долго заживают. Такое состояние значительно увеличивает риск неконтролируемого кровотечения во время операции.
- Отек брюшной полости (асцит). Сначала необходимо удалить лишнюю жидкость из брюшины.
- Анатомические затруднения (избыточная масса тела, тяжелая травма, врожденные дефекты).
Решение о проведении такого лечения врач принимает на основе изучения анамнеза пациента. При отсутствии противопоказаний холангиостомия является оптимальным методом облегчения симптомов желтухи.
Сведения о заболевании
Желтухой называют заболевание, характеризующееся нарушением выведения билирубина из организма. Проявляется патология в первую очередь пожелтением кожи, слизистых оболочек и склеры глаза, а также темной мочой, бледным калом и общим ухудшением состояния больного. Желтуха у младенцев примерно в 50% случаев встречается в первую неделю после рождения. Основным осложнением патологии является повреждение головного мозга на фоне накопления в тканях токсичной формы билирубина.
Различные виды желтухи классифицируют по особенностям клинической картины и этиологии болезни. Так, механическая желтуха возникает на фоне нарушения выведения билирубина из печени при обструкции желчных протоков. При этом у пациента сохранены функции печени. Сам по себе билирубин образуется в печеночных клетках при разрушении красных кровяных телец. Этот желтый пигмент входит состав желчи и также выводится из организма. При механической этиологии болезни у пациента определяются повышенные уровни общего и конъюгированного билирубина.
Главным негативным последствием заболевания является гипербилирубинемия, характеризующаяся отложением желтого пигмента в сером веществе центральной нервной системы. Такое состояние может вызвать необратимые неврологические нарушения. В зависимости от концентрации вещества в тканях нанесенный головному мозгу ущерб варьируется от малозаметных клинических проявлений до летального исхода. Новорожденные особенно уязвимы к такому патологическому состоянию, поскольку их нервная система находится на стадии активного развития.
Причины возникновения


Как уже было сказано, этиология механической желтухи связана со структурными патологиями желчевыводящих путей, поскольку функция печени не нарушена. Желчный пузырь может все также накапливать секрет, однако из-за обструкции или других патологий выведение желчи нарушено. Обратное всасывание билирубина в кровь и вызывает основные симптомы механической желтухи.
Известные факторы риска:
- Воспаление желчного протока вирусами или бактериями. При этом возможно нарушение выведения желчи в двенадцатиперстную кишку.
- Наличие механического препятствия в желчных протоках.
- Злокачественное новообразование печени или желчных путей, характеризующееся аномальным разрастанием клеток определенного типа. Крупные опухоли также могут вызывать обструкцию протоков органа.
- Холестатический синдром – нарушение выведения желчи в тонкий кишечник на фоне расстройства функций мышечной оболочки желчного пузыря, кисты или других патологических состояний.
- Травма печени и желчных протоков на фоне оперативного вмешательства.
- Воспаление тканей поджелудочной железы (панкреатит).
Пациентам с предрасположенностью к заболеваниям печени и желчных путей необходимо регулярно обследоваться у врача.
Предварительная диагностика
Холангиостома не может быть установлена без предварительного обследования пациента. Во время приема врач спрашивает пациента о жалобах, изучает анамнестическую информацию для выявления факторов риска и проводит общий осмотр. Признаки механической желтухи легко можно заметить по окраске кожного покрова и склер глаза, однако для уточнения этиологии и состояния больного необходимы результаты инструментальной и лабораторной диагностики.
Назначаемые обследования:
- Биохимический анализ на функции печени, включающий оценку концентрации различных ферментов и белков, синтезируемых органом.
- Оценка общих показателей крови, включая соотношение и количество форменных компонентов.
- Абдоминальное ультразвуковое исследование – получение изображения органов брюшной полости с помощью высокочастотных звуковых волн. Врач перемещает положение датчика и видит изображение органов на монитор.
- Биопсия печени – забор небольшого количества клеток органа с помощью пункции. Полученный материал направляют в лабораторию для поиска источника патологии. Результаты биопсии могут указать на онкологическое заболевание, инфекцию или другое состояние.
- Компьютерная и магнитно-резонансная томография – высокоточные методы сканирования, с помощью которых врач может получить изображения печени и желчных путей в высоком разрешении. КТ и МРТ отлично подходят для поиска причины механической желтухи.
После проведения диагностики может быть проведено лечение.
Лечение закупорки желчных протоков
Всем пациентам требуется консультация абдоминального хирурга. После проведения всех обследований, выяснения локализации и степени обструкции, определяется тактика оперативного лечения. Если состояние пациента тяжелое, может потребоваться его перевод в отделение интенсивной терапии для проведения антибактериальной, инфузионной и дезинтоксикационной терапии.
До стабилизации состояния больного проведение расширенной операции может быть опасным, поэтому используют неинвазивные методики облегчения оттока желчи. К ним относят экстракцию конкрементов желчных протоков и назобилиарное дренирование при РПХГ (через зонд, введенный выше места сужения желчных протоков), чрезкожную пункцию желчного пузыря, холецистостомию и холедохостомию. Если состояние пациента не улучшается, может потребоваться более сложное вмешательство: чрескожное транспеченочное дренирование желчных протоков.
После того, как состояние больного нормализуется, рекомендуют использование эндоскопических методик лечения. Во время эндоскопии проводят расширение (эндоскопическое бужирование) желчных путей при их рубцовом стенозе и опухолевых стриктурах, введение в желчные пути специальной пластиковой или сетчатой трубки для сохранения их просвета (эндоскопическое стентирование холедоха). При обтурации конкрементом рубцово-суженного сосочка двенадцатиперстной кишки может потребоваться эндоскопическая баллонная дилатация сфинктера Одди.
Если удалить конкременты и другие препятствия для оттока желчи эндоскопическим способом не получается, требуется проведение расширенной операции. Во время такого оперативного вмешательства производится вскрытие холедоха (холедохотомия), поэтому в дальнейшем нужно предотвратить просачивание желчи через швы желчного протока в брюшную полость. Для этого производится наружное дренирование желчных путей по Керу (Т-образной трубкой), а после холецистэктомии – наружное дренирование желчных протоков по Холстеду (поливинилхлоридным катетером, введенным в культю пузырного протока).
Результат
Основным результатом дренирования желчевыводящих протоков следует считать уменьшение показателей билирубина. Гастроэнтерологи обращают внимание на то, что оно:
- Позволяет спасти пациента от вероятной гибели по причине гипербилирубинемии.
- Формирует предпосылки для возврата к восстановительному курсу в отношении патологического состояния, например, хирургической операции или химиоэмболизации. Это же касается радиочастотной аблации или системной химиотерапии.
- Позволяет продлить жизнедеятельность больного.
Максимально раннее дренирование желчных протоков при неоперабельной форме онкологического заболевания дает возможность продлить срок жизни пациента на срок от шести месяцев до полутора лет. Таким образом, не следует оставлять без соответствующего внимания представленный вид вмешательства, учитывая его эффективность и малотравматичность.
Total0Shares0Поделиться0Мне нравится0Поделиться0Мне нравится0Мне нравится0Поделиться
- http://PishcheVarenie.ru/zhelch/dop-info/stentirovanie-zhelchnyh-protokov-endoskopicheskoe.html
- http://yusupovs.com/articles/oncology/stentirovanie-zhelchnykh-protokov/
- https://prozhelch.ru/lechenie/stentirovanie-zhelchnyx-protokov.html
- https://stomach-diet.ru/stentirovanie-pischevoda/
- http://PishcheVarenie.ru/pischevod/lechenie-i-dieta/stentirovanie-pishhevoda.html
- http://prof-Kapranov.ru/lechenie/koronarnoe-stentirovanie/zhelchnyh-protokov.html
- https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/cholangitis
- https://ArMedical.co.il/metody/endoskopiya-zhelchnyh-putej-i-podzheludo/
- https://medicinavdome.ru/zhelchnyi-pusyr/endoskopiya-zhelchnogo-puzyrya-chto-eto-takoe
- https://www.tasmc.org.il/sites/ru/ichilov/Operacii/Pages/endoskopiya-zhelchnyx-putej-i-podzheludochnoj-zhelezy.aspx
- https://medoblako.ru/uslugi/stentirovanie-zhelchnykh-protokov/
- https://onkologia.ru/lechenie/stentirovanie-zhelchnyh-protokov/
- http://mfvt.ru/xirurgicheskaya-taktika-pri-yatrogennyx-povrezhdeniyax-zhelchevyvodyashhix-protokov/
- http://allrefs.net/c27/3usz5/p65/
- http://medprevention.ru/pishchevarenie/zheludochno-kishechnyj-trakt/4931-ustanovka-stenda-v-pishchevod
- https://mosonco.ru/holangiostomiya/
- https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/bile-duct-obstruction
- https://onkologia.ru/onkogastroenterologiya/drenazh-zhelchnyh-protokov/