- Причины холецистита
- Основные методы диагностики
- УЗИ
- Эндоскопическое УЗИ
- Обзорная рентгенография
- Непрямая холецистохолангиография
- Прямая холангиография
- ЭРХПГ
- Гепатосцинтиграфия
- Холесцинтиграфия
- Хронический калькулезный холецистит (камни в желчном пузыре)
- Классификация
- Поджелудочная железа, печень и желчный пузырь
- Заболевание желчного пузыря: симптомы
- Симптомы патологии
- Каким образом можно исправить операционные последствия?
- Особенности восстановления после удаления желчного пузыря
- Как питаться при холецистите после удаления желчногопузыря?
- Принципы питания по диете №5
- Какие бывают осложнения?
- Ранние осложнения
- Осложнения холецистита
- Лечение или удаление? Что такое лапароскопическая холецистэктомия?
- Диагностика
- Лечение холецистита
- Расскажите об этих нарушениях подробнее
- Патогенез
- Проявления
- Рекомендуемая диета
- С какими симптомами протекает желчекаменная болезнь с холециститом?
- Промывание пузыря и его протоков (тюбаж)
- Хирургическое лечение
- Первая помощь
- Стадия обострения
- Народные средства
- Когда камни в желчном пузыре лучше не трогать
- Клиническая картина
- Клинические критерии диагностики
- Cимптомы, течение
Причины холецистита
Основная причина кроется в проникновении инфекции (стафило-, стрептококки, кишечная палочка) из печени, 12-перстной кишки, кишечника; из-за пародонтоза, тонзиллита, пиелонефрита и др. — по лимфогенному, гематогенному и восходящему пути; наличие лямблий, аскарид, печеночной двуустки. Кроме того, причина может быть в дискинезии желчевыводящих путей, когда развивается холестаз и образуются камни, которые постоянно травмируют стенки пузыря и вызывают обострения хронического холецистита.
Погрешности питания:
- налегание на жирное и жареное, перерывы в приеме еды больше 3 часов;
- сухомятка, алкоголь;
- стрессы и перенапряжение;
- рефлюкс-эзофагит;
- врожденные аномалии самого пузыря;
- опущение органов брюшной полости;
- некоторые лекарства при их длительном приеме способствуют холелитиазу: Циклоспорин, Клофибрат, Октреотид;
- ожирение или резкий сброс веса;
- СД;
- гиподинамия.
Замечено, что именно камни и вызывают воспаление пузыря; без них даже при наличии инфекции холецистит развивается редко. Также не бывает воспаления, если двигательная активность желчного пузыря нормальна. Причиной хронического процесса в пузыре становится наличие других желудочно-кишечных проблем в виде панкреатитов и инфекций верхнего отдела ЖКТ. Часто впервые холецистит заявляет о себе у беременных: это объясняется тем, что гормональные сдвиги приводят к застою желчи, а на поздних сроках органы брюшной полости сдавливаются увеличенной маткой.
Основные методы диагностики
Для выявления холецистита при желчекаменной болезни используются различные методы обследования организма пациента. Рассмотрим основные, самые информативные.
УЗИ
Обследование на ультразвуковом оборудовании позволяет получить трехмерное изображение органа. Эффективность подтверждена для камней более 2 мм, но при микролитах и хлопьях выявление происходит с меньшей вероятностью.
Особенности УЗИ при остром холецистите:
- обследование стенок толщиной более 5 мм;
- симптом Мерфи;
- камень с размером более 5см;
- присутствие перихолецистической жидкости.
При наличии камней в желчных протоках обнаружение составляет всего 15-20%.
Эндоскопическое УЗИ
Метод эндоскопического исследования ультразвуком отличается своей инвазивностью и стоит довольно дорого. Подобное обследование может быть интраоперационным лапароскопическим или внутрипротоковым, но чувствительность метода составляет около 90-100%.
Обзорная рентгенография
Рентгенография обзорного типа выполняется горизонтально и вертикально, что полезно для диагностики холецистита при желчекаменной болезни. Камни черного цвета содержать достаточно кальция, чтобы отображаться на рентгене. Воздух в протоках указывает на наличие свищей, а если при этом стенки кальцифицированы, то это симптом хронической формы патологии. Выполняется обзорная рентгенография при подозрении на желчекаменную болезнь, при сомнительных острых болях в животе.
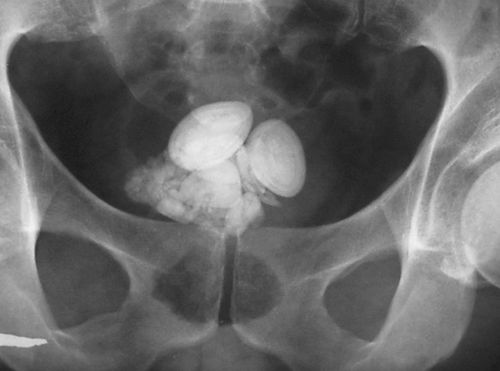
Рентген мочевого пузыря. Камни в мочевом пузыре.
Непрямая холецистохолангиография
Этот способ обследования выполняется через пероральный или внутривенный прием контрастного вещества пациентом и последующий рентген. Этот метод непрямой, поскольку основывается на выделении клетками печени контрастного вещества вместе с желчью. При попадании в желчевыводящие протоки специалисты видят рентгенограмму. Обследование выявляет конкременты в протоках или путях вывода желчи, стриктуры канала. Холецистохолангиография является дорогой диагностикой, при этом пациент и персонал подвергаются лучевой нагрузке.
Прямая холангиография
Контрастное вещество вводится через дренаж, установленный в желчных протоках или путях. Как правило, выполняется при хирургическом вмешательстве или сразу после него. Показанием к проведению является подозрение на холедохолитиаз.
ЭРХПГ
Классическое обследование при холангиолитиазе. Контраст вводится ретроградно через Фатеровы сосочки, камни отображаются как дефект наполнения протока. Недостатком является лучевая нагрузка и развитие панкреатита, но параллельно можно делать лечебные процедуры.
Гепатосцинтиграфия
Этот способ является радионуклидной разновидностью обследования при помози радиофармпрепарата, который транзитом проходит в печени её полигональные клетки и переходит через желчную систему в кишечник.
Холесцинтиграфия
Диагностика основывается на снижении сцинтиграфического снимка желчного пути при попадании радиоактивного вещества в клетки печени. В случае обструкции просвета его изображение на снимке часто отсутствует, в таком случае радиоизотопное обследование выявляет функцию и аномалии в строении печени, проходимость пузырного сифона и Фатерова соска. При необструктивном виде желчекаменной болезни невозможно выявить причины и провести диагностику этим методом, но в случае обструкции пузырных протоков это самое информативное исследование.


Хронический калькулезный холецистит (камни в желчном пузыре)
Хронический калькулезный холецистит, или хроническое носительство камней в желчном пузыре — одно из самых распространенных хирургических заболеваний, которым страдает до 15% женщин и 7,5% мужчин в России. Около трети пациентов страдают симптоматическим холецистолитиазом, т. е. предъявляют связанные с носительством камней жалобы. К ним относятся боли в правом подреберье, возникающие преимущественно после еды, особенно жирной и острой. Боли могут быть как ноющими и длительными, так и сильными, схваткообразными (так называемая желчная, или печеночная, колика). Прочие жалобы, а именно тошнота, горечь во рту, боли в верхних отделах живота не являются специфичными для желчно-каменной болезни.
Причины образования камней в желчных путях многообразны. К ним относятся повышенное содержание холестерина в желчи, нарушение сократительной активности желчного пузыря, повышенное концентрационная способность желчи. Часто камни в желчном пузыре образуются после беременности или на фоне длительного приема гормональных препаратов. К сожалению, однажды образовавшись, желчные камни практически никогда не рассасываются.
Наиболее частым и грозным осложнением носительства камней в желчных протоках является так называемый острый холецистит, или острое воспаление стенки желчного пузыря. Причиной его является попадание и размножение бактерий в просвете желчного пузыря. Во многих случаях приступ острого холецистита удается купировать медикаментозно антибактериальными и спазмолитическими препаратами, однако в 30-35% случаев попытки консервативной терапии остаются неэффективными. Такая ситуация требует неотложной операции, в противном случае может развиться некроз (омертвение) желчного пузыря и инфицированная желчь попадет в брюшную полость, что может привести к тяжелому перитониту и летальному исходу.
Летальность при остром холецистите составляет около 2%, и это число стремительно возрастает по мере увеличения возраста и числа сопутствующих заболеваний у пациента. Учитывая, что ежегодно в России с приступом острого холецистита госпитализируют более 85 тысяч человек, такие цифры летальности составляют более 1,5 тысяч человек в год. Именно эти данные заставляют нас всегда рекомендовать удаление желчного пузыря при выявлении в нем камней.
Еще одним немаловажным доводом в пользу раннего удаления больного желчного пузыря является то, что длительное, на протяжении десятков лет, носительство камней является доказанным фактором риска по раку желчного пузыря. Прогноз для жизни при этом редком, но чрезвычайно тяжелом заболевании обычно не превышает нескольких месяцев.
Дополнительным доводом в пользу своевременного удаления желчного пузыря является то, что специалисты Лечебно-реабилитационного центра выполняют подавляющее большинство операций на желчных путях лапароскопически, т. е. через проколы. Применение для удаления желчного пузыря ультразвуковых гармонических ножниц позволяет сделать операцию полностью бескровной. Благодаря такому подходу нам удается не просто добиться высокой надежности вмешательства, но обеспечить максимально быстрое восстановление пациента после операции и улучшить качество его жизни.
Логично вписывается в нашу концепцию лечения желчно-каменной болезни применение косметических швов, не требующих снятия после операции. Все вышеперечисленное обеспечивает максимально быстрый и щадящий послеоперационный период. После подобных операций не требуется реабилитация. Наши пациенты после операции по поводу хронического холецистита проводят в больнице один день, а приступить к работе могут уже через 2-3 суток.
Нормальная анатомия желчного пузыря и желчных протоков.
- дно желчного пузыря
- тело желчного пузыря
- шейка желчного пузыря
- пузырный желчный проток
- печеночный желчный проток
- общий желчный проток.
Желчный пузырь служит резервуаром для желчи, и в случае его удаления эту функцию берут на себя общий и печеночный желчные протоки.
Классификация
Холецистит бывает по течению острый и хронический; калькулезный — 80% и акалькулезный (ХБХ — хронический бескаменный холецистит) — 20%; по признакам — катаральный, гнойный, флегмонозный, перфоративный, гангренозный.
Хроническая форма имеет периоды обострений и ремиссий, протекает с дисфункцией желчного пузыря или без нее, с дискинезией и осложнениями.
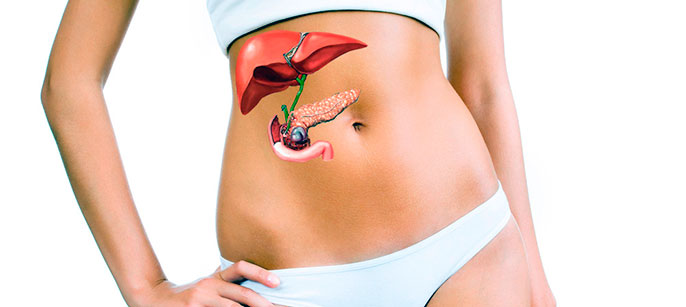
Поджелудочная железа, печень и желчный пузырь
Опубликовано: 15 октября 2014 в 10:28


У большинства людей сформировалось ошибочное мнение – источником желчи в организме является желчный пузырь. Это совсем не так. Пищеварительный сок, каковым является желчь, вырабатывается печенью, а желчный пузырь служит только резервуаром для ее хранения и концентрации.
Желчь незаменима при расщеплении жиров. При ее отсутствии процесс пищеварения веществ из класса липидов останавливается, так как становится невозможным. Поэтому печень считается жизненно важной железой, функцию которой невозможно компенсировать никаким другим органом. При удалении печени или полной потере ее желчепроизводительной функции человек погибает за очень короткий срок.
Печенью в течение суток производится около литра желчи, которая стекая в желчный пузырь, хранится там до востребования. В желчном пузыре желчь концентрируется, увеличивая показатель во много раз по сравнению с первоисточником произведенным печенью.
Заболевание желчного пузыря: симптомы
Холецистит – воспаление желчного пузыря (его стенки), сопровождающееся стойкой, внезапной, тупой, ноющей болью справа в области подреберья. Болезненный прострел отдает в спину или в правую ключицу. Болевой синдром часто отягощается тошнотой, высокой температурой, рвотой.
Данное заболевание чаще на треть встречается у женщин, чем у сильной половины человечества. Большинство пациентов с диагнозом холецистит — больные с избыточной массой тела, хотя у стройных людей этот недуг тоже встречается, но гораздо реже.
Холецистит может быть как самостоятельным заболеванием, вызванным камнями в пузыре, так и сопутствующим болезням других органов, расположенных по соседству. Например, воспаление желчного, как осложнение, встречается при остром воспалении поджелудочной железы.
Симптомы патологии
Катаральный тип характеризуется проявлениями сильных болей в правом подреберье с иррадиацией в правую лопатку, плечо и шею. При сокращении пузыря боли соответственно усиливаются; позже, когда желчный пузырь находится в постоянном перенапряжении, боли тоже становятся неутихающими.

Характерна рвота: сначала содержимым желудка, потом желчью; облегчения она не приносит. Может отмечаться субфебрилитет. Язык влажный, с беловатым налетом. Приступы боли длятся по несколько дней. Начало приступов чаще отмечается на рассвете во время наибольшей активности биоритма печени.
Флегмонозный холецистит — все признаки болезни более явные:
- отмечается усиление болей в подреберье, которые усиливаются при смене положения тела;
- отмечается лихорадка, озноб;
- больного постоянно тошнит, рвет, общее состояние явно ухудшено из-за гипертермии;
- может отмечаться тахикардия, метеоризм;
- увеличенный желчный пузырь напряжен и даже пальпируется;
- отмечаются разлитые боли в животе;
- стенка желчного пузыря утолщается, инфильтрируется лейкоцитами, на ней образуются участки гноя, гнойный экссудат. Пузырь укрыт брюшиной, на ней в этот момент образуется фибринозный налет.
Гангренозный холецистит — это 3 (последняя) стадия воспаления. При нем признаки имеют ярко выраженный характер: степень поражения стенок пузыря резко усиливается; нарастает общая интоксикация, симптомы гнойного перитонита. Тахикардия до 120 ударов в минуту, температура держится на высоких цифрах. Язык сухой, повышено газообразование; одышка, дыхание поверхностное. Кишечная перистальтика не наблюдается или ослаблена. При гангрене желчного пузыря отмечается тромбоз его артерии (чаще он возникает у старых женщин).
Признаки хронического холецистита выдают себя очень ярко. Выраженность симптомов появляется в стадии обострения процесса, но они всегда проявляются после погрешностей в диете, при физической нагрузке, тряской езде. В остальное время отмечаются постоянные ноющие боли и тяжесть в правом подреберье, незначительная тошнота, неустойчивость стула, очень характерна горечь во рту. Нередким является субфебрилитет, слабо желтоватая окраска кожи, склер, постоянный кожный зуд из-за поступления желчных пигментов в кровь.


Таким образом, подытоживая сказанное, клиника приступа укладывается в следующие синдромы:
- Болевой — в правом подреберье, тупые или острые, постоянные или приступообразные.
- Диспепсический — горечь во рту, метеоризм, рвота и тошнота, периодическая диарея, непереносимость жирной еды.
- Интоксикационный — повышение температуры, слабость, ломота в мышцах, сниженный аппетит.
- Вегетативный синдром — потливость, головные боли, ПМС.
Каким образом можно исправить операционные последствия?
Если операция прошла успешно и отсутствуют хронические заболевания ЖКТ, то специфическое лечение после удаления желчного пузыря не нужно.
Чтобы желчь не застаивалась в протоках, вполне достаточно регулярно питаться, небольшими порциями, пить достаточно чистой воды между едой, периодически заваривать шиповник в виде чая.
Есть надо понемногу, но часто (6-7 раз в день), не забывая, что каждая трапеза способствует активному выбросу желчи в 12-перстную кишку. Щадящая диета с отварными, протертыми блюдами рекомендуется только в первый месяц после операции с ограничением (но не исключением!) жиров. Возвращение к нормальному рациону должно произойти в течение 3-6 месяцев. Это залог успешной адаптации. Полноценное питание включает достаточное количество белков (мясо, рыба, сыр, творог) и углеводов (белый хлеб, каши, фрукты, овощи).
Очень полезны богатые клетчаткой салаты. Например, простейшие: из шинкованой и отжатой капусты и томатов (1:1) или измельченной на крупной терке моркови и репы (поровну) с добавкой салата, заправленных сметаной или растительным маслом.
Отличное подспорье для нормализации стула и улучшения качества желчи – добавление в любое блюдо пшеничных отрубей. Их можно принимать и отдельно, залив 200 г кипятка 2-3 столовые ложки, дать настояться не менее 2 часов (или в течение ночи) и принимать — сначала по 1 ч. ложке в каждый прием пищи, запивая водой или добавляя их к пище.
Дробное питание надо сочетать с частым питьем чистой воды. Между едой стоит выпивать по стакану воды. Относительно минеральной воды единого мнения у гастроэнтерологов нет. Я полагаю, что не помешает слабоминерализованная негазированная щелочная вода (вроде «Белинска киселка» из Славакии, Донат из Словении, Славяновская, Боржоми, Ессентуки №4 20-дневным курсом через 6 месяцев после операции.
Особенности восстановления после удаления желчного пузыря
Холецистит после удаления желчного пузыря продолжают лечить консервативно, при этом терапия необходима для поддержи изменений в метаболических процессах, а также для профилактики развития осложнений. Лечение проводится в виде инфузионной терапии, когда пациенту вводят кристаллоидные и коллоидные растворы, хлорид калия и аминокислоты. Лечение инфузионного типа делается в объеме 2,5 литров лекарства за 24 часа на протяжение трех суток.
При операции вводятся антибиотики. Лечение противомикробными препаратами необходимо в течение недели после проведения вмешательства. Это исключит гнойные осложнения в полости брюшины или в оставленной ране, хирургическом шве. Выполняется контроль выводимой через дренаж жидкости и проходимости протоков. Пациенту делается УЗИ, особенно есть предположения о возможности абсцесса. Если под печенью копится жидкость, необходима пункция и отсос накопленного под контролем УЗИ оборудования.
Острый холецистит после удаления жёлчного пузыря требует восстановления в течение месяца. Прогноз для пациента благоприятен, смертей всего 2%, среди которых пациенты с тяжелыми патологиями в соматической системе или в пожилом возрасте.
Как питаться при холецистите после удаления желчногопузыря?
После перенесенной операции пациент находится в стационаре под круглосуточным наблюдением врачей. Они отслеживают симптомы возможных осложнений, а также контролируют общее самочувствие больного. В это время он начинается питаться в новом режиме, который исключает сильные нагрузки на органы ЖКТ. Диетический стол при этом обеспечивает поставку в организм всех необходимых минералов и витаминов.
Первые сутки после операции еда исключается полностью в любом виде. Начиная со второго дня можно вводить перетертые пюре из нейтральных овощей, запивая компотом или морсом. В третий день вводится кисломолочная продукция с небольшой жирностью. Это может быть молочный суп, кефир или кисель. На четвертый день можно вводить сырые фрукты или овощные культуры, постное мясо, измельченное в фарш. При отсутствии осложнений через неделю питание осуществляется по лечебному столу №5, который снимает нагрузку с печени и обеспечивает правильную работу органов системы пищеварения.
Принципы питания по диете №5
- Суточный рацион ограничивается 2800 калориями. Уточнить этот показатель можно у врача;
- белки животные и растительные 50/50 до 80 грамм, углеводы сложные до 350г, жиры растительные и животные в соотношении 30/70 до 80г;
- воды пить в сутки не менее 1,5 литров. Качество воды очень важно;
- соль ограничивается до 8-10 г в сутки с учетом добавленной при приготовлении;
- все блюда готовятся варкой на плите, тушением или на пару. Сырые можно есть только овощные культуры, которые разрешены. Все продукты термически обрабатываются;
- вся еда должна быть чуть теплой, но не ледяной и не горячей.


Какие бывают осложнения?
После удаления желчного пузыря осложнения могут быть поздними или ранними. Может понадобиться переливание плазмы, крови, инфузионное лечение солевыми или коллоидными препаратами.
Ранние осложнения
К ранним относят развитие массивных кровотечений, которые бывают при соскальзывании клипсы с кровеносного сосуда. Также развиваются спайки, когда в полости удаленного органа были крупные камни, приросшие к слизистым поверхностям других органов. При открытии кровотечения необходима операция, которая удалит кровь из полости живота.
К ранним осложнениям относят перитонит, когда желчь проникает в полость брюшины, а также абсцессы возле печени или под диафрагмой. Они проявляются яркие симптомы, которые невозможно не заметить. В таком случае хирурги проводят вмешательство, вскрывают нагноения, убирают все последствия и нормализуют дренирование желчи. Лечение предусматривает прием антибиотиков.
Осложнения холецистита
К осложнениям может привести любая форма холецистита. Среди них наиболее часто встречаются следующие:
- эмпиема желчного пузыря (так называется накопление большого объема гноя внутри пузыря с обтурацией его протоков, т.е. гной не имеет выхода наружу);
- гангрена стенок пузыря с полным омертвением всех его тканей из-за давления камней;
- прободение стенок по тем же причинам;
- при прободении обязательно развивается перитонит и может возникнуть сепсис; к тому же могут образоваться свищи вследствие воспаления между стенками пузыря и желудка, почки, кишки;
- вследствие длительного воспаления развивается соединительная фиброзная ткань и возникают спайки;
- желчный пузырь может просто перестать работать (“отключенный пузырь”);
- может развиться воспаление окружающих тканей и соседствующих органов — перихолецистит;
- воспаление стенок желчных протоков, проходящих внутри и вне печени; он же может сформировать дуоденит — длительное воспаление 12-перстной кишки;
- появление хронического панкреатита;
- пропитывание пузырных стенок солями кальция, отчего он приобретает светлую окраску на рентгенографии (“фарфоровый пузырь”);
- кальциевые соли выпадают в осадок, кальциево-молочная желчь сама по себе вреда не приносит, но если пузырь при этом отекает, то это становится поводом к его полному удалению;
- образование подпеченочного абсцесса;
- механическая желтуха;
- острый панкреатит;
- цирроз печени вторичный;
- карцинома желчного пузыря.
Лечение или удаление? Что такое лапароскопическая холецистэктомия?
Терапия заболевания во многом зависит от наличия или отсутствия камней в пузыре.
- Воспаление устраняется антибактериальными препаратами, выбор которых определяется врачом.
- Устранить боль помогают обезболивающие препараты («Баралгин»), спазмолитики («Но-шпа») и др.
- Если камней в пузыре нет, а причина холецистита связана с гипотонией мышц пузыря, то назначаются препараты, обладающие желчегонными свойствами («Аллохол»).
- Уменьшить вязкость желчи помогают минеральные воды и различные лекарственные формы трав (пижма, бессмертник, кукурузные рыльца, шиповник и др.).
- Улучшить эвакуацию желчи поможет тюбаж. Данную процедуру можно делать не чаще одного раза в неделю. Утром на голодный желудок необходимо выпить стакан минеральной воды подогретой до 40 градусов, в которую следует добавить столовую ложку ксилита. При этом нужно лечь на правый бок, подложив грелку. В таком положении рекомендовано находиться один час. Есть можно только спустя 1,5 часа после процедуры.
- Нормализовать функцию желчевыделения помогут гепатопротекторы и желчегонные средства.
Если в результате обследования обнаружится холецистолитиаз или хронический калькулезный холецистит (оба диагноза связаны с наличием камней в желчном пузыре), то вместо терапевтического лечения пациенту показано хирургическое вмешательство. Операция проводится под общим обезболиванием, в процессе которой удаляется желчный пузырь.
Одним из способов извлечения желчного пузыря является лапароскопическая холецистэктомия, которая в России практикуется с 1991 года. Этот метод имеет ряд преимуществ по сравнению с обычной лапаротомией (рассечением передней брюшной стенки), а именно:
— сокращается срок пребывания больного в стационере после операции;
— трудоспособность восстанавливается быстрее;
— после заживления небольших надрезов остаются почти незаметные рубчики;
— частота послеоперационных осложнений существенно уменьшается.
Что происходит после операции? Желчь продолжается секретироваться и поступает непосредственно в просвет 12-ти перстной кишки.
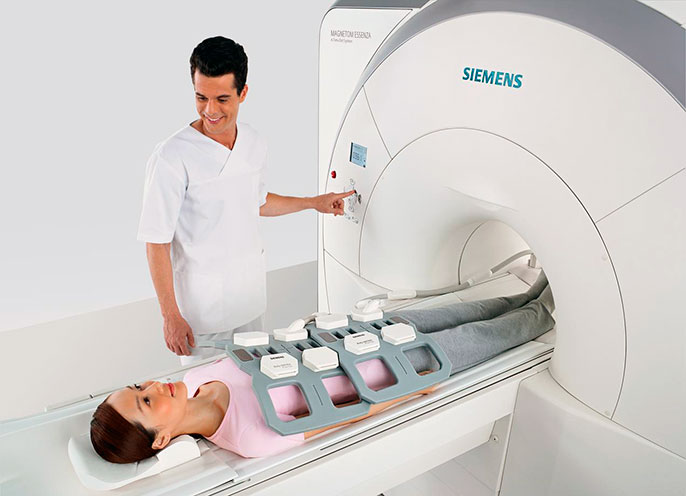
Диагностика
На приеме у врача в первую очередь выслушиваются жалобы больного и проводится первичный визуальный осмотр.

Обращается внимание на:
- желтушность кожных покровов, уздечки языка, потому что желтушность начинается именно оттуда;
- специфические симптомы (симптом Мерфи; Грекова-Ортнера).
Обязательными являются:
- ОАК и биохимия крови с определением ферментов печени, азота и мочевины.
- Тесты крови на маркеры холестаза — щелочная фосфатаза, билирубин, воспалительные белки.
- УЗИ гепатобилиарной системы. Определит наличие камней, состояние стенок, толщину и величину пузыря.
- МРТ, КТ. Определяют функциональное состояние протоков.
- Фиброгастродуоденоскопия.
- Дуоденальное зондирование — изучение вида и состава желчи.
- Обзорная рентгенография живота.
- Контрастная холецистография. Для определения функциональных нарушений и камней.
- Гепатохолецистография — диагностика радиоизотопами для определения вида нарушения функций.
- Кал на наличие паразитов. Для этой же цели применяют ИФА и ПЦР.
- Самый достоверный и применяемый сегодня метод — диагностическая лапароскопия. Через небольшой разрез на передней брюшной стенке вводятся манипуляторы или лапароскоп с камерой на конце, и на экране монитора изучается полностью состояние гепатобилиарной системы (метод проф. Пучкова К.В.).
Лечение холецистита
Лечение хронического холецистита начинается с постановки правильного и точного диагноза. Комплексность предусматривает консервативную терапию и хирургическое вмешательство. Схема лечения хронического холецистита при консервативном методе подразумевает назначение спазмолитиков, НПВС (Диклофенак, Меперидин, Индометацин), желчегонных препаратов, гепатопротекторов, препаратов для лечения дискинезии желчных путей, диетотерапии. Симптомы и лечение при этом всегда взаимосвязаны. При выраженных болях назначают анальгетики — Анальгин, Баралгин, Пенталгин, Кетонал (таблетки и инъекции).


При подтверждении диагноза инфекционной природы холецистита назначается сразу антибактериальная терапия. При выборе антибиотика учитывается его способность концентрироваться в желчи; в этом случае подходят препараты пенициллинового ряда — Оксациллин, Ампициллин; также популярны фторхинолоны, макролиды, тетрациклины, Эритромицин и др.
Для устранения дискинезий назначают антихолинэргические препараты (Риабал), спазмолитики — Но-шпа, Одестон, Дюспаталин, Папаверин, Платифиллин, Мебеверин, Галидор и др. Если речь идет о бескаменном холецистите, в состоянии ремиссий при разного рода дискинезиях назначают препараты, воздействующие на производство и выделение желчи.
Стимулируют желчеобразование Холензим, Аллохол, ЛИВ-52, Силимар, Дехолин, фитотерапия, Холосас, минеральные воды без газа и др. Консервативное лечение не обходится без холекинетиков для стимуляции желчевыведения: ксилит, карловарская соль, магнезия, сорбит, ровахоль. Хронический бескаменный холецистит: лечение этого состояния ничем не отличается от общего, разница только в том, что не используются литолитики.
Часто проводят тюбаж — (промывание) пузыря и его протоков по схеме, питье минводы без содержания газа и прием ксилита или сорбита. Схема приема зависит от указаний лечащего врача.
При гипотонии пузыря возможно назначение Урсодеза, Оксафенамида, гепатопротекторов — Хофитола, Карсил, Эссенциале, Гепабене. Препараты принимают продолжительное время — до 1 -3 месяцев по схеме. В последнее время популярность получили литолитики: производные урсодезоксихолевой кислоты — Урсосан, Эксхол, Урсофальк и др.
Расскажите об этих нарушениях подробнее
Образование и выведение желчи происходит в новых анатомических условиях. Адаптация к ним в случае успешной операции занимает около года.
Но нередко после операции обостряются существовавшие до нее болезни (дуоденит, язва, рефлюкс-эзофагит, синдром раздраженного кишечника) и хронический билиарный панкреатит – состояние поджелудочной железы, больше всего страдающей при наличии камней и нарушении функции в желчном пузыре.
Из-за потери пузырного резервуара, вырабатываемая печенью желчь в большом количестве (до 1,5 литра в сутки) сразу же попадает в протоки. Давление в них увеличивается, возникает воспаление, а с ним – боль и диспепсия (понос). К тому же патологически повышен тонус сфинктера Одди – гладкой кольцевой мышцы, которая управляет поступлением желчи в 12-перстную кишку. Словом, хронический панкреатит, считайте, обеспечен, а с ним – нарушение ферментативной активности поджелудочной железы, переваривания пищи и обмена веществ.
Патогенез
Основным патогенетическим звеном холецистита принято считать стаз пузырной желчи. Вследствие дискинезии билиарных путей, обтурации желчевыводящего протока снижается барьерная функция эпителия слизистой пузыря, устойчивость его стенки к воздействию патогенной флоры. Застойная желчь становится благоприятной средой для размножения микробов, которые образуют токсины и способствуют миграции в очаг воспаления гистаминоподобных веществ. При катаральном холецистите в слизистом слое возникает отек, утолщение стенки органа за счет инфильтрации ее макрофагами и лейкоцитами.
Прогрессирование патологического процесса приводит к распространению воспаления на подслизистый и мышечный слои. Снижается сократительная способность органа вплоть до пареза, еще больше ухудшается его дренажная функция. В инфицированной желчи появляется примесь гноя, фибрина, слизи. Переход воспалительного процесса на соседние ткани способствует формированию перивезикального абсцесса, а образование гнойного экссудата приводит к развитию флегмонозного холецистита. Вследствие нарушения кровообращения возникают очаги кровоизлияния в стенке органа, появляются участки ишемии, а затем и некроза. Данные изменения свойственны гангренозному холециститу.
Проявления
Чаще всего камненосительство протекает бессимптомно в течении многих лет и даже десятилетий.
Для фазы ремиссии хронического холецистита характерны следующие симптомы:
- боли в правом подреберье, иногда под «ложечкой», которые могут отдавать в правое плечо и под правую лопатку, редко в левую половину тела. Боли обычно тупые или тянущие и проходят самостоятельно или при приеме спазмолитиков через несколько часов, реже дней. Обычно они появляются при погрешности в диете: жареное, острое, соленое, копченое, употребление спиртных или газированных напитков; сильных стрессах или после чрезмерной физической нагрузки;
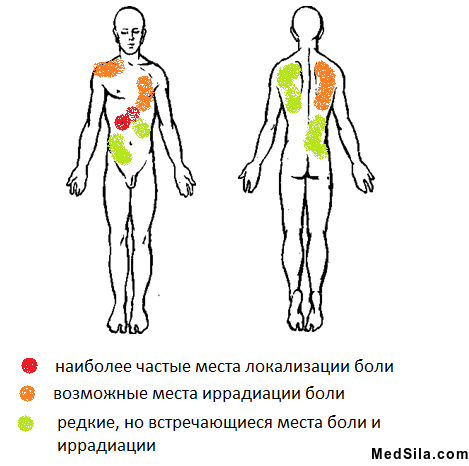

Места боли и иррадиции болей при холецистите
- боли также могут сопровождаться тошнотой и рвотой, хотя некоторые ученые склонны считать, что рвота не является проявлением конкретно холецистита, а скорее сопутствующей патологии ЖКТ: гастрита, панкреатита и т.д.;
- довольно часто пациенты с данной патологией рассказывают о появлении чувства горечи во рту после еды или при наклонах туловища вперед;
- запоры и/или поносы.
Типичная форма острого или обострения хронического каменного холецистита проявляется следующим:
- острая боль в правом подреберье;
- тошнота и частая, не приносящая облегчения, рвота, чаще с примесью желчи;
- отрыжка «с горечью»;
- повышение температуры от небольших цифр (37,2 – 37,5° С, так называемая субфебрильная температура) до фебрильных (выше 38,5°С);
- поносы, реже запор;
- вздутие живота.
Редко острый калькулезный холецистит может протекать в виде атипичных форм:
- кардиалгической: характерны боли за грудиной, больше похожие на сердечные, могут появиться различные формы аритмий;
- кишечной: для этой формы характерны только поносы, чередующиеся с запорами, вздутие живота, без типичной болевой симптоматики.
Рекомендуемая диета
Как лечить хронический холецистит диетой? Основным принципом диетотерапии является дробное питание, частое и небольшими порциями. Исключены продукты с высоким содержанием животных жиров, жареное, копчености, жирное мясо, сдоба, печеное и кремы. Обострение хронического холецистита не допускает к употреблению овощи и зелень с раздражающим действием на желчный пузырь: редьку и редис, бобовые, свежие чеснок и лук, щавель; холодные блюда, в том числе и напитки, газировка; кофе, нектары, алкоголь.
При обострениях в первые 2 дня назначают только прием теплой жидкости — разведенные водой соки, некрепкий сладкий чай, минеральная вода без газа и несколько сухариков.


При стихании болей назначают:
- протертые супы, пюре, каши, кисели, желе, муссы, сладкие блюда, но не сдобу;
- вчерашний хлеб, сухари из белого хлеба;
- несдобное печенье типа крекеров;
- овощное рагу, молочные продукты, вареные яйца, фрукты, ягоды, постную отварную рыбу и мясо.
В меню обязательно должны присутствовать отруби. К тому же в периоды обострений рекомендовано проведение разгрузочных дней: творог и кефир, рис и компот. После обострений назначают диету №5 — растительно-молочная. Соблюдение диеты необходимо как минимум в течение ближайших 3 лет после обострений, а при дискинезиях — 1,5 года.
При гипертонусе пузыря для его коррекции и выравнивания работы применяют физиотерапию: индуктометрия, УВЧ, магнитотерапия, диатермия, гальванический воротник по Щербаку, электрофорез с новокаином и папаверином, бромом, низкочастотный импульсный ток. Таким же эффектом обладают кислородные, хвойные и углекислые ванны. Спустя несколько месяцев (2-4) после обострений показано санаторно-курортное лечение в городах Ессентуки, Железноводск, Трускавец, Моршин.
С какими симптомами протекает желчекаменная болезнь с холециститом?
Клинически у желчекаменной болезни есть два пути развития, с обструкцией или без нее, в хронической или острой стадии. При проявлении симптомов в течение полутора часов все признаки указывают на обструкцию и холецистит. Интенсивная боль возникает справа под ребрами, особенно после употребления жирных продуктов. При этом есть рвота и сильные боли, сильное потоотделение, которые не снять дефекацией или сменой положения.
Часто пациенты отмечают диспепсию и диарею, метеоризм и невозможность принятие продуктов, имеющих в составе много жира. При осмотре врачом выявляется сухость в ротовой полости, несинхронность мышц живота при вдохе (права сторона отстает от левой), а также сильно напряжены мышцы брюшины.
Клиническая медицина отмечает ряд специфических симптомов у пациентов с желчекаменной болезнью и с острым холециститом: Ортнера-Грекова, Мерфи, Георгиевского-Мюсси, Пекарского, Георгиевского, Яновера, Боаса, Боткина (холецистокардиальный симптом). Также в 25-50% случаев появляется механическая желтуха, кардиалгия, обострение аллергии.
Промывание пузыря и его протоков (тюбаж)
Тюбаж используют для промывания и опорожнения желчного пузыря, в процессе которого происходит стимуляция работы органа. Он производится с зондом и без него (слепой тюбаж). Процедура проводится на протяжении 2-4 месяцев раз в неделю, может расцениваться как лекарство.
Зондовый метод — через рот вводят зонд, через него выводится желчь, и пузырь промывается. Слепой метод: утром натощак выпивается 1-2 стакана желчегонной травы, минеральной воды; затем в течение 1,5 часов человек лежит на правом боку, подогнув колени и приложив к правому подреберью теплую грелку. Если результат хороший, то желчь выходит через стул, окрашивая его в зеленый цвет. Тюбаж не проводят при ЖКБ, обострениях патологий ЖКТ.


Не возбраняется при хроническом холецистите лечение минеральной водой: теплая минеральная вода «промывает» и освобождает желчные протоки, способствует оттоку желчи, снижает боли и снимает напряжение с воспаленных органов: «Ессентуки» №4 и №17, «Смирновская», «Славяновская».
Хирургическое лечение
Проводится удаление желчного пузыря (холецистэктомия) по следующим показаниям:
- обширный воспалительный процесс;
- нефункционирующий пузырь;
- частое обострение хронического холецистита и желчные колики;
- развитие или угроза осложнений;
- ЖКБ;
- крупные камни;
- большое количество гноя;
- гангренозная форма холецистита.
Методы оперирования — открытый классический метод и лапароскопия. Сейчас востребован именно последний способ, поскольку он дает меньше осложнений и не требует длительной реабилитации. Любой метод требует общего наркоза. Из других операций можно назвать холецистостомию, экстракорпоральную литотрипсию (ударно-волновое разрушение камней), они проводятся редко.
Первая помощь
Холецистит в хронической форме достаточно часто обостряется острыми приступами болезни, являющимися результатом:
- больших физических нагрузок;
- полученного переохлаждения;
- инфекционной атаки.
Когда состояние резкое ухудшается и боль нарастает, необходимо оказать больному доврачебную помощь – уложить на правый бок, ослабить давление одежды. Если точно известно о камнях в желчном пузыре, то к больному месту прикладывается тепло, если началось воспаление – нужен холод. Лекарства, снимающие болевой синдром, использовать крайне осторожно.
При возникновении приступа больному нужна срочная медицинская помощь, ведь только специалисты могут верно оценить происходящее и принять необходимые меры. Однако если причины плохого самочувствия не установлены и нет понимания, как снять приступ, — нужно срочно вызвать медицинскую помощь, так как неверные действия могут лишь усугубить состояние больного.
Стадия обострения
Это состояние проявляется приступом желчной или печеночной колики (желчный пузырь расположен в ложе правой доли печени, поэтому его спазмы называют еще печеночной коликой): появление нестерпимых спазмообразных болей, усиление желтухи, неукротимая рвота, падение АД, темный цвет мочи и обесцвеченный кал.


Как лечить холецистит в этих случаях? Боли снимаются инъекциями Дюспаталина, Дротаверина, Платифиллина; анальгетики вводят в/венно — Баралгин, Кетонал, Баралгетас, Спазмалгон, Анальгин, Трамал. Срочно вызвать скорую.
Народные средства
Лечение холецистита народными средствами (фитотерапия) всегда согласуется с врачом, применяется довольно широко. Из трав используют лопух, бессмертник, кукурузные рыльца, пижму, мяту перечную, шиповник.
Все эти травы хорошо помогают от холецистита, поскольку обладают противовоспалительным действием, разжижают желчь и повышают ее секрецию, применяются при ремиссии на протяжении месяца. Травы при хроническом холецистите можно объединять, но в составе сбора не должно быть больше 5 наименований.
Народная медицина хорошо представляет, что такое холецистит и как его лечить; этим и объясняется такой большой выбор трав при разных формах и состояниях при холецистите.
Растения-холеретики: мята перечная, кукурузные рыльца, цветы бессмертника, барбарис, золототысячник, лопух, пижма. Растения-холекинетики: календула, лаванда, мелисса, бессмертник, цветы василька синего, боярышника, дымянка, шиповника, семя укропа, тмина, корень одуванчика, валерианы, цикория. Все растворы должны готовиться только на 2-3 дня, чтобы были свежими. Принимать их нужно в течение 2-3 месяцев.
Когда камни в желчном пузыре лучше не трогать
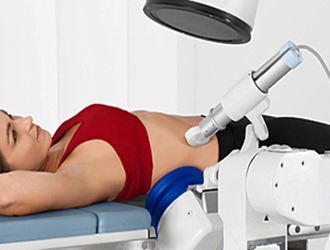

Метод дроблением ультразвуком заключается в измельчении конкрементов под влиянием высокой компрессии и вибрирования ударной волны
От больших камней поможет избавиться хирург, но если болезнь никак себя не проявляет, то лечить ее не надо. Основное, что необходимо сделать – это соблюдать диету, вести здоровый образ жизни, отказаться от вредных привычек.
Маленькие камешки можно растворить с помощью медикаментов, но лечиться придется очень долго, а эффект непродолжителен. Кроме того, употребление таких препаратов разрушает клетки печени и вызывает множественные осложнения.
Если обнаружено 1-2 небольших камешка, то их можно раздробить с помощью ударной волны. После чего, получившийся мелкий песок самостоятельно выходит из организма. Ни в коем случае нельзя употреблять желчегонные препараты (в том числе и на растительной основе). Бесконтрольное перемещение камней по желчному пузырю, грозит опасными осложнениями.
Клиническая картина
Клинические критерии диагностики
боль в правом подреберье; боль в эпигастрии; тошнота; рвота; симптом Мерфи; непереносимость жирной пищи;
Cимптомы, течение
Общие положения
Неосложненная желчнокаменная болезнь (ЖКБ) протекает бессимптомно. По мере увеличения и/или смещения камней может развиться печеночная коликаКолика желчная (син. колика печеночная) – колика с локализацией боли в правом подреберье, иррадиирующей по всему животу, в правое плечо и межлопаточное пространство; основной синдром желчнокаменной болезни; наблюдается также при холецистите
.
Анамнез
Требуется тщательно расспрашивать больного относительно эпизодов болей в животе в прошлом, поскольку по мере прогрессирования ЖКБ эпизоды желчной колики рецидивируют, приобретают затяжной характер, интенсивность боли нарастает. У больных возможно наличие неспецифических симптомов (тяжесть в правой подреберной области, метеоризмМетеоризм – вздутие живота вследствие скопления газов в кишечнике
, диспепсияДиспепсияДиспепсия – нарушение процесса пищеварения, обычно проявляющееся болью или неприятными ощущениями в нижней части груди или живота, которые могут возникать после еды и иногда сопровождаться тошнотой или рвотой.
– нарушение процесса пищеварения, обычно проявляющееся болью или неприятными ощущениями в нижней части груди или живота, которые могут возникать после еды и иногда сопровождаться тошнотой или рвотой.
).
Клиника
Основное клиническое проявление ЖКБ – желчная колика, возникающая, как правило, вследствие преходящей обструкцииОбструкция – непроходимость, закупорка
камнем пузырного протока.
Желчная колика характеризуется острыми висцеральными болями с локализацией в эпигастрииЭпигастрий – область живота, ограниченная сверху диафрагмой, снизу горизонтальной плоскостью, проходящей через прямую, соединяющую наиболее низкие точки десятых ребер.
или правой подреберной области. Более редко боли наблюдаются только в левой подреберной области, груди или нижней половине живота.
У 50% больных боли иррадиируютИррадиация – распространение болевых ощущений за пределы пораженного участка или органа.
в спину и правую лопатку, межлопаточную область, правое плечо, реже – в левую половину туловища.
Появлению боли могут предшествовать употребление жирной или острой пищи, алкоголя, физическая нагрузка, эмоциональные переживания.
Возникновение боли связано с перерастяжением стенки желчного пузыря в результате повышения внутрипузырного давления и спастического сокращения сфинктера ОддиСфинктер Одди (sphincter ampullae hepatopancreaticae, сфинктер печеночно-поджелудочной ампулы) – мышечные волокна стенки печеночно-поджелудочной ампулы в большом сосочке двенадцатиперстной кишки, сжимающие его
или пузырного протока.
Продолжительность желчной колики может составлять от 15 минут до 5-6 часов (чаще всего около 90 минут). Присоединение осложнений (прежде всего острого холецистита) возможно предположить, если боли длятся больше 5-6 часов. О присоединении острого холецистита обычно свидетельствует длительная и значительная гипертермия (выше 38 градусов С) в сочетании с симптомами интоксикации (астеновегетативный синдромСиндром астеновегетативный – сочетание астении (утомляемость, слабость, раздражительность) с вегетативными расстройствами, преимущественно ваготонического характера; наблюдается при различных нервных и психических болезнях
, сухость и обложенность языка). ЖКБ с острым или иным холециститом описана в других подрубриках.
Болевой синдром сопровождается повышенной потливостью, гримасой боли на лице и вынужденным положением – на боку с поджатыми к животу ногами. Иногда у пациентов отмечаются тошнота и рвота. Возможно повышение температуры тела.
Выявление желтухи обычно считают признаком обструкцииОбструкция – непроходимость, закупорка
желчевыводящих путей, но не пузырного протока.
Физикальное обследование:
1. Возможны выявление симптома мышечной защиты (напряжение мышц передней брюшной стенки), усиление боли при пальпации в области правого подреберья и при поколачивании краем ладони по правой реберной дуге. После ококнчания эпизода печеночной колики (в среднем около 90 минут) симптомы исчезают. Длительное сохранение симптомов свидетельствует о развитии осложнений.
2. Симптом Мерфи, проявляющийся непроизвольной задержкой дыхания на высоте вдоха во время пальпации желчного пузыря из-за усиления болезненности.
3. Присоединение острого холецистита характеризуется появлением специфических воспалительных симптомов со стороны желчного пузыря, см.:
– “Камни желчного пузыря с острым холециститом” (K80.0);
– “Камни желчного пузыря с другим холециститом” (K80.1).
Примечание.
Как патология желудочно-кишечного тракта, камни в желчном пузыре часто сосуществуют с другими желудочно-кишечными заболеваниями. Имеется очень мало доказательств, подтверждающих причинную связь между наличием камней в желчном пузыре и, например, хроническими болями в животе, изжогой после приема пищи, вздутием живота, метеоризмом, запором или диареей.
ДиспепсияДиспепсия – нарушение процесса пищеварения, обычно проявляющееся болью или неприятными ощущениями в нижней части груди или живота, которые могут возникать после еды и иногда сопровождаться тошнотой или рвотой.
, после приема жирной пищи часто ошибочно приписывается бессимптомному наличию камней в желчном пузыре, хотя истинным виновниками являются, например, синдром раздраженного кишечника или желудочно-пищеводный рефлюкс.
Камни, обнаруженные в ходе обследования при этих неспецифических симптомах, как правило, не являются их причиной и лечение ЖКБ вряд ли способно облегчить эти симптомы.
- https://nebolitzhivot.ru/holecistit/simptomyi-holetsistita.html
- http://puzyrzhelchnyj.ru/bolezni-i-lechenie/mozhno-li-vylechit-kamni-zhelchnogo-puzyrya-s-drugim-holetsistitom.html
- http://www.izlechisebya.ru/kamni-v-zhelchnom-puzyre/holecistit-hronicheskij-kamni-v-zhelchnom-puzyre.html
- http://gastrit-i-yazva.ru/gastrit/kamni-zhelchnogo-puzyrya-s-drugim-holetsistitom/
- https://bredihina.ru/dlya-patsientov/kak-zhit-bez-zhelchnogo-puzyrya/
- http://puzyrzhelchnyj.ru/bolezni-i-lechenie/kak-lechit-holetsistit-posle-udaleniya-zhelchnogo-puzyrya.html
- http://hobbyfamily.ru/holecistit-bez-zhelchnogo-puzyrja/
- https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/cholecystitis
- https://medsila.com/zabolevanija/gastroenterology/zhelchnyj-puzyr/calculous-cholecystitis
- https://VashOrganism.ru/holecistit/
- https://pe4en.net/bolezni-zhelchnogo-puzyrya/kamni-v-zhelchnom-puzyre-lechenie.html
- https://diseases.medelement.com/disease/%D0%BA%D0%B0%D0%BC%D0%BD%D0%B8-%D0%B6%D0%B5%D0%BB%D1%87%D0%BD%D0%BE%D0%B3%D0%BE-%D0%BF%D1%83%D0%B7%D1%8B%D1%80%D1%8F-%D0%B1%D0%B5%D0%B7-%D1%85%D0%BE%D0%BB%D0%B5%D1%86%D0%B8%D1%81%D1%82%D0%B8%D1%82%D0%B0-k80-2/4844