- Что такое гиперфункция и гипофункция?
- Диагностика болезни
- Усиленная работа надпочечников: причины и последствия
- Избыток глюкокортикоидных веществ
- Избыточное количество минералокортикоидных веществ
- Гиперандрогения надпочечников
- Избыточное количество катехоламинов
- Диета
- Терапия
- Повышенная функция надпочечников
- Гиперальдостеронизм
- Гиперкортицизм
- Надпочечниковая гиперандрогения
- Феохромоцитома
- Диагностические мероприятия
- Современные способы диагностики и методы лечения
- Проявления первичной недостаточности надпочечников
- Причины и механизм развития недостаточности коры надпочечников
- Симптомы вторичного дефицита функции надпочечных желез
- Этиология заболевания
- Причины дисфункций
- Проявления патологии
- Гипертрофия надпочечников
- Симптомы у женщин и мужчин
- Классификация патологий выработки гормонов
- Традиционное лечение
- Гипофункция надпочечников – основные признаки и симптомы
- Как нормализовать работу парных эндокринных желез?
- 4. Феохромоцитома надпочечника
- Симптомы избытка катехоламинов
- Гипофункция надпочечников: формы недуга
- Надпочечниковая недостаточность у детей
- Лечение острой формы
- Острая недостаточность коры надпочечников
- Клиническая картина
- Профилактика заболевания
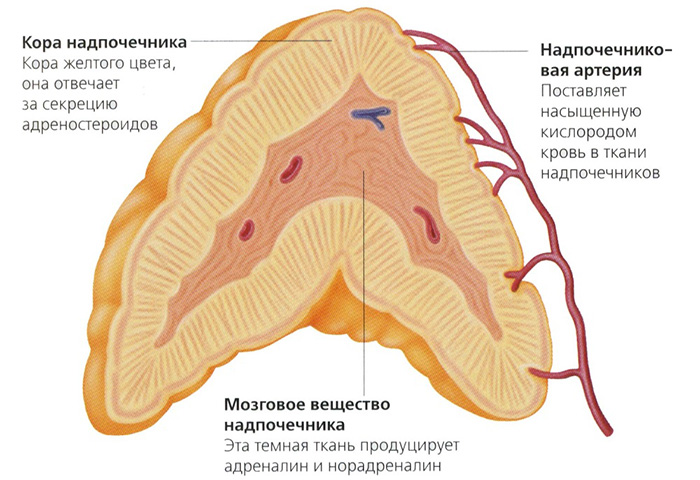
- Гормоны которые вырабатывают надпочечники
- Народное лечение
- 5. Смешанные опухоли
- Осложнения
- Диагностирование
- Диагностика
- 2. Кортикогенитальный синдром (андостерома, кортикоэстрома)
- Симптомы андростеромы у женщин:
- Симптомы кортикоэстромы у мужчин:
- Как избавится от недостаточности надпочечных желёз?
- Как у слабого пола проявляется гиперфункция надпочечников?
- Хроническая третичная надпочечниковая недостаточность
Что такое гиперфункция и гипофункция?
Надпочечники относят к железам внутренней секреции, состоят они из 2-х слоев — мозгового и коркового. С помощью данного органа происходит выработка таких гормонов как кортикостерон, адреналин, альдостерон, норадреналин, андрогены, дезоксикортикостерон.
Гиперфункция надпочечников — это повышенная выработка железистых клеток, соответственно под гипофункцией понимается недостаточное продуцирование гормонов органа. Расстройство работы надпочечников приводит к тяжелым заболеваниям, многие из которых опасны для жизни человека.
Как правило, при гиперфункции возникают такие патологии как:
- гиперальдостеронизм;
- гиперкортицизм;
- феохромоцитома;
- гиперандрогения.
Прогноз при гиперфункции и гипофункции надпочечников может быть благоприятным только при своевременном обнаружении патологии и вовремя начатом лечении. В противном случае данные нарушения представляют угрозу для жизни человека.
Диагностика болезни
Надпочечниковую недостаточность можно заподозрить у пациентов с соответствующими жалобами. Для полного обследования всех больных направляют к эндокринологу.
Врач рекомендует исследования:
- кровь на гемоглобин (характерна анемия);
- гликемию (характерно снижение сахара);
- электролиты плазмы (наблюдается нарушение концентрации калия);
- анализ гормонов (кортизол обычно бывает снижен);
- специальные пробы (водная нагрузка, гликемический профиль, проба Трона).
Кроме того, оценивается вероятность туберкулеза, аутоиммунного процесса (иммунологические пробы).
Для оценки толщины и структуры надпочечников используют ультразвуковую диагностику, томографию.
Усиленная работа надпочечников: причины и последствия
Гиперфункция надпочечных формаций проявляется нетипичной активностью железистых структур эндокринного органа. Сбой в работе может возникать в силу разных обстоятельств: особых состояний, стресса, развития различных заболеваний. Чаще всего о гиперфункции надпочечников приходится говорить в следующих случаях:
- В тканях железы развиваются доброкачественные новообразования надпочечников, обладающие определенной гормональной активностью;
- Раковые патологии;
- Гипертрофия верхнего слоя железы;
- Постоянное пребывание в состоянии стресса;
- Сложная беременность;
- Сахарный диабет, развивающийся с осложнениями в силу отсутствия нормальной терапии;
- Избыточный вес.
Гиперфункция коры надпочечников и других структур железы, вызванная злокачественными и доброкачественными опухолями, является самой опасной для человека. Лечение таких заболеваний длительное, сложное, а также довольно агрессивное для организма.
Избыток глюкокортикоидных веществ
Гиперфункция надпочечников, вызванная проблемами в клубочковом слое, приведет к стремительному повешению концентрации глюкокортикоидных гормонов в организме. Кортизол отвечает за работу иммунной системы, стабильные показатели АД и метаболический статус. Гиперфункция вызывает симптомы заболевания гиперкортицизма. Патологическая гиперфункция характеризуется следующими проявлениями:
- Мышечная атония;
- Дефекты дермального полотна;
- Кровоизлияния в дерму;
- Специфическое формирование липидных запасов (на лице, вдоль лопаток);
- Скачки артериального давления;
- Нестабильное настроение.
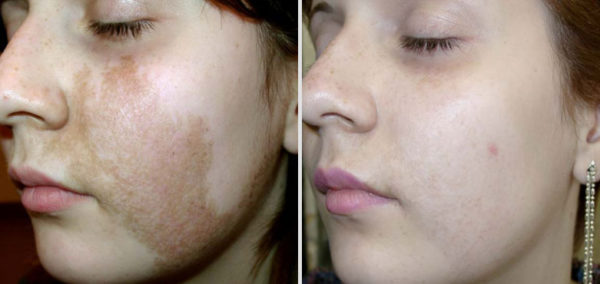
Для болезни гиперкотицизму и синдрома Иценко Кушинга являются характерными именно проблемы с кожей. Особенно они заметны у детей.
Анатомия надпочечников и их роль в организме человека
Избыточное количество минералокортикоидных веществ
Кортикостероидные вещества за электролитный баланс и объем циркулирующей крови. Неконтролируемая артериальная гипертензия – типичное расстройство, заболевание при гиперфункции железы почти невозможно вылечить обычными гипотензивными препаратами. Со временем организм полностью теряет чувствительность к любым медикаментам.
Гиперальдостеронизм — еще одна форма патологии, встречающаяся при гиперфункции надпочечников. В данном случае пораженный орган начинает вырабатывать слишком много альдостерона. Пациенты страдают от головной боли. С мочой выделяется слишком много минералов, а натрий наоборот накапливается. Со временем потеря жидкости усиливается – мочеиспускание длится дольше, а количество мочи увеличивается. Также наблюдается активизация ренина плазмы.
Гиперандрогения надпочечников
Гиперандрогения – патологическое состояние, которое развивается при гиперфункции коры надпочечников. В организм поступает аномально большое количество половых стероидных гормонов. Основные признаки патологии:
- Псевдогерматофродизм, который диагностируют у новорожденных;
- Слишком раннее начало полового созревания;
- Сбой менструального цикла у женщин;
- Избыток волос на женском теле;
- Дефицит подкожной жировой клетчатки у мужчин и женщин.
Избыточное количество катехоламинов
Гиперфункция мозгового слоя надпочечников приводит к тому, что в организме стремительно повышается уровень катехоламинов. Речь идет о таких веществах, как норадреналин, дофамин, адреналин. Самая распространенная причина возникновения избыточного количества гормонов – длительное пребывание пациента в состоянии стресса.
Эти вещества вырабатываются с целью помочь телу адаптироваться к неблагоприятным обстоятельствам окружающей среды. Постоянный стресс, страх, ожидание плохих событий, напряжение вынуждают работать надпочечники в экстремальном режиме. Повышенная активность мозгового слоя железы вызывает следующие проявления:
- Стабильное высокое артериальное давление;
- Эпизодические скачки диастолического или систолического давления, еще больше усугубляющие существующую проблему;
- Гипертонический криз, сопровождающийся серьезным вегетативным разладом;
- Повышенная тревожность, которую не вызывает ни одна объективная причина;
- Беспричинное чувство страха;
- Тремор рук;
- Резкая потеря веса.


Если развилась болезнь в раннем возрасте, скорее всего, речь идет о врожденных аномалиях, которые появились в силу неблагоприятных обстоятельств. Если же недуг возник в пациентов старше 40 лет, есть все основания подозревать наличие злокачественных или доброкачественных образований в мозговом слое железы.
Диета
Если во время прохождения курса терапии правильно питаться, то от патологии можно избавиться быстрее. Есть надо немного, но часто. Пища должна быть сбалансированной. В ней должны содержаться минералы, витамины и питательные вещества. Стоит отказаться от соленого и жареного.
Терапия
Гиперфункция, когда болят надпочечники, может быть вызвана разными факторами, а потому и лечение проводится по разным направленностям. Тут всё зависит от причины проявления патологии. Когда нарушение было вызвано появлением опухоли, то обычно она удаляется при операции. После удаления человек уже не будет испытывать негативной симптоматики, а потому и дальнейшее лечение не потребуется.
Когда патология вызвана приемом лекарств, то уменьшают их дозировку. Иногда может потребоваться полная отмена таких лекарств и переход на альтернативные методы терапии, например, при помощи народных методов.
Часто при гиперфункции назначают кортикостероиды. Изначально их вводят при помощи уколов. Потом можно пить таблетки. Часто такие препараты придется пить на протяжении всей жизни, чтобы поддержать функциональность организма.
Когда состояние улучшается, то могут быть назначены и другие препараты, кроме кортикостероидов. Назначать такие лекарства должен только врач. Тут всё зависит от эффективности лечения и особенностей организма больного.
Повышенная функция надпочечников
Чересчур высокая активность клеток надпочечников приводит к гиперфункции. При этом в кровь выделяется большое количество гормонов. Причинами данной патологии чаще всего являются опухолевые образования или гиперплазия клеток желез. Кроме того, возможно функциональное расстройство работы надпочечников. В этом случае процесс протекает без явных симптомов и не неопасен для пациента. При опухолях и гиперплазии продукция гормонов может быть настолько высокой, что развиваются тяжелые состояния, сопровождающиеся выраженными симптомами и требующие немедленной помощи.
Симптомы гиперфункции зависят от того, какая именно часть железы работает чересчур активно. В разных слоях вырабатываются разные гормоны. Проявления зависят от того, какая зона оказалась поражена. В пучковом слое вырабатываются минералокортикоиды, в клубочковом – глюкокортикоиды, в сетчатом – половые стероиды.
Гиперальдостеронизм
Данный вид нарушения работы надпочечников развивается при избытке минералокортикоидов, в частности альдостерона. Эта группа гормонов регулирует уровень электролитов в крови и ее общий объем, поэтому основной симптом – высокое артериальное давление, которое не чувствительно к гипотензивным средствам. Для гиперальдостеронизма характерны осложнения гипертонии, возникающие у молодых людей.
Гиперкортицизм
При чрезмерном выделении кортизола и других глюкокортикоидов, помимо артериального давления, отмечаются снижение иммунитета и нарушение обмена веществ, а также:
- общая слабость;
- ухудшение состояния кожи;
- ожирение.
Надпочечниковая гиперандрогения
При гиперфункции сетчатой зоны коры надпочечников наблюдаются различные проявления избытка половых гормонов у детей, мужчин и женщин:
- ложный гермафродитизм;
- низкий рост у детей;
- раннее начало полового созревания у подростков;
- активизация роста волос на лице и теле;
- нерегулярность менструаций;
- бесплодие;
- угревая сыпь;
- уменьшение количества жировых отложений и увеличение мышечной массы.
У мужчин проблемы, связанные с повышенной концентрацией половых стероидов возникают достаточно редко.


Феохромоцитома
В данном случае имеет место высокая концентрация катехоламинов, то есть гормонов стресса. При гиперфункции мозгового слоя основной симптом связан с повышением артериального давления. Оно может быть как постоянным, так и эпизодическим, в виде приступов, плохо поддается коррекции. Если подъемы АД проходят в виде кризов, то они сопровождаются вегетативными нарушениями, ощущением страха и тревоги, тремором рук. Кроме проблем с давлением у пациента постоянно отмечается снижение массы тела.
Диагностические мероприятия
Определить причину того, почему гормоны повышены может только врач после проведения всех диагностических мероприятий:

В диагностических целях врач пальпирует почки.
- Врач изучает медицинскую карту больного, для того чтобы проследить динамику развития проблемы и исключить возможные осложнения.
- Проводится устный опрос пациента, благодаря которому удастся определить, насколько сильно проявляются симптомы и проследить их динамику.
- Проводится пальпация почек.
- Назначается общий анализ крови и мочи для выявления источника повышенных гормонов.
- Проводиться ультразвуковое исследование.
- При необходимости может быть назначено МРТ или КТ-диагностирование.
Современные способы диагностики и методы лечения
Для постановки диагноза рекомендуется прохождение обследований:
- МРТ либо УЗИ;
- серологический скрининг;
- анализ крови и мочи (для определения концентрации гормонов);
- биохимический анализ крови для определения уровня натрия, креатинина, калия и глюкозы.
При выборе методов лечения недостаточности требуется устранить причины развития болезни и провести заместительную гормональную терапию.
Проявления первичной недостаточности надпочечников
В начале патологического процесса у пациентов наблюдается:
- снижение эмоциональности и работоспособности;
- нарушение аппетита;
- пристрастие к соленой пище;
- похудение, связанное с дефицитом в организме питательных веществ;
- нарушения со стороны пищеварительного тракта – тошнота, вплоть до рвоты, диарея, сменяющаяся запором;
- интенсивная окраска кожных и слизистых покровов.
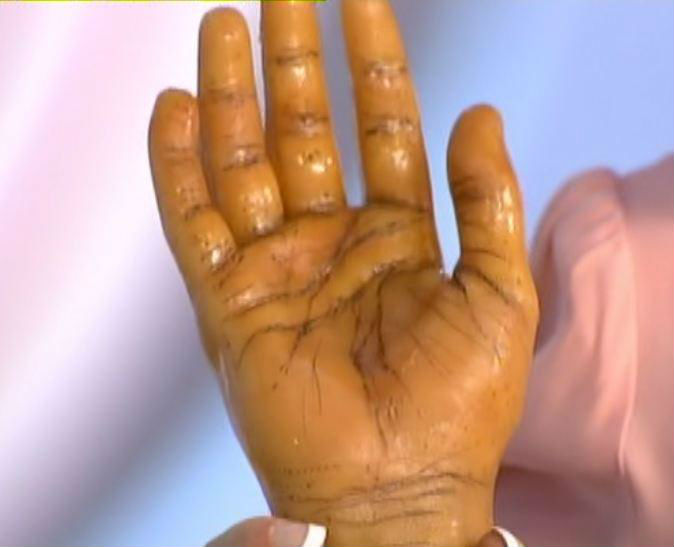

Наиболее выраженным признаком недостаточности функции коры надпочечников является чрезмерное окрашивание кожных покровов ладоней, потемнение складок кожи и мест трения одеждой
Усиление пигментации кожи связано с таким явлением, как дефицит кортизола, который провоцирует повышение синтеза гормона гипоталамуса – АКТГ (адренокортикотропного гормона). Его избыток усиливает выработку пептидного гормона, регулирующего функцию пигментных клеток. Выраженность интенсивности пигментации зависит от уровня содержания в крови меланоцитостимулирующего гормона. В первую очередь у таких пациентов наблюдается стойкий солнечный загар на руках, лице, шее и видимых участках слизистых губ, десен, щек. Оттенок гиперпигментации может напоминать бронзовый цвет, именно поэтому синдром Аддисона был назван «бронзовой болезнью».
С развитием недуга больные жалуются на:
- гипотензию – снижение кровяного давления;
- тахикардию – учащение сердечных сокращений;
- гипогликемию – снижение уровня содержания в крови глюкозы;
- нарушение функциональной деятельности почек – учащение ночных мочеиспусканий;
- снижение памяти, внимания;
- астению (бессилие) – нервно-психическую слабость;
- депрессию;
- выпадение волос в зонах лобка и подмышечных впадин.
Причины и механизм развития недостаточности коры надпочечников
Учитывая то, что надпочечники являются парным органом, возникновение симптоматики хронического заболевания возможно исключительно после того, как травмировано уже больше 90% их коры. Первичная недостаточность наблюдается в случаях поражения непосредственно надпочечников, причиной которой выступают такие состояния:
- врожденная патология коры надпочечников;
- туберкулез;
- синдром Алгроува;
- тромбы в сосудах, которые питают орган;
- скопление в тканях органа повышенной концентрации белка, который проявляется при продолжительном течении острой формы болезни;
- раковые опухоли, метастазы которых поразили надпочечники;
- тяжелая дифтерия;
- раковые образования в органе;
- некроз надпочечников из-за ВИЧ;
- сепсис;
- синдром Смита-Опица, который характеризуется параллельным существованием нескольких аномалий, таких как небольшой объем черепа, сбои в строении половой системы и задержки в развитии и деятельности мозга.

Вторичная надпочечниковая недостаточность развивается из-за таких патологий гипофиза:
- инфекционные (зачастую вирусные);
- кровоизлияние, которое спровоцировано повреждениями разного рода;
- раковые новообразования;
- нарушение работы органа, начавшееся впоследствии химиотерапии и проведения хирургического вмешательства;
- поражения гипофиза собственными антителами.
Третичная гипофункция коры надпочечников образуется из-за:
- врожденной аномалии гипоталамуса;
- приобретенной аномалии гипоталамуса (новообразования и различные инфекции).
Симптомы вторичного дефицита функции надпочечных желез
Для клинической картины вторичного гипокортицизма характерно отсутствие признаков, связанных со снижением уровня содержания альдостерона:
- диспепсических расстройств;
- артериальной гипотензии;
- гиперпигментации.
У пациентов отмечается наличие неспецифичных симптомов – общей слабости, снижения массы тела. На первый план выступают приступы снижения концентрации глюкозы в крови, которые возникают спустя короткое время после еды. Гипогликемия проявляется:
- резкой слабостью;
- головокружением;
- ознобом;
- головной болью;
- потливостью;
- учащением пульса;
- •чувством голода;
- бледностью кожи;
- нарушением координации движений.
Гиперфункция мозгового слоя надпочечников![]()
![]()
Нодулярная гиперплазия надпочечников![]()
![]()
Этиология заболевания
Надпочечники – это сложно устроенные парные органы, которые покрывают верхние слои почек. С их помощью проводится обеспечение выработки гормонов. Они участвуют в биологических и биохимических реакциях организма. Если увеличивается секреция гормонов, то это приводит к сбоям в работоспособности надпочечников, что становится причиной осложнений – недостаточного роста, бесплодия, нарушения менструального цикла и т.д.
Возникновение патологического состояния может диагностироваться на фоне провоцирующих факторов – сахарного диабета, хронических стрессовых ситуаций. Гиперфункция наблюдается, если в самом органе развиваются опухолевые процессы. Если верхний слой железы значительно увеличивается в размерах, то это приводит к развитию патологии.
Частой причиной заболевания является избыточный вес. Для лечения разнообразных заболеваний применяются гормоны, переизбыток которых приводит к развитию болезни. При псориазе и болезни Бехтерева рекомендуется принимать глюкокортикоидные лекарства.

Если дозировка медикаментов определяется неправильно или они принимаются длительный период, то это становится причиной заболевания. Причина связывается с нарушением синтезируемых гормонов. Возникновение болезни диагностируется в период приема экзогенных гормонов для лечения красной волчанки, склеродермии, ревматоидного артрита.
Причины дисфункций
Причинами, вследствие которых образуется гиперфункция, являются:
- постоянный стресс;
- рост злокачественной или доброкачественной раковой опухоли в организме;
- гиперплазия коры надпочечников;
- ожирение;
- сахарный диабет I и II типов.
В международной классификации болезней 10 пересмотра гиперфункция надпочечников относится к классу болезней эндокринной системы, нарушения обмена веществ и расстройства питания, код E00 — E90, к группе «нарушение других эндокринных желез» (E20 — E35) и значится под кодом E27.5.
Гипофункция надпочечников возникает вследствие таких расстройств как:
- аутоиммунные заболевания;
- туберкулез надпочечников;
- опухоль гипофиза;
- наследственность;
- заболевания сердца и сосудов.
В международной классификации болезней 10 пересмотра гипофункция надпочечников также, как и гиперфункция относится к классу заболеваний эндокринной системы, нарушения обмена веществ и расстройствам питания, к группе «нарушения обмена веществ», и значится под кодом E89.6.
При подозрении на проблемы с надпочечниками больному необходимо срочно обращаться к специалисту. В первую очередь нужно попасть на прием к терапевту. Доктор выслушает жалобы больного и на этом основании выдаст направление на прием к узкоспециализированному врачу. Лечением проблемы надпочечников занимается непосредственно врач-эндокринолог.
Проявления патологии
В начале развития заболевания человек может ощущать:
- Уменьшение аппетита.
- Снижение работоспособности.
- Похудение.
- Нарушения в работе ЖКТ.
- Окраска эпидермиса в желтый цвет.
- Тягу к соленому.
Пигментация кожи происходит из-за того, что в организме много вырабатывается кортизола. Это приводит к тому, что начинает вырабатываться в больших количествах гормон, который отвечает за окрас клеток кожи. Выраженность такого проявления зависит от уровня в теле такого гормона.
При развитии заболевания человек также может жаловаться на:
- Снижение памяти.
- Учащенную работу миокарда.
- Снижение АД.
- Депрессию.
- Выпадение волос в промежности.
- Учащенное испускание урины.
Также могут проявляться определенные симптомы и при вторичном типе патологии. Это может быть неспецифичная симптоматика. Влияет на такое состояние то, что в крови будет мало глюкозы. Это может проявиться:
- Потливостью.
- Слабостью.
- Болями в голове.
- Ознобом.
- Кружением головы.
- Учащением работы миокарда.
- Бледностью эпидермиса.
- Голодом.
- Нарушенной координацией.
Хронический тип патологии тоже имеет свою определенную симптоматику, что и дает возможность врачу правильно поставить диагноз при обследовании. Обычно этот тип заболевания проявляется из-за приема больших доз лекарств на основе гормонов.

Гипертрофия надпочечников
Что это за заболевание? С самой приставки «гипер» можно сделать вывод, что при такой патологии секреты начинают усиленно работать, выделяя в организм большое количество гормонов. К такому заболеванию могут привести следующие факторы:
- Постоянные стрессы.
- Патологическое увеличение внешнего слоя секрета.
- Опухоли на почках.
- Диабет.
- Лишний вес.
- Злокачественные или доброкачественные образования.
- Беременность.
Причина проявления гиперкортицизма заключается в том, что клетки проявляют нетипичную активность. Увеличенная функциональность желез приводит к сбою в разных системах организма.
Когда диагностируется гиперфункция надпочечников на начальной ее стадии симптомы, могут быть выражены не ярко. Человек не будет испытывать негативных ощущений. Также нет угрозы и для его жизни.
Если заболевание не начать вовремя лечить, то это может стать причиной проявления осложнений. Такую патологию на поздней стадии будет лечить сложнее.
Симптомы у женщин и мужчин
Гиперфункция и гипофункция надпочечников может возникнуть у каждого человека, независимо от его половой принадлежности. У мужчин и женщин гиперфункция проявляется следующими симптомами:
- общая слабость;
- повышение артериального давления;
- увеличение жировой массы;
- проблемы с кожным покровом;
- оволосение по мужскому типу у женщин;
- дрожание конечностей;
- чрезмерная пигментация кожи;
- аменорея и бесплодие у женщин;
- сильная потливость;
- рост молочных желез и атрофия мужских половых органов у сильного пола;
- развитие сахарного диабета;
- снижение потенции;
- нарушение работы сердечно-сосудистой системы.


На гипофункцию надпочечников указывают такие признаки как:
- потемнение кожного покрова (на лице, руках или шее);
- на слизистых оболочках наблюдаются пятна коричневого цвета;
- резкая потеря веса;
- апатия;
- понижение кровяного давления;
- отсутствие аппетита;
- болезненность в области живота;
- общая слабость;
- проблемы с памятью и вниманием;
- сильная раздражительность.
Классификация патологий выработки гормонов
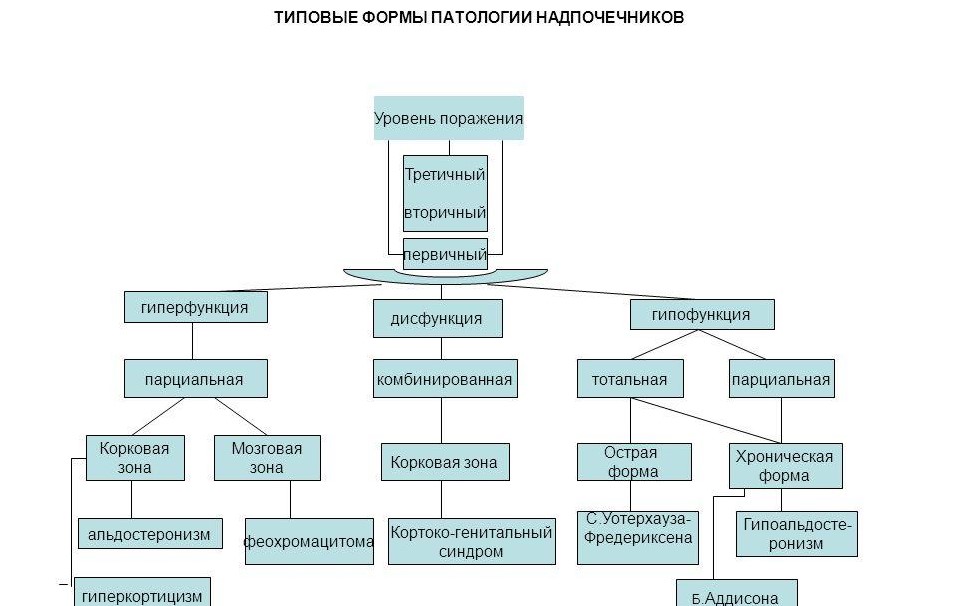

Нарушение работы надпочечников характеризуется повышением активности выработки гормонов либо недостаточным продуцированием. Оба варианта имеют специфическую клиническую картину в зависимости от того, количество какого именно гормона не отвечает норме.
И гиперфункция надпочечников, и гипофункция может быть первичной и вторичной. При первичной форме поражается сама железа. При вторичной – гипоталамо-гипофизарная система, которая отвечает за регулировку продуцирования гормонов.
Традиционное лечение
Если у человека появляются проблемы с надпочечниками, следует незамедлительно обратиться к доктору.
Лечением подобных заболеваний занимается эндокринолог. Любое промедление может привести к серьезным осложнениям. При гиперфункции больному рекомендовано:
- Хирургическое вмешательство – проводится при наличии новообразований.
- Уколы кортикостероидов – их нужно делать постоянно.
После стабилизации общего состояния пациенту необходимо всю оставшуюся жизнь принимать лекарственные препараты, иначе болезнь проявится с новой силой. Когда патология вызвана приемом лекарств, врач уменьшает их дозировку. Иногда требует полная отмена таких медикаментов и переход на альтернативные методы терапии.

После стабилизации общего состояния пациенту необходимо всю оставшуюся жизнь принимать лекарственные препараты
Гипофункцию лечат синтетическими гормональными препаратами. Кроме того, больному рекомендуется отказаться от вредной пищи, кофе, сладостей и спиртных напитков.
При своевременном выявлении недуга, правильной диагностике и грамотной терапии у большинства пациентов отмечается положительная динамика без видимых негативных последствий для организма. Прогноз в таком случае зависит от своевременности устранение кризов. При развитии сопутствующих патологий, проведении операций, получении травм требуется незамедлительное увеличение дозы принимаемых гормональных препаратов.
Гипофункция надпочечников – основные признаки и симптомы
Пониженная выработка гормонов в надпочечниках получила название гипофункция. Это явление имеет свою клиническую картину и нуждается в не менее тщательной диагностике и терапии, чем гиперфункция.
Гипофункция мозгового вещества надпочечников и других его участков появляется по нескольким причинам:
- В результате сбоев иммунной системы, которые приводят к тому, что сам организм уничтожает клетки надпочечников, воспринимая их, как инородное тело.
- При серьезных нарушениях сердечно – сосудистой системы.
- Туберкулез надпочечников.
- Появление новообразований.
- Надпочечниковая гиперандрогения.
Дефицит, недостаток гормонов в таком случае приводит к постепенному ухудшению всего организма. В зависимости от того, какие гормоны, вырабатываемые надпочечниками синтезируются в меньшем количестве, определяется и клиническая картина.
Но к самым распространенным симптомам дисфункции относят такие нарушения:
- Нарушение функций эндокринной железы, что проявляется замедлением метаболизма.
- Резкий рост массы тела.
- Появление растяжек на коже.
- Потеря мышечного тонуса.
- Повышенная раздражительность.
- Образование синяков на теле даже при небольшом прикосновении.
- Сыпи, угри и прочие проблемы с кожным покровом.
- Резкие повышения артериального давления.
- Дрожание рук или пальцев.
- Нарушение менструального цикла.
- Ожирение.
- Бесплодие.
- Воспаление сальных желез.
- Гипертонические кризы и т.д.
У детей часто наблюдается:
- Ранее полове созревание.
- При избыточной выработке андрогенов появляется чрезмерный рост волос на теле.
- Низкий рост.
- Псевдогермафродитизм, который проявляется еще в момент рождения у девочек.
- У мальчиков наблюдается увеличение полового члена.
Эти симптомы могут проявляться по одиночно или в различной комбинации, поэтому даже один из них должен заставить обратиться к врачу.
Важно! Больные гипо и гиперфункцией надпочечников часто чувствуют постепенное ухудшение состояния. И это при том, что на начальных стадиях развития недуга симптоматика достаточно сглаженная, поэтому трудно определяется, но внимательное отношение людей к своему здоровью, и периодическое посещение врача – эндокринолога, позволяет предотвратить развитие запущенной формы недугов.
Как нормализовать работу парных эндокринных желез?
Лечение гиперфункции надпочечников может быть разным. Например, если причина расстройства их деятельности в опухоли, то, вероятнее всего, будет назначено хирургическое удаление. Обычно после такой операции большинство симптомов проходят самостоятельно без дополнительной терапии.
Лечение этой болезни медикаментозным способом строится на разных комбинациях глюкокортикоидов: “Кортизон ацетат”, “Гидрокортизон”, “Дексаметазон”. Более того, могут быть назначены женские и мужские половые гормоны такие, как эстроген и андроген. К тому же рекомендуется уменьшить потребление соли.


4. Феохромоцитома надпочечника
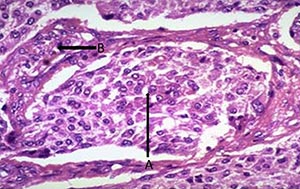

Опухоль хромаффинной ткани, локализующаяся в мозговом слое надпочечников и активно синтезирующая катехоламины. Феохромоцитома – инкапсулированная, обильно кровоснабжаемая опухоль, размеры которой варьируют от нескольких миллиметров до нескольких сантиметров (1-14 см). Но активность опухоли не зависит от ее размеров.
Механизм действия опухоли зависит от выброса катехоламинов – адреналина и норадреналина.
Основным и самым распространенным симптомом феохромоцитомы является стойкая артериальная гипертензия. При этом она может проявляться артериальными кризами, реже отмечается стойкое повышение АД без кризов, либо повышенное АД и на его фоне еще и гипертонические кризы.
Гипертонический криз, как правило, спровоцирован стрессом, нагрузкой, переохлаждением, приемом алкоголя, но иногда может возникать спонтанно. Клиника, которую демонстрирует больной, неспецифична и разнообразна. Феохромоцитома способна имитировать клинику острого живота, гломеруло-,пиелонефрита, энцефалит.
Приведем наиболее вероятные симптомы:
- резкий подъем артериального давления
- сильная головная боль с помутнением зрения
- потливость
- одышка
- страх, беспокойство
- тахикардия
- тошнота, рвота
- психические расстройства
- боли в животе
- слабость, бледность кожных покровов
Таким образом, вы сами можете убедиться, что дифференцировать феохромоцитому крайне сложно.
Симптомы избытка катехоламинов
Катехоламины являются гормонами стресса. Определённые ситуации вызывают их выделение. При избытке катехоламинов появляются симптомы при которых гиперфункция влечет проблемы во многих системах организма. Этот вид гормонов в избыточном количестве может являться причиной:
- Гипертонического криза;
- Повышенного артериального давления;
- Тревоги;
- Дрожания;
- Резкого снижения веса.
Длительное пребывание организма в стрессовых ситуациях провоцирует гиперсекрецию катехоламинов. Опухоли надпочечников тоже являются причинами гиперсекреции гормонов этой группы.

Гипофункция надпочечников: формы недуга


Выделяют несколько форм заболевания. Недуг может носить хронический либо острый характер. При острой форме заболевания человек периодически страдает от целой массы тяжелых состояний, так называемых аддисонических кризов. Индивиду приходится бороться с понижением жизненного тонуса, сбоями в работе внутренних органов.
Хроническая гипофункция надпочечников разделяется на вторичную и третичную форму. Вторичная форма развивается при поражении тканей самих надпочечников. Явление чаще затрагивает людей пожилого возраста. Третичная форма встречается реже и формируется при недостаточной секреции гормона кортиколиберина отделом мозга – гипоталамусом, что впоследствии вызывает постепенную атрофию надпочечников.
Надпочечниковая недостаточность у детей
Острая надпочечниковая недостаточность у детей представляет собой угрозу жизни ребенка, может вызывать как расстройства желудочно-кишечного тракта, так и заболевания сердечно-сосудистой системы.
Хроническая недостаточность коры надпочечников или гипокортицизм у детей может быть вызван следующими причинами:
- младенческой асфиксией;
- резкой отменой глюкокортикоидов;
- некрозом тканей надпочечников;
- врожденной недостаточностью надпочечников;
- кровопотерями.
Недостаток кортизола бывает вызван болезнью Аддисона, повреждающей железы и затрудняющей продукцию гормонов.
Типичные симптомы недостатка кортизола — слабость в мышцах, хроническая усталость, гипогликемия, потеря веса, рвота.
При нарушении транспортных белковых соединений у детей развивается врожденная дисфункция коры надпочечников (ВДКН), которую иначе называют адреногенитальным синдромом или гиперплазией.
ВДКН относят к наследственному заболеванию, вызванному ферментативным дефектом и приводящему к дефициту выработки кортизола и альдостерона.
ВДКН практически всегда провоцируется дефектом белка 21-гидроксилазы. Своевременная постановка диагноза и корректное лечение способствуют нормализации развития детей с ВДКН.
Рекомендуем узнать: Показания к применению препарата Селен Актив
Лечение острой формы
Неотложная помощь при острой надпочечниковой недостаточности включает в себя следующие мероприятия.
- Внутривенное введение физиологического раствора с глюкозой с целью восполнения потери жидкости (регидратации). При этом рекомендуется не использовать препараты калия.
- Одновременно с проведением мероприятий по регидратации — проведение заместительной гормональной терапии (с помощью Гидрокортизона или Преднизолона с последующим дозированным снижением при уменьшении симптомов кризиса).
- Лечение патологий, вызвавших недостаточность.
Несмотря на проведение неотложных мероприятий, пациенту требуется госпитализация в реанимационное отделение.
Острая недостаточность коры надпочечников
Говоря о перманентной патологии, нельзя забывать и об остром течении данного процесса. Наиболее часто обострения случаются у пациентов, которые страдают на хроническую форму заболевания, и проявляется так называемым аддисоническим кризом. Причиной тому является резкое падение уровня необходимых гормонов.
Это может наблюдаться при несоблюдении инструкций приёма синтетических препаратов или во время тяжёлых физических нагрузок, травм, оперативных вмешательств, серьёзных инфекционных процессов.
Симптомы аддисонического криза следующие:
- Резкое падение кровяного давления вплоть до невозможности его измерения;
- Слабость, холодный пот на теле, бледность кожных покровов;
- Тахикардия с развитием аритмии, ослабление сердечных тонов;
- Выраженные боли в животе, тошнота, рвота, диарея;
- Внезапное снижение количества мочи (олигоурия, иногда анурия);
- У больного заплетается язык, могут возникать галлюцинации. Он становится тихим, речь несвязная, начинается развитие коматозного состояния. На врачебном сленге – пациент «загружается».
Такое развитие событий требует немедленной госпитализации в отделение реанимации с последующим интенсивным лечением. Основой выведения человека из аддисонической комы является внутривенное введение растворов гормонов надпочечников и патогенетическая противошоковая терапия. При своевременном начале оздоровительных мероприятий шансы на выздоровление значительно увеличиваются.
Клиническая картина


Среди типичных внешних проявлений гипокортицизма в первую очередь можно выделить изменение цвета кожных покровов: на слизистой и открытых участках тела (лице, руках, шее) становятся отчетливо заметны темно-коричневые пятна разного размера.
Особенно ярко эта пигментация проявляется при первичной форме патологии. При этом если гипокортицизм был вызван аутоиммунным заболеванием, может иметь место депигментация отдельных участков кожи, то есть появление белых или молочных пятен.
Также гипофункция надпочечников сопровождается:
- постоянной усталостью и мышечной слабостью даже без видимых физических нагрузок;
- резкой потерей веса;
- ухудшением аппетита;
- тошнотой;
- головокружением;
- болями в животе;
- проблемами со стулом;
- снижением артериального давления;
- повышенной нервозностью, депрессией.
При острой форме гипофункции надпочечников, к этим симптомам чаще всего присоединяются судороги, рвота, боли в мышцах и нарушения сознания.
Профилактика заболевания
В профилактику заболевания включают правильное питание. Врачи рекомендуют избегать стрессовых ситуаций, укреплять иммунитет, уменьшить количество приёма алкоголя, снотворных, добавить в режим дня прогулки на свежем воздухе.
Важно стабилизировать работу нервной системы. Обращение к доктору при первых симптомах недуга необходимо. Только специалист может предложить правильную схему в лечении.
Рекомендуется физическая активность, а также систематичность занятий спортом, но без перегрузки.
Гормоны которые вырабатывают надпочечники
Надпочечники являются многофункциональным органом, которым проводится выработка большого количества гормонов. К ним относят:
- Альдостерон. Это натрийсберегающий гормон, с помощью которого обеспечивается активизация деятельности специфического грибка.
- Глюкокортикоиды. Гормоны продуцирует пучковой слой надпочечников. Они обладают противовоспалительным и аллергическим действием, а также регулируют разнообразные процессы в организме.
- Адреностерон, тестостерон, эстроген, прегненолон и т.д. Выработка гормонов проводится сетчатой зоной надпочечников.
- Катехоламины. Выработка гормонов осуществляется мозговым слоем надпочечников. Они представлены в виде адреналина и норадреналина.
Надпочечниками проводится выработка большого количества гормонов, с помощью которых обеспечивается нормальная работоспособность организма.
Народное лечение
При гиперфункции и гипофункции надпочечников в дополнение к основной терапии можно применять рецепты нетрадиционной медицины. Среди самых популярных средств можно отметить:
- Настойка из подснежников – сухие соцветия залить водкой и отправить в солнечное место на сорок дней. Готовое лекарство принимать по двадцать капель до трех раз в день. При желании можно добавлять к нему ложечку цветочного меда. Средство улучшает работу парных желез.
- Настой герани – измельченные листья растения залить кипятком, настоять десять минут и остудить. Лекарство пить два раза в день после еды.
- Полевой хвощ – заварить и выдержать десять минут. Травяной настой пить как обычный чай.
Нарушения в работе надпочечников – очень опасное состояние. При появлении тревожных симптомов необходимо срочно посетить доктора, иначе тяжелых последствий не избежать.
5. Смешанные опухоли
Смешанные опухоли проявляются симптомами гиперпродукции нескольких гормонов. Клиника данной группы опухолей будет проявляться клинически ярко и не составит трудности в их диагностике.
Осложнения
Заболевание при несвоевременном лечении может вызвать ряд обострений. Нарушается работа:
- Сосудистой системы.
- ЦНС.
- ЖКТ.
- Половой системы.
Криз способен развиться и на фоне уже имеющихся заболеваний, а также при удалении части органов.
При проявлении первой негативной симптоматики рекомендуется сразу обратиться к доктору. Он проведет обследование и назначит терапию. Если этого не сделать вовремя, то возможен летальный исход.
Диагностирование
Изначально врач проводит осмотр пациента, выслушивает его жалобы и собирает анамнез. Также доктору важно знать симптоматику заболевания, которую испытывает пациент, наличие у него других заболеваний и особенности организма больного.
После сбора всей информации врач назначает сдачу анализов. Больному потребуется сдать кровь и мочу. Дальнейшее исследованием материала проводится в лаборатории. Там определяют:
- Количество сахара.
- Уровень гемоглобина.
- Количество гормонов.
Чтобы подтвердить диагноз, могут быть назначены и такие типы обследования:
- МРТ.
- УЗИ.
При помощи данных методов у врача есть возможность изучить состояние надпочечников, а также выявить заболевания на них.
Сложнее проводить диагностику у тех, кто имеет избыточный вес. Врачу будет сложно определить причину, по которой в организме скапливается жир. Если ожирение вызвано переизбытком гормонов, то жир будет откладываться только на определенных частях тела. Для обычного ожирения характерно то, что жир под тканями откладывается равномерно.
Диагностика
Для того чтобы своевременно выявить и вылечить нарушения работы надпочечников, больной должен как можно раньше обратиться к врачу. Диагностика проходит следующим образом:
- Доктор оценит общее состояние пациента, расспросит о перенесенных заболеваниях и индивидуальных особенностях больного.
- Затем пациенту дается направление на анализ крови и мочи. Кровь больного исследуется на количество эритроцитов и содержание в ней глюкозы, уровень гемоглобина, гормоны, вырабатываемые надпочечниками.
- Кроме того, пациенту назначается УЗИ и МРТ, которые позволяют изучить корковые слои парных органов и выявить нарушения, которые не показал анализ крови или мочи.


У больных, страдающих избыточным весом, не связанным с заболеваниями надпочечников, подкожный жир равномерно расположен по всему телу. У людей, имеющих проблемы с парными органами, жировая прослойка образуется только в определенных местах.
2. Кортикогенитальный синдром (андостерома, кортикоэстрома)
Опухоли, развивающиеся из сетчатого слоя надпочечников. Как понятно из названий – андростерома вырабатывает мужские половые гормоны, кортикоэстрома – женские. Поэтому клиника более выражена у лиц противоположного пола.
Симптомы андростеромы у женщин:
- гирсутизм (повышенный рост волос на туловище, конечностях, лице, выпадение и ломкость волос на голове)
- огрубение голоса
- нарушение менструального цикла
- первичное и вторичное бесплодие
- увеличение мышечной массы и формирование мужского телосложения
Симптомы кортикоэстромы у мужчин:
- гинекомастия
- снижение потенции
- бесплодие
- увеличение массы тела
- уменьшение полового члена и гипоплазия яичек
Как избавится от недостаточности надпочечных желёз?

Весь процесс лечения такого постоянного и вялотекущего заболевания должен быть направлен на искусственное замещение недостающих гормонов и на ликвидацию патологического агента, который привёл к повреждению органов (оздоровление очагов воспаления, оперативное вмешательство по ликвидации новообразований).
Рекомендуется диета с повышенным содержанием белков, витаминов, калорий и кухонной соли до 10 г/сутки, ограничение полностью приёма алкоголя. Пациентам нужно стараться по максимуму избегать тяжёлых физических и нервных нагрузок, больше отдыхать. Больным стоит морально подготовиться к необходимости пожизненного применения синтетических гормональных препаратов (преднизолон, гидрокортизон и другие) и возможности возникновения побочных эффектов.
Искусственные гормоны – это препараты с очень сложной схемой назначения, подъём и понижение дозы зависят от многих факторов и использовать их хаотично нельзя! Самостоятельное лечение при недостаточности коркового слоя надпочечных желёз зачастую приносит ещё больше вреда, чем пользы.
В то же время при своевременной диагностике и адекватному курсу терапии наблюдается нормализация образа жизни пациентов. Женщины с такой патологией могут спокойно беременеть и самостоятельно рожать.
Как у слабого пола проявляется гиперфункция надпочечников?
Симптомы у женщин при избыточном образовании гормонов следующие:
- угревая сыпь;
- пигментация кожных покровов;
- депрессивное состояние.
Если беременной женщине поставили диагноз гиперандрогения, иначе говоря, усиленная выработка мужских гормонов, то она должна постоянно наблюдаться у гинеколога, чтобы избежать выкидыша. Чаще всего для лечения подобного недуга назначают прием искусственных аналогов кортизола, подавляющих выработку андрогенов. Еще для нормализации деятельности этого парного органа могут выписать витамины группы B и C, а также микроэлементы.
Кроме этого, при нарушении деятельности парных желез у женщин могут возникнуть проблемы с зачатием и вынашиванием ребенка. Гиперфункция надпочечников у дам нередко проявляется разрастанием клитора, болями в груди, нарушением менструального цикла и даже уменьшением размеров матки.


Женщина, принимающая противозачаточные средства, должна будет прекратить их прием, чтобы нормализовать работу парных желез. Вообще, если у дамы обнаружена гиперфункция надпочечников, ей придется поменять свой образ жизни, избегать стрессовых ситуаций и, разумеется, полноценно отдыхать. Обязательно при таком нарушении надо правильно питаться. К тому же необходимо выяснить, какие еще нагрузки могут испытывать при таком недуге надпочечники. Симптомы заболевания, диагностика и своевременное лечение гиперфункции парных желез позволяет быстро восстановить здоровье.
Хроническая третичная надпочечниковая недостаточность
Главной причиной этого недуга является длительное применение больших доз глюкокортикоидных гормонов. Эти лекарственные препараты используют для лечения многих патологических процессов:
- аутоиммунных болезней;
- аллергических реакций;
- заболеваний суставов;
- лейкозов;
- болезней эндокринных органов.
Дефицит кортикотропин-рилизинг гормона и адренокортикотропина провоцирует развитие необратимых атрофических процессов в корковом слое надпочечников.
- https://bolyatpochki.ru/nadpochechniki/giperfunktsiya-i-gipofunktsiya.html
- http://endokrinka.ru/nadpochechniki/gipofunkciya-nadpochechnikov-nadpochechnikovaya-nedostatochnost.html
- https://pro2pochki.ru/nadpochechniki/giperfunktsiya-gipofunktsiya-nadpochechnikov
- http://endokrinologiya.com/adrenal/giperfunkciya-nadpochechnikov
- https://beregipochki.ru/nadpochechniki/gipofunkciya-i-giperfunkciya.html
- http://ProUrinu.ru/nedugi/np/giperfunktsiya-nadpochechnikov.html
- https://EndokrinnayaSistema.ru/nadpochechniki/gipofunkciya.html
- https://2pochki.com/bolezni/nedostatochnost-nadpochechnikov
- https://etopochki.ru/nadpochechniki/nedostatochnost-kory-nadpochechnikov.html
- https://UroHelp.guru/nadpochechniki/giperfunkciya.html
- http://endokrinologiya.com/adrenal/gipofunkciya-nadpochechnikov
- https://propochki.info/nadpochechniki/giperfunktsiya-i-gipofunktsiya-nadpochechnikov
- http://pochke.ru/nadpoch/gipofunkciya-nadpochechnikov.html
- https://nadpochechniki.ru/bolezni/gipofunkciya-i-giperfunkciya-nadpochechnikov.html
- http://fb.ru/article/275785/giperfunktsiya-nadpochechnikov-prichinyi-simptomyi-diagnostika-i-lechenie
- http://gormons.ru/zhelezy/nadpochechniki/giperfunktsiya-nadpochechnikov/
- https://moi-pochki.ru/giperfunktsiya-nadpochechnikov/
- http://fb.ru/article/286405/gipofunktsiya-nadpochechnikov-simptomyi-i-lechenie
- http://GormonOff.com/zabolevanija/gipofunkciya-nadpochechnikov
- https://UroHelp.guru/nadpochechniki/gipofunkcia.html