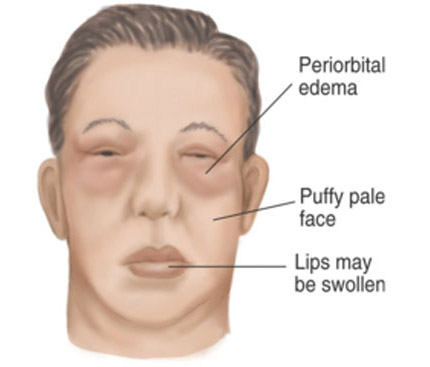
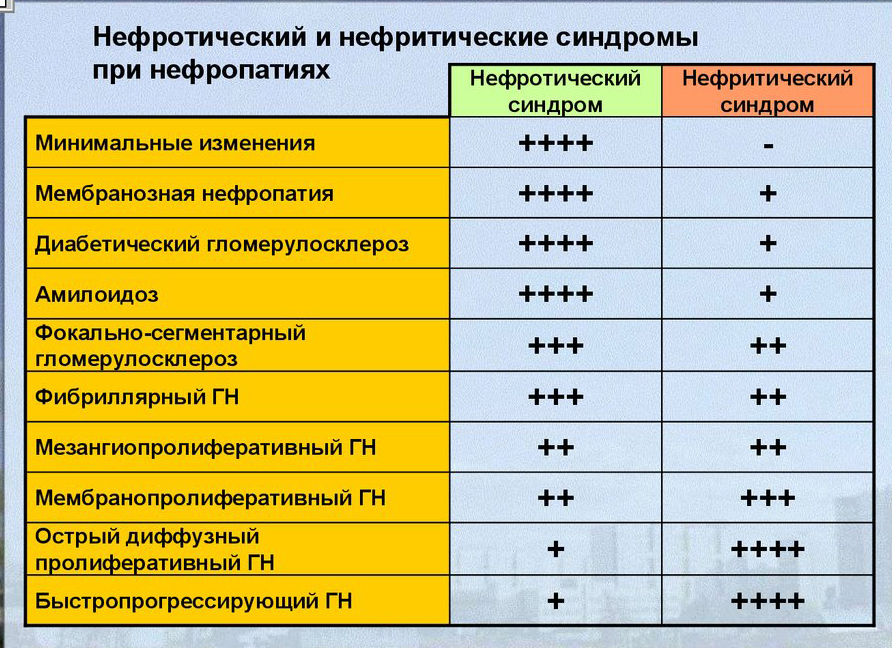
- Чем отличается нефротический синдром от нефритического?
- Симптомы и признаки
- Симптомы нефротического и нефритического синдрома — сравнительная таблица
- Симптомы нефротического и нефритического синдрома — фотогалерея
- Основные клинические признаки
- Причины и факторы развития
- Почечная недостаточность — видео
- Различия синдромов
- Нефритический синдром – патогенез его основных проявлений
- Острый нефритический синдром
- Хронический нефритический синдром
- Диагностика разных состояний
- Терапевтические мероприятия
- Особенности нефритического признака
- Этиология и патогенез
- Проявление симптомов
- Симптоматика
- Методы терапии
- Диета и образ жизни
- Медикаментозный подход
- Народная медицина
- Нефритический синдром – диагностика
- Нефритический синдром – анализ мочи
- Развитие нефритического синдрома у детей
- В чем разница между синдромами
- Как же лечить?
- Профилактика и прогноз
- Основные отличия
- Причины формирования патологии
- Формы нефритического синдрома
- Методы распознавания диагноза
- Классификация
- Дифференциальная диагностика
- Нефритический синдром – лечение
- Нефритический синдром при сахарном диабете
- Способы лечения нефритического и нефротического синдромов
- Медикаменты для лечения нефротического и нефритического синдрома
- Фармакологические препараты — таблица
- Лекарственные средства — фотогалерея
- Диета
- Продукты, рекомендованные к употреблению — фотогалерея
- Продукты, употребления которых следует избегать — фотогалерея
- Профилактика почечных патологий
- Сравнительная характеристика обоих видов
Чем отличается нефротический синдром от нефритического?
Некоторые пациенты не видят принципиального различия между этими двумя симптомокомплексами, однако отличия все же есть. Нефрит – это воспаление почек, а нефроз – их поражение. Последний имеет более обширное проявление. Нефроз может включать в себя как легкое воспаление, протекающее в почках, так и их отмирание. Эти синдромы существенно отличаются между собой. Разница проявляется в причинах и механизмах развития недугов.
Нефритический и нефротический синдром отличия имеют такие:
- Область поражения. При нефрите патологические явления сконцентрированы в почечных клубочках. Эти участки воспаляются, в результате в организме задерживается жидкость. При нефрозе наблюдается увеличение белково-липидных соединений в клетках эпителия. В результате происходит нарушение обменных процессов.
- Изменение состава крови. При нефротическом синдроме уменьшается концентрация альбумина в жизненно важной жидкости. К тому же усиливается свертываемость крови.
- Гематурия. Нефритический синдром сопровождается наличием красных кровяных телец в моче. Это, по сути, основной признак данного патологического состояния.
Если рассматривать, чем отличаются нефротический синдром и нефритический синдром, разница между ними проявляется и в интенсивности развития недуга. В первом случае болезнь имеет стремительный ход, быстро набирает обороты и может вскоре привести к почечному кризу. При втором варианте симптомы недуга проявляются лишь через 1-2 недели после воздействия на организм причинного фактора.
Симптомы и признаки
Картина нефритического и нефротического синдромов чаще всего разительно отличается. Разнится как внешний вид заболевшего взрослого или ребёнка, так и характер мочи.
Симптомы нефротического и нефритического синдрома — сравнительная таблица
| Симптом | Нефритический синдром | Нефротический синдром |
| Повышение температуры тела | Характерно | Редко |
| Повышение кровяного давления | Характерно | Редко |
| Уменьшение суточного количества мочи | Характерно | Характерно |
| Отёки лица и век | Характерны | Характерны |
| Отёки ног | Не характерны | Характерны |
| Увеличение живота | Не характерно | Характерно |
| Примесь крови в моче | Выражена | От незначительной до выраженной |
| Одышка при физической нагрузке | Не характерна | Характерна |
Симптомы нефротического и нефритического синдрома — фотогалерея
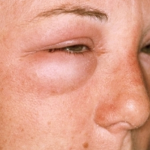
Почечные отёки локализуются на лице
Отёки — характерный признак нефротического синдрома
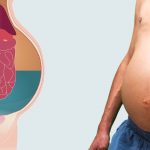
Асцит — скопление жидкости в брюшной полости
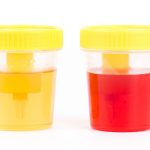
При нефритическом синдроме в моче появляется примесь крови
Основные клинические признаки
Разница между нефротическим и нефритическим синдромами заключается в сопутствующей симптоматике. Хотя есть и некоторая схожесть в их проявлении. В первом случае клиническая картина быстро нарастает, тогда как нефрит развивается медленнее.
Существует несколько форм протекания нефротического синдрома:
- хроническая;
- острая;
- подострая.
В последнем случае заболевание развивается стремительно.
Обратите внимание! Поставить диагноз «нефротический синдром» невозможно, если у пациента отсутствует выраженная протеинурия. Если же она обнаруживается, то болезнь можно заподозрить даже при отсутствии клинической симптоматики.
Характерные признаки синдрома следующие:
- отеки лица и половых органов, которые могут прогрессировать с разной интенсивностью;
- сильная слабость;
- болезненные ощущения в животе;
- атрофия мышц;
- олигоурия (уменьшение отделяемой почками мочи).

Почечные отеки – довольно опасное состояние. Крайняя степень их проявления — анасарка (болезненные отеки подкожной клетчатки), плевральный выпот, асцит. Характерным симптомом при продолжительной болезни является сухость и шелушение кожи.
Постепенно на ней возникают мокнущие трещины. Нефроз неуклонно прогрессирует. Его осложнениями могут стать тяжелые заболевания, вызванные инфекцией, например, перитонит, пневмония. Это связано со снижением защиты организма из-за выведения с мочой иммуноглобулинов.
Как при нефритическом, так и при нефротическом синдромах у человека возникают отеки разной степени выраженности. При нефрите отечность локализуется на лице и ногах. Нижние конечности, как правило, отекают к вечеру.
Для нефрита характерно хроническое или острое течение. Если в первом случае симптомы слабо выражены, то остронефритический синдром имеет яркую клиническую картину:
- частые мочеиспускания (при этом объем выделяемой урины уменьшается);
- болезненные ощущения в области поясницы;
- повышение давления, что обусловлено нарушением выделительной функции;
- сильная утомляемость;
- примеси крови в моче (гематурия);
- протеинурия;
- головные боли;
- тошнота и приступы рвоты.

Важно отметить, что игнорирование симптомов и отказ от лечения рано или поздно приведут к осложнениям, в числе которых сердечная и почечная недостаточность.
Причины и факторы развития
Нефритический синдром начинается с агрессии собственного иммунитета против почек. По причине внешнего сходства с вредоносными микробами нефроны подвергаются своеобразной бомбардировке белками-антителами, которые вырабатываются в иммунных клетках. Тяжелее всего приходится тонкой структуре почечного фильтра. В ней под влиянием антител образуются бреши, через которые в мочу попадает не только жидкая часть крови, но и более крупные компоненты — белок и эритроциты. Если первый увидеть невооружённым глазом не получится, то второй окрашивает мочу в разнообразные оттенки красного и бордового.
Эритроциты — клетки крови, переносящие кислород
В результате иммунного повреждения почки в организме начинает задерживаться натрий. Итог закономерен — уменьшается количество выделяемой мочи, в тканях задерживается жидкость и возникают отёки. Уменьшается объём крови, который перекачивает сердце по системе сосудов. Почка расценивает это обстоятельство как опасность полной остановки очистки крови от шлаков и токсинов. Естественная реакция органа — повысить уровень кровяного давления с помощью биологически активных веществ ренина и ангиотензина. Артериальная гипертензия — ещё один логичный компонент нефритического синдрома.
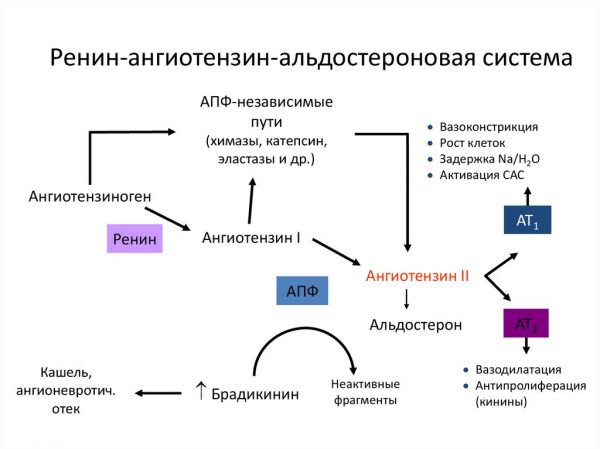
Ренин и ангиотензин регулируют уровень кровяного давления
Нефротический синдром также возникает при повреждении почки антителами. Его первой отличительной чертой является громадная потеря белка с мочой за сутки. Печень в течение 24 часов может образовать 1 грамм белка. С большими потерями организм пытается справиться своеобразным способом. Вместе с активацией образования белка существенно вырастает продукция жиров, формируется их избыток в составе жидкой части крови (гиперлипидемия). Однако, в отличие от белков, жиры не в состоянии удерживать воду в сосудистом русле. Она быстро пропитывает мышцы, кожу и подкожно-жировую клетчатку, а также проникает в полость грудной клетки и живота.
И в том, и в другом случае заболевание приводит к плохой очистке крови — почечной недостаточности. В крови начинает накапливаться всё то, что должно выводиться наружу — мочевина, креатинин, калий. Избыток этих веществ не просто вреден, а зачастую опасен для мозга, сердца и других органов.
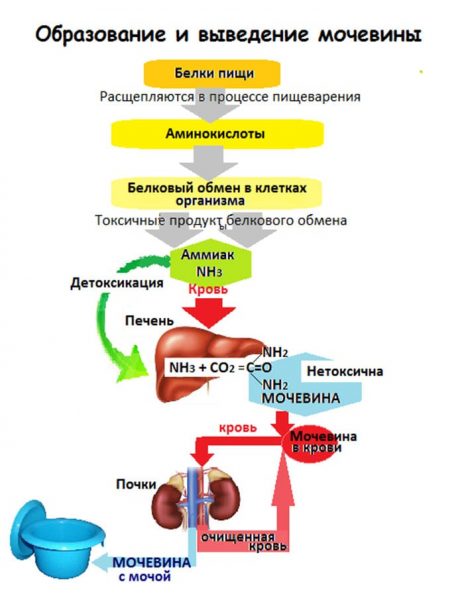
Избыток мочевины — признак почечной недостаточности
Почечная недостаточность — видео
Различия синдромов
Несмотря на то что оба синдрома развиваются при почечных болезнях, разница между ними есть. И диагностика должна быть направлена на выявление различий в симптоматике, анализах.
Так, в обоих случаях выявляется анемия, но при нефритическом синдроме она сопровождается лейкоцитозом, гипопротеинурией, микро- или макрогематурией, а при нефротическом – эозинофилией, повышенным количеством тромбоцитов, гипопротеинемией, снижением количества альбуминов в крови, более выраженной протеинурией.
Отличия двух состояний выявляются и по УЗИ. Для нефрита характерна неоднородная структура органов, их незначительное увеличение плюс снижение скорости фильтрации в клубочках. При нефрозе выявляется только сниженная скорость фильтрации без изменений в размере или структуре почки.
Различия можно выявить и при сборе анамнеза. Для нефроза характерен переход в хроническую форму, возникает он после тяжелых инфекций. Нефрит развивается стремительно, не во всех случаях полностью излечивается, может развиться после любой инфекции.
Отдельная категория – гломерулонефрит. При прочих заболеваниях появляется один или другой синдром, а при гломерулонефрите могут развиться оба одновременно, что существенно затрудняет диагностику.
Нефритический синдром – патогенез его основных проявлений
Причины возникновения данного патологического состояния самые разнообразные. С учетом патогенеза различают такие типы синдрома:
- первичный – связан с патологическим процессом, протекающим в почках;
- вторичный – поражение возникает в рядом расположенных органах, а потом переходит на клубочковый аппарат.
Нефритический синдром патогенез имеет такой:
- вирусные инфекции (гепатиты, мононуклеоз, герпес);
- аутоиммунные болезни (склеродермия, красная волчанка, васкулиты);
- бактериальные инфекции (менингит, тиф брюшной, эндокардит);
- стрептококковое поражение почек;
- реакция на вакцинацию;
- облучение организма;
- тромбоз почечных вен;
- сахарный диабет;
- воздействие на организм токсических веществ и ядов.
К тому же данный синдром имеет такие формы:
- острую;
- хроническую.
Острый нефритический синдром
Эта форма недуга проявляется сильной деформацией тканей клубочкового аппарата. К тому же острый нефритический синдром характеризуется стремительными темпами развития. Все его симптомы условно можно разделить на классические и неспецифические. К первой группе признаков, которые острый нефритический синдром характеризуют, отнести можно:
- наличие красных кровяных телец в моче;
- отечность лица с утра и ног ближе к вечеру;
- учащение пульса и подъем артериального давления;
- сильное чувство жажды и олигоанурия;
- ухудшение работы кровеносных сосудов.
Для острого нефритического синдрома характерны такие неспецифические симптомы:
- поясничные боли;
- небольшое увеличение температуры тела;
- общее недомогание, сопровождающееся сильной головной болью;
- прибавление в весе;
- уменьшение работоспособности.
Хронический нефритический синдром
По сути, это результат халатного отношения к своему здоровью. Если при острой нефритической патологии не обратиться за врачебной помощью, недуг перейдет в хроническую форму. Бороться с болезнью на этой стадии значительно сложнее, чем на начальной. При хронической форме недуга доктору придется не только устранять это патологическое состояние, но и «убирать» его последствия. По этой причине, когда только начинает проявляться первый ярко выраженный признак, который характеризует нефритический синдром, – это мочевой осадок, нужно идти к врачу. Промедление опасно для жизни!
Диагностика разных состояний
В первую очередь, необходим анализ мочи на наличие эритроцитов, белков, цилиндров канальцев, мочевину, креатинин, электролиты и трансаминазы. Они являются показателями функционального состояния органа.
Следующим этапом будет УЗИ, которое позволит определить контуры почек, размеры, плотность. Возможно, потребуется ЭКГ, так как потеря натрия, кальция, калия может вызывать нарушения сердечного ритма.
Для получения наиболее точных данных используется биопсия тканей. Это исследование проводится индивидуально, в частности при подозрении на люпус-нефрит.
Терапевтические мероприятия
Лечение нефритического синдрома заключается в устранении основного заболевания, ставшего его первопричиной. Больных госпитализируют в отделение нефрологии. Специалисты рекомендуют пациентам ограничить употребление жидкости, контролировать диурез, соблюдать постельный режим.
Больным назначают диетотерапию, заключающуюся в полном исключении из рациона соли и ограничении белковых продуктов. Разрешены: вегетарианские супы, молочные и кисломолочные продукты, нежирные сорта рыбы и мяса, крупяные изделия, морсы, отвар шиповника, натуральные соки. Запрещены пряные, маринованные, острые, копченые блюда, крепкий кофе, чай, алкоголь. Питание должно быть сбалансированным и обогащенным витаминами.
Медикаментозная терапия:

При инфекционной этиологии синдрома назначают противомикробные средства — «Цефалексин», «Амоксициллин», «Азитромицин».- Иммуносупрессивная терапия проводится с помощью цитостатиков и глюкокортикоидов — «Преднизолона», «Метилпреднизолона».
- Диуретики снижают объем циркулирующей крови — «Диакарб», «Верошпирон».
- Антиагреганты и антикоагулянты — «Курантил», «Гепарин».
- Для лечения артериальной гипертензии применяют блокаторы кальциевых каналов и ингибиторы АПФ — «Эналаприл», «Бисопролол».
- Пре- и пробиотики позволяют восстановить микрофлору кишечника — «Бифиформ», «Лактофильтрум», «Энтерол».
- Иммуностимуляторы повышают сопротивляемость организма к инфекции — «Имунорикс», «Исмиген».
- Поливитамины — «Витрум», «Центрум».
- Фитопрепараты, поддерживающие функции почек — «Цистон», «Канефрон».
- НПВС по показаниям — «Ибупрофен», «Нурофен», «Диклофенак».
- Антигистаминные средства — «Супрастин», «Цетрин», «Диазолин».
- Восстановление гемодинамики и улучшение микроциркуляции — «Актовегин», «Кавинтон».
- Диализотерапия и плазмообмен показаны при стремительном развитии почечной недостаточности.
Фитотерапия, применяемая для облегчения симптомов патологии: настой сушеного шиповника, листьев березы, одуванчика, хвоща полевого, сок сельдерея, березовый сок, отвар рыльцев кукурузы, облепихи.
Если длительная симптоматическая терапия и строгий режим не позволяют восстановить функцию почек и устранить причину недуга, переходят к более радикальным мерам — трансплантации почки.
Особенности нефритического признака
К появлению нефритического синдрома приводит воспаление почек. Нефрит — это воспалительный процесс, захватывающий клубочки, сосуды и чашечно-лоханочную область. Чаще всего диагностируется пиелонефрит (около 80%), поражающий чашки и лоханки, а также паренхиму – почечную ткань.
Нефритический синдром – состояние, сопровождающее воспаление почки. Оно характеризуется эритроцитами и белками в урине, постоянным подъемом давления и отечностью.
Процесс запускается размножением болезнетворных микроорганизмов. Патологические изменения паренхимы и других частей органа не позволяет фильтровать кровь, а также нарушает очистку и вывод урины.
Этиология и патогенез
Фактором, провоцирующим развитие нефритического синдрома, является нефрит в любой форме – воспаление почки. К нему приводят:
- бактериальные, обычно стрептококковые, поражения;
- вирусные инфекции – часто воспаление возникает, как следствие вирусного заражения других органов (ветрянки, гепатита);
- аутоиммунные болезни (ревматоидный артрит, васкулиты);
- другие заболевания почек.
Наиболее частой причиной развития нефритического синдрома становится гломерулонефрит.
Проявление симптомов
Характерными признаками наличия синдрома являются:
- постоянная жажда;
- кровь в моче – гематурия;
- сгустки крови в урине;
- значительное снижение образования мочи;
- постоянно повышенное давление;
- боли в области поясницы;
- отеки лица и конечностей.

Если вовремя не начать лечение присоединяются признаки интоксикации организма, вызванного нарушениями работы почек. Это головная боль, тошнота, слабость. Боли могут локализоваться в нижней части живота и спины. Гипертензия приводит к нарушению работы сердца.
Иногда появляются кожные высыпания, похожие на сыпь при скарлатине, и повышается температура.
Шифр по МКБ 10 острый нефритический синдром – N00, хронический – N03.
Симптоматика
В течении нефритического синдрома выделяют три стадии: острую, подострую, хроническую. Клиническая картина патологии складывается из признаков мочевого, отечного и гипертонического синдромов.
Острая стадия развивается у больных спустя 7–14 дней после инфицирования или воздействия иного причинного фактора.
Симптомами патологии являются:

Гематурия — кровь в моче, испражнения больных напоминают мясные помои;- Отечность мягких тканей — по утрам отекают веки, к обеду все лицо и шея, а ближе к вечеру лодыжки и голени;
- Лунообразное и одутловатое лицо;
- Артериальная гипертензия постоянного характера с развитием брадикардии и прочих признаков сердечной недостаточности;
- Олигурия;
- Снижение иммунной защиты;
- Болевой синдром — головная боль, боль в абдоминальной и поясничной области;
- Постоянная жажда;
- Увеличение веса;
- Диспепсические признаки — тошнота, рвота, метеоризм, нарушение стула;
- Лихорадка, озноб, потливость;
- Общая слабость, недомогание, сонливость.
Если игнорировать вышеперечисленные проявления и не лечить синдром, его острая форма быстро перейдет в хроническую.
Хроническая стадия нефритического синдрома — вялотекущий процесс, при котором симптоматика выражена умеренно или слабо. Патология проявляется клинически спустя пару недель от начала воспалительных изменений в клубочках почек. Эту форму болезни вылечить сложно. Специалисты устраняют не только причины и симптомы синдрома, но и все имеющиеся осложнения. Подострая стадия встречается крайне редко. При этом симптоматика заболевания развивается стремительно, и за несколько месяцев формируется почечная недостаточность.
Диагностика нефритического синдрома у детей основывается на симптоматике недуга и лабораторных данных. У малышей основной причиной патологии становится стрептококковая инфекция, протекающая в форме пиодермии, тонзиллита или фарингита. Спровоцировать гломерулярные нарушения могут стрессовые и конфликтные ситуации, физическое перенапряжение или переохлаждение организма.
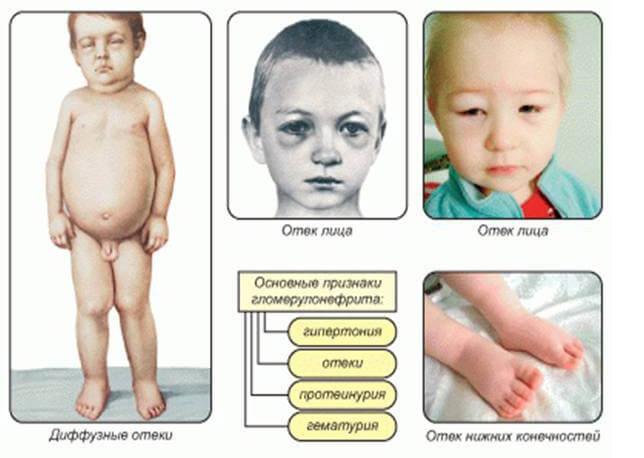
острый гломерулонефрит
Течение патологического процесса и эффективность лечения зависят от ряда факторов: возраста, причины болезни, присутствия прочих соматических недугов, длительной антибактериальной терапии. Дети намного легче переносят заболевание, чем взрослые. Это связано с хорошей восприимчивостью детского организма к кортикостероидной терапии. У детей синдромом развивается гораздо чаще, чем у взрослых, что обусловлено высокой проницаемостью сосудов и до конца не сформировавшимся иммунитетом. У ребенка изменяется цвет мочи, в ней появляется свежая кровь или целые сгустки. Больные дети много пьют, но практически не посещают туалет. Объем выделяемой мочи с каждым разом уменьшается. Она мутнеет и неприятно пахнет. Малыши плохо едят, худеют на глазах, жалуются на боли в животе.
Осложнения синдрома:
- Прогрессирование левожелудочковой острой недостаточности,
- Острая почечная недостаточность,
- Отек легких,
- Анурия,
- Гиперволемия и электролитные нарушения,
- Почечная эклампсия,
- Уремическая интоксикация,
- Судороги,
- Потеря сознания,
- Уремическая кома.
Методы терапии
Обращаться следует к нефрологу. Лечение состояний проводят в стационаре. Это необходимо для неукоснительного соблюдения постельного режима, диеты и корректировки лечения. Обязательным условием является соблюдение рекомендованного режима питания.
Диета и образ жизни
Соблюдение диеты – один из непременных элементов лечения. При заболеваниях показан стол № 7. Выбор продуктов позволяет уменьшить нагрузку на почки, нормализовать состав мочи, удалить отеки и понизить давление.
Прием пищи – 5-6 раз, небольшими порциями. Требуется значительное уменьшение потребления соли.

Запрещенные продукты:
- жирные виды мяса, рыбы, птицы;
- консервы и маринованные продукты;
- газированные напитки, фастфуд;
- жирные виды молочных продуктов, сыр, животные жиры;
- бобовые, лук, чеснок, редька.
Допустимыми видами питания являются:
- овощные бульоны, овощи и фрукты, кроме не рекомендованных;
- постные сорта рыбы и мяса;
- каши и макаронные изделия;
- молочные продукты с невысоким содержанием жира;
- фруктовые и травяные отвары, морсы;
- хлебобулочные изделия.
Необходимо избегать излишних физических нагрузок, стрессов. Следует регулярно опорожнять мочевой пузырь.
Медикаментозный подход
Лечение нефритического синдрома требует терапии против нефрита. Лечение основного заболевания включает прием эффективных антибиотиков против возбудителя инфекции.
Для этого делается обязательный анализ мочи на бакпосев. Начальный антибиотик обычно назначают против наиболее распространенных инфекций, в дальнейшем препарат корректируют по результатам анализов.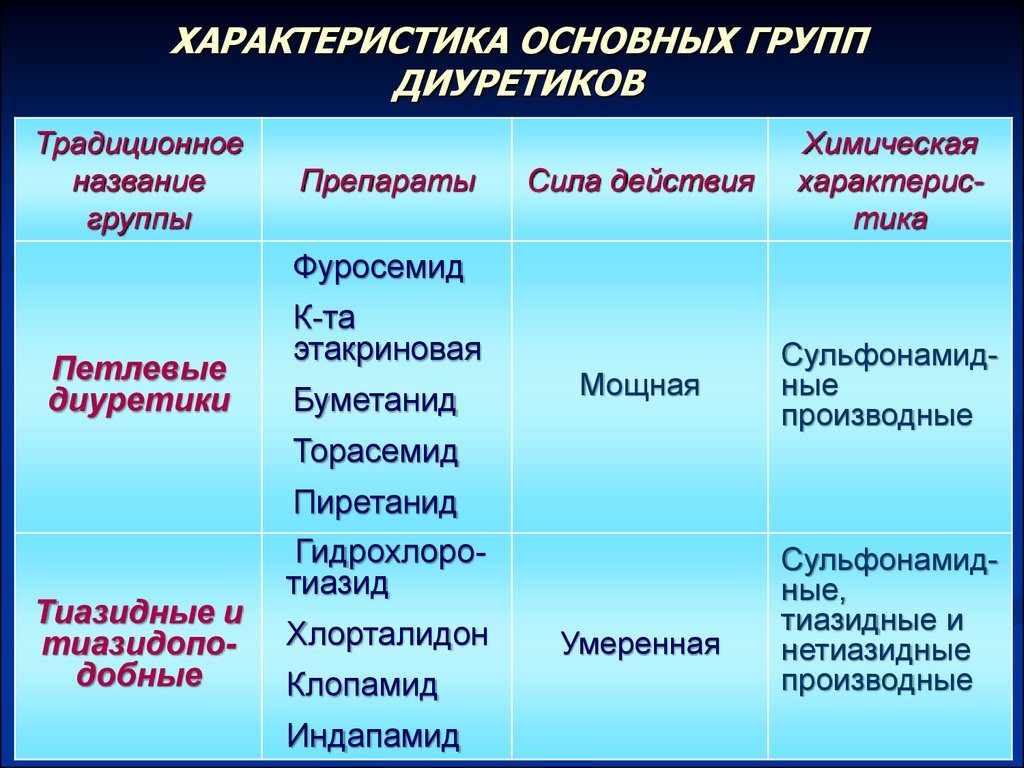
Также назначают диуретики (Фуросемид), которые помогают снизить давление. Чтобы уменьшить свертываемость крови, используют антикоагулянты.
Соблюдение диеты помогает значительно улучшить состояние. Также применяются:
- Диуретики (Фуросемид). Препараты назначают коротким курсом, чтобы не допустить вымывание натрия, калия и снижения объема циркулирующей крови.
- Инфузионная терапия – ввод альбумина и других веществ по результатам анализов.
- Цитостатики (Хлорамбуцил) для ограничения деления поврежденных клеток и лечения аутоиммунных заболеваний.
- Антибактериальные средства.
- Антикоагулянты (Гепарин) – предотвращают повышенную свертываемость крови.
- Глюкокортикоиды восполняют недостаток гормонов.
После снятия острого состояния рекомендовано санаторно-курортное лечение.
Народная медицина
Лечение нефротического синдрома народными средствами эффекта не дает. Травяные сборы могут применяться при лечении нефрита. Можно использовать следующие средства:
- Молодые листья березы (2 ст. ложки) заливают 300 мл кипятка, настаивают 4 часа. Принимают по 1/3 стакана перед едой.
- Сбор – ромашка, спорыш, почечный чай, календула. Все в равных частях. 20 гр. сбора залить 0,5 л воды, кипятить 15 минут. Слить. Прием по 0,5 стакана перед едой.
Народные средства помогают уменьшить воспаление и улучшить отток мочи. Применять их следует после консультации врача.
Нефритический синдром – диагностика

Перед выбором метода лечения доктор назначит пациенту лабораторное и инструментальное обследование. Нефротический и нефритический синдром дифференциальная диагностика может подтвердить. Она включает в себя такие манипуляции:
- биохимический анализ крови;
- КТ;
- УЗИ;
- мазок из зева;
- ангиографию;
- анализ мочи;
- коагулограмму;
- биопсию клеток почек.
Нефритический синдром – анализ мочи
Из-за уменьшения фильтрации почек отмечается олигурия (количество выводимой жидкости сокращается до 0,5 л в сутки). Одновременно увеличивается плотность мочи. К тому же при подозрении на нефротический и нефритический синдром в выводимой из организма жидкости наблюдается высокое содержание белка. В первые дни недуга этот показатель может составлять 40-90 г/л.
Также чтобы подтвердить нефротический нефритический мочевой синдромы, пациенту могут назначаться такие лабораторные исследования мочи:
- анализ по Нечипоренко;
- микроскопическое исследование осадка;
- проба Реберга;
- бактериологический посев;
- проба по Зимницкому.
Развитие нефритического синдрома у детей
Чаще всего нефритический синдром у детей выявляется в возрасте 2-8 лет. При синдроме у детей появляются отеки, имеется постоянное повышенное давление. Синдром может быть вызван переохлаждением ребенка. В числе причин может быть сильный стресс и избыточная физическая нагрузка.
Дети лучше переносят заболевание, чем взрослые. Это связано с тем, что для детского организма подходит лечение кортикостероидами, которые для взрослых менее безопасны и могут вызвать целый ряд побочных эффектов. Многое зависит от применяемых ребенком средств и их эффективности. Значение имеет его возраст, причины болезни, которая у него развилась, и наличия осложнений при ней.
По общей статистике 5% детей возрастной группы от 2 до 8 лет имеют случаи проявления болезни на базе уже имеющегося гломерулонефрита.
В чем разница между синдромами
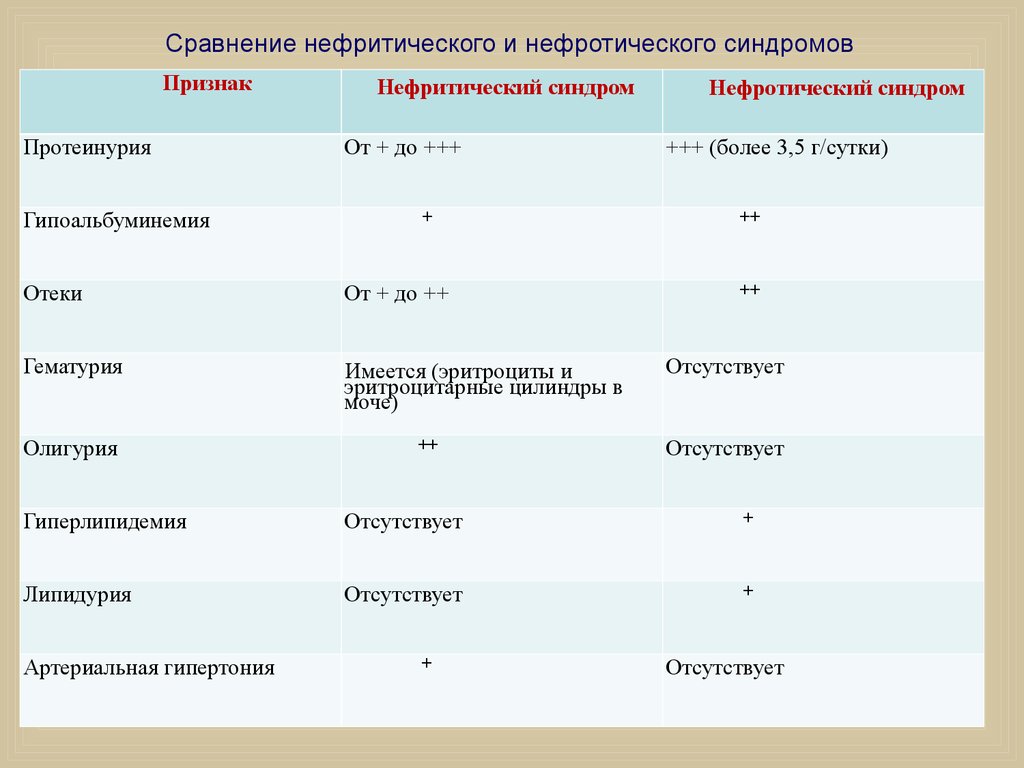
Отличия нефритического от нефритического синдрома — в клинических и в лабораторных проявлениях. Если в первом случае большинство пациентов сталкивается с анемией на фоне гематурии, головными болями и повышенным давлением, то во втором случае отмечается плохое самочувствие, сильная слабость, атрофия мышц, более выраженная анемия, протеинурия. Для удобства восприятия разницы между двумя заболеваниями, приведем таблицу:
| Анамнез | В большинстве случаев развивается на фоне острых инфекционных патологий | Чаще появляется при хронических заболеваниях, гиперпластических изменениях |
| Развитие | Характеризуется неспешным постепенным развитием | Стремительно развивается |
| УЗИ почек | Визуализируется увеличение органов, их неоднородная структура | Есть признаки ухудшения клубочковой фильтрации, но структура почек остается неизменной |
| Анализ крови | Отмечается анемия, повышение СОЭ, лейкоцитоз, снижение ЦПК | Анемия, повышается уровень содержания эозинофилов, тромбоцитов, увеличивается СОЭ |
| Анализ мочи | Наличие крови, цилиндров, признаки лейкоцитурии, увеличивается относительная плотность, появляется белок | Появление цилиндров, относительная плотность увеличивается до 1040, белок – до 3 г/л |
Разница между заболеваниями присутствует и в показателях биохимического исследования крови. При нефрите часто отмечается гипопротеинемия, а при нефрозе уровень белка поднимается до критических показателей (до 60 г/л). Также для нефроза характерно снижение содержания альбумина.
Как же лечить?

Лечение нефротического или нефритического синдрома проводится стационарно — медикаментами и диетой.
Причины возникновения недугов могут различаться, однако схемы лечения патологических состояний имеют общие черты:
- Больному необходима госпитализация и постельный режим, а терапия проводится под контролем врача-нефролога. Назначается специальная диета с малым количеством соли, воды и жирных продуктов. Однако острый нефритический синдром сопровождается нагромождением в крови и моче белка, поэтому его употребление необходимо ограничить, когда как при нефротическом синдроме, наоборот, рекомендуют увеличить его содержание в рационе.
- Для избавления от отеков и выведения солей применяют диуретики. Дозировка корректируется лечащим врачом параллельно с контролем уровня калия и натрия.
- Если причиной заболевания является инфекционный процесс, назначаются курсы антибиотиков.
- Прием стероидных и нестероидных противовоспалительных средств, подобранных в зависимости от вида патологии.
- Для борьбы с нефротическим синдромом дополнительно назначают цитостатические и плазмозаменяющие препараты, а также иммунодепрессанты.
- Хронический нефритический синдром и нефроз зачастую приводят к почечной недостаточности и лечатся диализом или трансплантацией почки.
Профилактика и прогноз
Мероприятия, позволяющие избежать развития нефритического синдрома:
- Грамотная антибиотикотерапия стрептококковой инфекции с учетом чувствительности выделенного микроба к лекарственным препаратам,
- Санация хронических очагов инфекции,
- Контроль сахара в крови,
- Исключение переедания,
- Оптимизация труда и отдыха,
- Своевременное прохождение профосмотров,
- Периодическое УЗИ почек,
- Укрепление иммунитета,
- Ведение здорового образа жизни,
- Занятия спортом,
- Закаливание,
- Рациональное питание,
- Борьба с вредными привычками,
- Диспансерное наблюдение за переболевшими в течение года.
При отсутствии адекватной терапии синдрома, наличии в моче белка и крови, сохранении артериальной гипертензии у пациентов развивается почечная и сердечная недостаточность. Прогноз нефритического синдрома в данном случае считается неблагоприятным, но смерть больных случается редко. Корректное и адекватное лечение дает благоприятный прогноз. У 90% больных функции почек полностью восстанавливаются.
Основные отличия
Сравнительный анализ признаков двух почечных синдромов важен для постановки диагноза. Для опытного врача такая процедура незатруднительна. В клинической практике возникают случаи, когда у пациента объединяются патологические состояния и протекают одновременно, совместно. При подозрении на подобные процессы назначаются дополнительные диагностические мероприятия, оцениваются их результаты для выбора оптимального способа лечения.
Выявить разницу между нефритическим и нефротическим синдромами, помогает таблица.
| Особенности анамнеза | Заболевания, связанные с гиперпластическими изменениями, наличие хронических болезней. | Предшествует поражение инфекционной природы. |
| Скорость развития характерных симптомов | Ухудшение состояния развивается быстро, признаки синдрома сопровождают течение основного недуга. | В большинстве случаев процесс прогрессирует медленно, развивается по прошествии 7–16 суток после начала патологии, ставшей первопричиной. |
| Общий анализ мочи | · относительная плотность увеличена до значений 1030–1040; · повышение уровня белка, его показатель выше 3 г/л; · появление цилиндров; · возможно возрастание уровня лейкоцитов. |
выявляется увеличение относительной плотности; · наличие крови; · уровень белка составляет от 0,5 до 2 г/л; |
| Общий анализ крови | Показатели указывают: · на признаки анемии; · повышение количества тромбоцитов; · увеличение числа эозинофилов; · ускорение скорости оседания эритроцитов до значений 60–80 мм/ч. |
Характерные изменения: · анемия; · снижение цветового показателя крови; · уменьшение количества эритроцитов; · повышение содержания лейкоцитов; · СОЭ увеличивается. |
| Анализ крови на биохимию | приближение количества белка в плазме крови к критическим значениям (60 г/л); · снижение уровня альбумина до показателя в сыворотке крови 35 г/л. |
· возможна гипопротеинемия. |
| Ультразвуковое исследование почек | имеются признаки, указывающие на снижение скорости клубочковой фильтрации. | орган может иметь неоднородную структуру; · возможно увеличение в размерах (незначительное); · скорость клубочковой фильтрации снижена. |
Причины формирования патологии
Первичная форма синдрома наблюдается у подавляющего большинства обследованных пациентов. Причинами такого состояния могут быть:
- все виды гломерулонефрита (заболевания почек, при которых поражаются клубочки);
- болезнь Берже — инфекционно-аутоиммунное поражение почечной ткани;
- нефропатическая форма первичного амилоидоза.
В 25% всех случаев синдром начинает формироваться как следствие других системных болезней. В этом случае причиной могут послужить:
- коллагенозы — ревматизм, ревматоидный артрит, системная склеродермия, узелковый периартериит;
- геморрагические васкулиты;
- болезни крови — серповидноклеточная анемия, миеломная болезнь, лимфогранулёматоз;
- аллергические реакции;
- гнойно-воспалительные заболевания — остеомиелит, инфекционный эндокардит, абсцесс лёгкого, туберкулёз, бронхоэктатическая болезнь;
- тяжёлые инфекции — брюшной тиф;
- паразитарные болезни — трипаносомоз, малярия;
- тромбозы сосудов почек и нижней полой вены;
- нефропатия беременных;
- отравления химическими ядами, лекарственными препаратами, биологическими токсинами (укусы змей или поедание ядовитых грибов);
- переливание крови, несовместимой по резус-фактору или группе;
- сахарный диабет (диабетическая нефропатия).
У детей первых трёх месяцев синдром может быть врождённым. Его развитие обусловлено наследственным фактором или врождёнными инфекциями (краснуха или токсоплазмоз). С 4 до 12 месяцев возможно развитие инфантильного нефроза. Кроме того, у детей диагностируют идиопатический нефроз, причины которого не установлены.
Большинство из формирующих НС заболеваний возникает на иммунной основе, т.е. вследствие осаждения в органах, и прежде всего в почках, иммунных комплексов, фракций комплемента, либо в результате взаимодействия антител с антигенами базальной мембраны капилляров клубочков с сопутствующими нарушениями клеточного иммунитета. Иммунные механизмы активируют гуморальные и клеточные звенья воспалительной реакции с повышением сосудистой проницаемости, клеточной миграции, фагоцитоза, дегрануляции лейкоцитов с высвобождением при этом лизосомальных ферментов, которые повреждают структуру тканей.
Кандидат медицинских наук В.Н. Кочегуров
https://studfiles.net/preview/4106357/
К факторам, способствующим развитию нефрозов, относятся:
- снижение иммунитета;
- значительное переохлаждение;
- чрезмерные физические нагрузки;
- психологические стрессы.
Формы нефритического синдрома
Для нефритического синдрома характерны две основные формы: хроническая и острая.
Хроническая форма проявляется при следующих заболеваниях:
- при тубулоинтерстициальном нефрите в хронической форме;
- при нефропатии трансплантата;
- при СПИДе, ревматоидном артрите и гепатитах;
- при диабете, систематическом злоупотреблении наркотиками и алкоголем;
- при гломерулонефритах.
Острый нефритический синдром развивается при:
- токсическом или лекарственном гломерулите;
- отторжении организмом трансплантата (например, пересаженной почки);
- тубулоинтерстициальном нефрите, выраженном в острой форме;
- приступах подагры (подагрический криз);
- вторичных гломерулитах;
- очень высоком давлении (артериальная гипертензия злокачественной формы);
- двустороннем негнойном воспалении почек (гломерулонефрит постинфекционной формы)
И при хронической, и при острой формах у человека может проявиться острая почечная недостаточность.
Методы распознавания диагноза
Распознать нефротический и нефритический синдром — задача для опытного специалиста нефролога, терапевта или педиатра. Помогут установить верный диагноз внешний осмотр, лабораторные тесты и инструментальные методы исследования:
- внешний осмотр взрослого и ребёнка даст врачу много информации для последующего анализа. Самым заметным симптомом являются отёки. При нефритическом синдроме они чаще всего локализуются на лице и веках, значительно увеличиваются к утру и спадают к вечеру. При нефротическом синдроме отёки более массивные, затрагивают ноги, живот;
- анализ крови по общей методике — основа диагностики любого заболевания. При нефритическом и нефротическом синдроме специалист отмечает признаки воспаления — высокое число белых клеток крови лейкоцитов и увеличение СОЭ (скорости оседания красных клеток эритроцитов на дно пробирки);

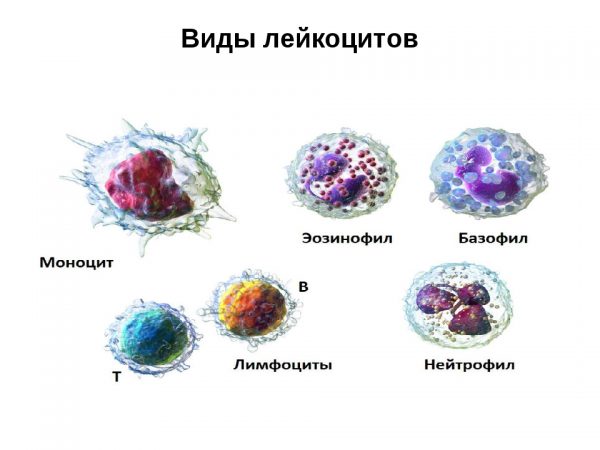
Лейкоциты — основная часть иммунной системы - биохимический состав крови при болезни почек существенно изменяется. При нефротическом синдроме особенно выражен дефицит белка. Почечной недостаточности сопутствует высокий уровень мочевины, креатинина и калия. Кроме того, закономерным признаком нефротического синдрома является избыток липидов и холестерина;
- анализ мочи обязателен для диагностики нефритического и нефротического синдрома. В обоих случаях обнаруживаются эритроциты и белок, только в различной пропорции;
- для более точного измерения потерь белка используется анализ мочи, собранной за сутки (суточная протеинурия);
- более точно посчитать эритроциты в моче помогают анализы по методике Нечипоренко, Амбурже и Аддис-Каковского. Для этого в первом случае используется средняя часть утренней порции мочи, во втором — материал, собранный за три часа, в третьем — за сутки;

Эритроциты в моче — признак нефритического синдрома - анализ мочи по методу Зимницкого позволяет косвенным путём обнаружить почечную недостаточность. Для этого необходимо собрать суточную мочу в восемь ёмкостей. В каждой лаборант измерит относительную плотность. Низкие цифры говорят в пользу расстройства работы почек по очистке крови;
- ультразвуковая диагностика — современный и безопасный способ заглянуть внутрь организма и увидеть картину почки, поражённой заболеванием. Типичные изменения — увеличение почки, расстройства кровообращения. Кроме того, ультразвук позволяет выявить отёчную жидкость, скопившуюся в брюшной полости (асцит);

Ультразвук — основной метод диагностики почечных заболеваний - рентген даёт мало информации в отношении внутренних изменений в почках при нефрите, поскольку они по плотности не слишком сильно отличаются от окружающих органов. Однако рентгеновские снимки — отличный способ выявить скопление отёчной жидкости в грудной полости (гидроторакс);
- биопсия — способ выявить патологические изменения в почках при нефритическом и нефротическом синдроме. Полученный материал исследуется под микроскопом. Предварительно из него приготовляются препараты — ультратонкие окрашенные срезы. Чтобы получить более чёткое изображение, материал выдерживается в специальных растворах и закатывается в парафиновые блоки.

Биопсия — один из методов диагностики почечных заболеваний
Классификация
Существует несколько разновидностей нефротического и нефритического синдромов:
- Синдром может быть следствием многих заболеваний:
- воспаления клубочков гломерулонефрита;
- иммунных заболеваний соединительной ткани;
- опухолей;
- разнообразных аллергических заболеваний.
- По характеру течения различают:
- эпизодическое появление симптомов;
- периодические возобновления болезни;
- быстрое нарастание (прогресс) симптомов.

Наиболее злокачественным течением отличается быстропрогрессирующий гломерулонефрит
- Нефротический и нефритический синдромы по причине подразделяются на две разновидности:
- врождённое заболевание. Причина кроется в изменённых генах;
- приобретённую патологию. Изначально здоровые нефроны повреждаются под действием внешних причин.
Дифференциальная диагностика
Точная идентификация вида синдрома необходима для выбора средств лечения.
Проводимые исследования и их результаты:
| Показатель | Нефритический | Нефротический |
| Моча | ||
| Кровь в моче (гематурия) | Да | Нет |
| Жировые элементы (липидурия) | Нет | Да |
| Белок в моче (протеинурия) | От + до +++ | От +++ (более 3,5 гр./сутки) |
| Малое количество выделяемой мочи (олигурия) | Да | НЕТ |
| Кровь | ||
| Липиды, липопротеины (гиперлипидемия) | Нет | Да |
| Альбумин (гипоальбуминемия) | + | ++ |
| Понижение гемоглобина | Да | Да |
| Состояние | ||
| Отеки | Да | Да |
| Гипертензия | Да | Нет |
| УЗИ почек | Увеличение размера почки (небольшое), изменение структуры ткани, уменьшение скорости клубочковой фильтрации | Уменьшение скорости клубочковой фильтрации |
При нефротическом синдроме отсутствуют признаки воспаления клубочков, изменения паренхимы, не наблюдается кровь в моче и сгустки. Белок в моче выше 3,5 гр./сутки.
В качестве дополнительных средств диагностики применяются иммунологические анализы, МРТ, ангиография, проводится биопсия почки.
Нефритический синдром – лечение

Терапия проводится в условиях стационара, поэтому доктор может контролировать ситуацию. Нефритический синдром излечим, и чем раньше пациент обратиться в больницу, тем легче и быстрее будет протекать процесс выздоровления. Медикаментозная коррекция одновременно проводится в следующих направлениях:
- нормализация показателя белка в крови;
- предупреждение прогрессирования болезни;
- стабилизация артериального давления;
- приведение в норму диуреза.
Нефритический мочевой синдром лечат такими медикаментозными средствами:
- В борьбе с возбудителями недуга используются антибиотики (Эритромицин, Цефалоспорин или Пенициллин).
- Чтобы улучшить микрофлору ЖКТ, назначают пробиотики (Хилак форте, Аципол, Бифидумбактерин).
- Для подавления аутоиммунного процесса используются глюкокортикостероиды (чаще Преднизолон).
- Увеличить сопротивляемость организма к инфекционным агентам помогают иммуностимуляторы (Цитовир, Иммунал).
- Для уменьшения отечности используются диуретики (Гипотиазид, Тригрим, Фуросемид).
- Укрепить организм помогают витаминные комплексы (Витрум, Селмевит).
Нефритический синдром при сахарном диабете
Вовремя обнаруженная патология легче поддается лечению. Если после проведения диагностических процедур подтвердился мочевой синдром при сахарном диабете, терапия проводится по особой схеме. Лечение в таком случае включает в себя следующие аспекты:
- Нормализация показателя глюкозы в крови.
- Взятие под контроль артериальной гипертензии.
- Нормализация уровня холестерина.
- Терапия с назначением Сулодексида (проводится дважды в год).
Способы лечения нефритического и нефротического синдромов
Нефритический и нефротический синдром — серьёзные патологические состояния, требующие вмешательства специалиста. Необходима госпитализация в профильное отделение стационара. Обязательное условие успешного лечения — круглосуточное наблюдение врача. Для терапии используются лекарства и немедикаментозные методы.
Медикаменты для лечения нефротического и нефритического синдрома
Медикаменты — основной способ помочь почкам справиться с возникшей проблемой. Лечение нефротического и нефритического синдрома во многом схоже. Основные цели, которые преследует специалист при назначении лекарств — снизить остроту иммунного воспаления, уменьшить потери эритроцитов и белка с мочой, ликвидировать отёки и нормализовать кровяное давление. Учитываются также возраст, вес пациента и сопутствующие заболевания. При беременности многие препараты запрещены, поскольку негативно влияют на плод.
Фармакологические препараты — таблица
| Общее название группы | Механизм влияния на патологический процесс | Представители группы |
| Стероидные гормоны | Снимают иммунное воспаление |
|
| Антикоагулянты | Улучшают движение крови по сосудам |
|
| Антибиотики | Ликвидируют инфекцию |
|
| Вазопротекторы | Укрепляют сосудистую стенку |
|
| Диуретики | Усиливают выделение мочи |
|
| Ингибиторы АПФ | Нормализуют кровяное давление |
|
| Антиагреганты | Улучшают текучесть крови |
|
| Цитостатики | Снижают выработку антител иммунными клетками |
|
Лекарственные средства — фотогалерея


Преднизолон — гормональный препарат


Гепарин разжижает кровь


Аскорутин содержит аскорбиновую кислоту и рутин


Лазикс — мочегонный препарат

Периндоприл нормализует кровяное давление

Дипиридамол улучшает движение крови по сосудам


Эндоксан содержит циклофосфамид
Диета
Диета при нефритическом и нефротическом синдроме — неотъемлемая часть лечения. Принципиально откорректировать рацион в соответствии с рядом рекомендаций. Во-первых, необходимо учитывать всю выпитую жидкость. Её количество определяется объёмом выделенной мочи за сутки. При значительных отёках должно превалировать выведение жидкости. Однако врач учитывает также возраст, вес пациента, наличие хронических заболеваний и другие особенности. Во-вторых, из-за задержки натрия приходится почти полностью исключить из рациона поваренную соль. В-третьих, количество белка, поступающего с пищей, также ограничивается. Кроме того, следует по возможности избегать употребления продуктов, содержащих калий. Рекомендуется включать в рацион:
- хлеб из цельнозерновой муки;
- постное мясо курицы, индейки, кролика;
- салаты и гарниры из овощей;
- овощные бульоны;
- десерты на основе ягод;
- зелёный чай.
Продукты, рекомендованные к употреблению — фотогалерея


Филе индейки содержит минимум жира


Овощной салат — идеальная закуска


Ягоды содержат витамин С


Зелёный чай — источник антиоксидантов
Рекомендуется исключить из рациона следующие продукты и блюда:
- жирные сорта мяса — баранину, свинину;
- зелень;
- острые приправы;
- поваренную соль;
- газированные и алкогольные напитки;
- шоколад;
- кремовые кондитерские изделия;
- крепкий чай и кофе.
Продукты, употребления которых следует избегать — фотогалерея


Кофе повышает кровяное давление


Алкоголь противопоказан при почечных заболеваниях


Острые специи провоцируют повышенную жажду


Поваренная соль вызывает задержку жидкости и повышение кровяного давления


Кремовые кондитерские изделия содержат избыток сахара и жира
Народные средства при лечении двух серьёзных почечных патологий — нефротического и нефритического синдрома — не применяются. Физиолечение также не используется, поскольку может вызвать активацию иммунного процесса.
Профилактика почечных патологий
В качестве советов по профилактике верными будут такие меры: предупреждение инфекций, в особенности почечных, поддержание электролитного и витаминного баланса, снижение общего уровня стресса, избегание переохлаждения.
Сравнительная характеристика обоих видов
Различать два вида синдромов необходимо, потому что у них разные причины, течение и последствия. Многие симптомы (например, отечность) сопровождают оба состояния, но имеют отличия, которые заметны опытному врачу.

Пациенты отмечают похожие нарушения в общем самочувствии, боли в пояснице, признаки интоксикации.
Дифференцировать состояния можно по некоторым жалобам, а также анализу мочи (общему). Для точной картины назначают полный набор тестов, который, кроме анализов, включает аппаратные исследования.
- https://womanadvice.ru/nefriticheskiy-sindrom-chto-sdelat-chtoby-izbezhat-oslozhneniy
- https://medsovet.guru/nefrologiya/nefroticheskiy-sindrom-chto-eto-takoe.html
- https://propochki.info/bez-rubriki/osobennosti-i-otlichiya-nefroticheskogo-i-nefriticheskogo-sindroma-klinicheskaya-kartina-i-lechenie
- https://nefrologinfo.ru/sostoyaniya/nefroticheskij-i-nefriticheskij-sindrom.html
- https://UroMir.ru/nefrologija/porazhenie/nefroticheskij-i-nefriticheskij-sindrom.html
- http://sindrom.info/nefriticheskij/
- https://UroHelp.guru/pochki/glomerulonefrit/otlichiya-nefroticheskij-i-nefriticheskij.html
- https://pochki.guru/bolezni/nefroticheskij-sindrom.html
- http://ProUrinu.ru/nedugi/nefrity/nefroticheskij-i-nefriticheskij-sindrom.html
- https://ProSindrom.ru/urinariorum/sravnenie-nefroticheskogo-i-nefriticheskogo-sindromov.html
- https://urinary.guru/nefrologiya/vtorichnye-izmeneniya-v-pochkah/nefroticheskiy-sindrom-chto-eto-takoe.html